术前血清SCCA对宫颈鳞癌患者发生盆腔淋巴结转移的预测价值
胡 力 林永汉 胡家欢
中山市博爱医院妇产科(中山 528400)
宫颈癌在临床中较为常见,其发病率在女性恶性肿瘤中位居第2,仅次于乳腺癌,同时其发病率依旧呈上升趋势且趋于年轻化发展[1]。由于病理类型的不同,宫颈癌被分为多种类型,主要有宫颈鳞癌、宫颈腺癌,其中宫颈鳞癌人数占宫颈癌人数的90%以上[2]。宫颈鳞癌是指由于外界因素或者病毒感染的影响患者宫颈的复层鳞状上皮产生肿瘤,对患者及家属的生活产生严重的影响[3]。宫颈鳞癌最常见的临床表现为性生活或妇科检查后阴道流血。鳞状细胞癌相关抗原(squamous cell carcinoma antigen,SCCA)为一种糖蛋白,在鳞癌相关疾病的诊断中SCCA最早被使用[4]。本次研究将术前血清鳞状细胞癌抗原应用于宫颈鳞癌患者以探究其对盆腔淋巴结转移的预测价值。
1 资料与方法
1.1 研究对象
本次研究选取2018年1月—2021年1月于我院肿瘤科治疗的128例宫颈鳞癌患者作为研究对象,根据其是否发生盆腔淋巴结转移将其分为转移组(42例)和非转移组(86例)。所有参与本次关于将术前血清鳞状细胞癌抗原应用于宫颈鳞癌患者以探究其对盆腔淋巴结转移的预测价值研究的患者均对本次研究内容进行详细了解,并于知情同意书中签字。我院伦理委员会对此也已批准。
纳入标准:①患者经临床诊断为宫颈鳞癌;②患者初始治疗为全子宫切除术和盆腔淋巴结清扫术[5];③患者的宫颈鳞癌临床分期为Ⅰa-Ⅱa期;④患者在入院前未接受任何治疗。
排除标准:①患者合并肝癌、乳腺癌等疾病;②患者合并精神疾病,认知功能出现障碍;③患者治疗依从性差,不配合研究;④患者处于妊娠期或哺乳期。
盆腔淋巴结转移诊断标准:经CT检查显示,①患者淋巴结短径与长径的比值大于0.7;②患者淋巴结直径大于1 cm;③患者淋巴结呈团块状生长或对血管产生压迫。若患者符合以上诊断标准之一的即诊断为盆腔淋巴结转移[6]。
1.2 方法
对患者的资料进行了解,包括年龄、宫颈鳞癌细胞分化程度、宫颈鳞癌临床分期、宫颈鳞癌肿瘤直径大小、是否出现宫旁转移现象、是否出现脉管浸润现象、浸润深度、SCCA水平等相关资料。
血液检查方法:患者在入院第二天清晨,由护士在患者空腹时采集静脉血3 mL,经过离心分离血清后,采用化学发光微粒子免疫分析仪测定患者SCCA水平。
宫颈鳞癌临床分期:I期是指宫颈鳞癌的病灶仅局限于宫颈;II期是指宫颈鳞癌的病灶累及阴道上1/3、子宫颈旁边的韧带;III期是指宫颈鳞癌的病灶累及阴道下1/3或宫颈周围的韧带受累及已经达到骨盆壁引起肾积水;IV期是指宫颈鳞癌的病灶侵犯膀胱黏膜或直肠黏膜,甚至向更远处转移[7]。
1.3 统计学方法

2 结 果
2.1 对比2组患者入院时一般资料
对比2组患者入院时一般资料,结果显示2组患者的年龄的差异不具有统计学意义,P>0.05;宫颈鳞癌细胞分化程度、宫颈鳞癌临床分期、宫颈鳞癌肿瘤直径大小、是否出现宫旁转移现象、是否出现脉管浸润现象、浸润深度、SCCA水平的差异具有统计学意义,P<0.05,见表1所示。
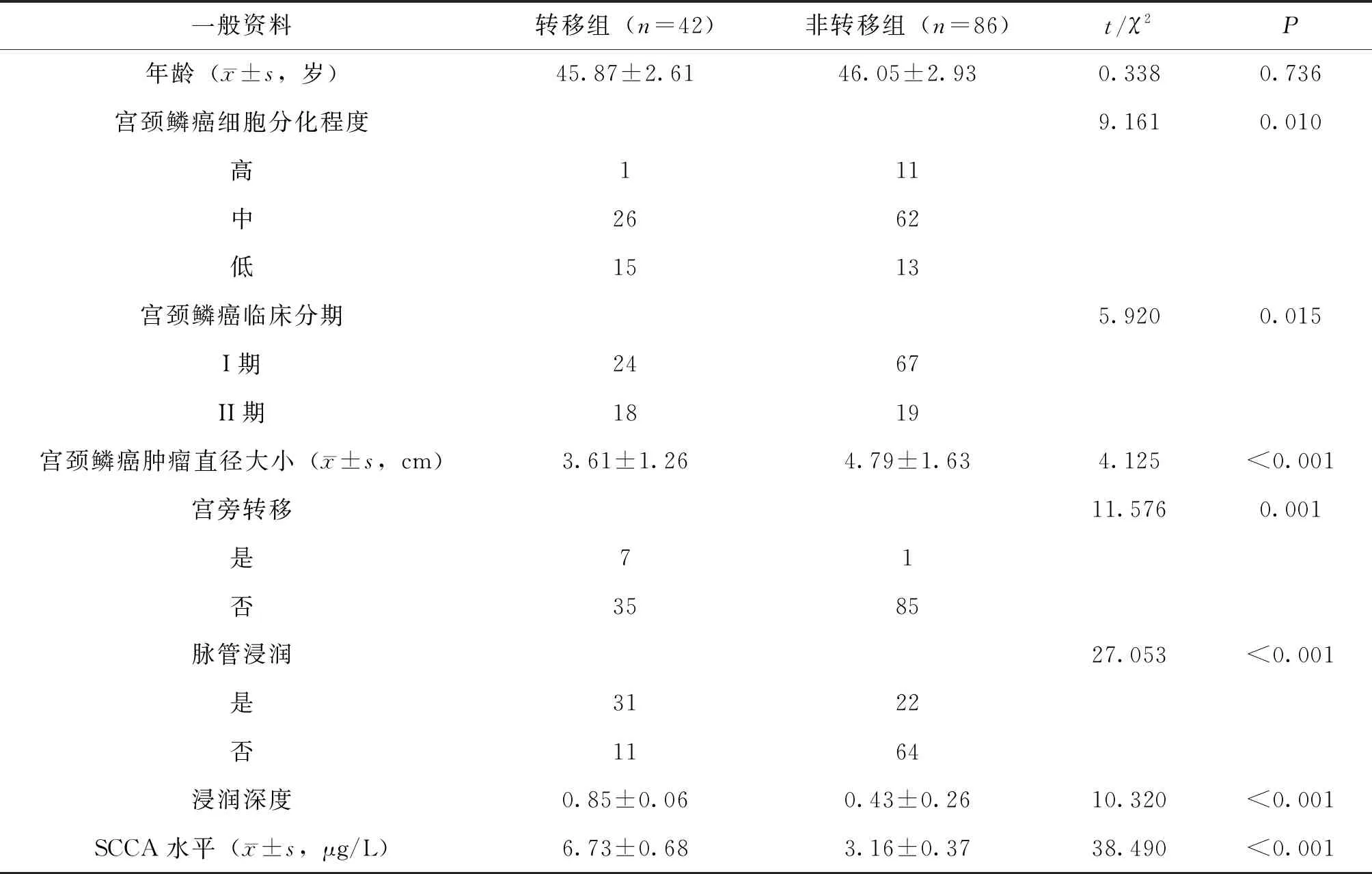
表1 2组患者入院时一般资料的对比 n
2.2 宫颈鳞癌患者发生盆腔淋巴结转移的危险因素分析
以是否发生盆腔淋巴结转移(非转移=0,转移=1)作为因变量,将宫颈鳞癌细胞分化程度(低=0,中=1,高=2)、宫颈鳞癌临床分期(Ⅰ期=0,Ⅱ期=1)、宫颈鳞癌肿瘤直径大小、宫旁转移(否=0、是=1)、脉管浸润(否=0、是=1)、浸润深度、SCCA水平作为自变量,采用多因素Logistic回归分析。结果显示:宫颈鳞癌细胞分化程度、脉管浸润阳性、浸润深度、SCCA水平是宫颈鳞癌患者发生盆腔淋巴结转移的危险因素,见表2。

表2 宫颈鳞癌患者发生盆腔淋巴结转移的危险因素分析
2.3 ROC曲线分析
ROC曲线分析结果显示,SCCA水平曲线下面积为0.909,95%CI为0.852~0.967,敏感度为86.9%,特异度为81.0%,见图1。
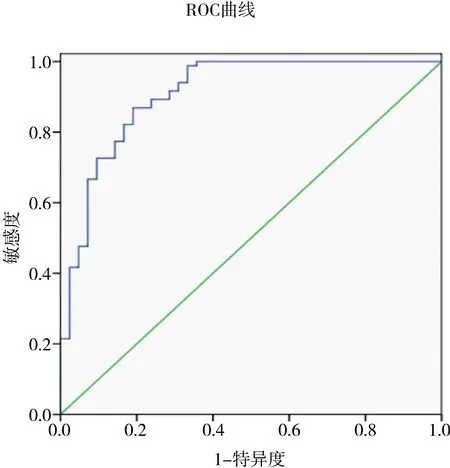
图1 术前血清SCCA对宫颈鳞癌患者发生盆腔淋巴结转移的预测价值
3 讨 论
宫颈癌作为临床常见的肿瘤,对患者及家属的生活产生严重的影响,对患者的生命安全造成一定的危害。每年全世界大约有50万个宫颈癌的新病例,在每年新增的癌症人数中占比约为5%,据相关研究报道,约40万的宫颈癌新发病例出现在发展中国家,我国每年新增宫颈癌病例约13万[8- 9]。目前临床中治疗宫颈鳞癌最常见的方式是通过手术治疗,约有1/3的宫颈鳞癌患者在手术治疗后的2年内出现淋巴结转移或癌症复发等现象,宫颈鳞癌的复发和转移是临床目前对宫颈鳞癌治疗的难点[10]。淋巴结转移是指恶性肿瘤通过淋巴管转移到附属或相关的淋巴结,使癌细胞在淋巴结中滋养和繁殖,造成淋巴结的癌性增生[11]。鳞状细胞癌的抗原可抑制细胞凋亡,并参与上皮层分化为正常鳞状细胞和癌细胞的增殖。鳞状细胞癌抗原对所有鳞状细胞癌的诊断和监测具有良好效果[12-13]。目前宫颈鳞癌血清肿瘤标记物的最常用指标是鳞状细胞癌抗原水平,据相关报道所示,鳞状细胞癌抗原水平与宫颈鳞癌患者发生淋巴结转移具有一定的相关性。
宫颈鳞癌细胞分化程度、宫颈鳞癌临床分期、宫颈鳞癌肿瘤直径大小、宫旁转移、脉管浸润、浸润深度、SCCA水平为宫颈鳞癌患者发生盆腔淋巴结转移的影响因素。本次研究结果与于岩岩[14]等学者的研究结果相似。分析原因为:宫颈鳞癌分化程度与其肿瘤恶性程度存在一定的关联,患者肿瘤分化程度越高,表示其肿瘤越倾向于正常细胞。宫颈鳞癌临床分期是根据肿瘤转移情况、邻近器官受累情况以及患者全身情况进行判定的,I期临床检查肿瘤未超过子宫颈范围,而II期临床检查肿瘤对阴道已造成侵犯,但仍局限于阴道上1/3或肿瘤已对子宫旁组织造成侵犯。盆腔淋巴结转移的风险随着肿瘤浸润的加深而加大。随着肿瘤直径的增大,肿瘤细胞可产生更多的SCCA,从而提高SCCA水平。宫颈鳞癌细胞分化程度、脉管浸润阳性、浸润深度、SCCA水平是宫颈鳞癌患者发生盆腔淋巴结转移的危险因素。本次研究结果与朱成功[15]等学者的研究结果相似。术前血清SCCA水平对宫颈鳞癌患者发生盆腔淋巴结转移具有预测,本次研究结果与李兰[16]等学者的研究结果相似。鳞状细胞癌抗原最初是从宫颈癌组织中分离获取,其生物活性属于丝氨酸蛋白酶抑制剂,SCCA包括SCCA1和SCCA2两个基因[17-18]。鳞状细胞癌抗原不仅存在于不同器官的正常组织中同时还存在于恶性病变的上皮细胞中,但其在正常组织中含量极少,原因是鳞癌患者鳞状上皮细胞癌分泌的鳞状细胞癌抗原进入至体液中。鳞状细胞癌转移的主要形式是区域转移和淋巴转移,即肿瘤细胞侵入淋巴腔,癌肿通过淋巴管到达区域淋巴结,然后扩散到淋巴系统。
综上所述,术前血清SCCA水平对宫颈鳞癌患者发生盆腔淋巴结转移具有一定的预测价值。术前血清SCCA水平检测具有操作简便、价格低廉等优势,但本次关于术前血清SCCA对宫颈鳞癌患者发生盆腔淋巴结转移的预测价值的研究仍有不足之处,本次研究的样本量仅128例,因此本次研究结果与实际结果存在一定的偏差。

