腹腔镜胆囊切除术联合胆总管探查术治疗胆囊合并胆总管结石患者的效果及对应激及凝血功能的影响分析
李尖措太,星军华,张永兴(青海仁济医院,青海 西宁 810021)
胆结石属于常见消化系统疾病,流行病学统计显示本病好发于女性,高发年龄为40-60岁[1]。多数胆结石患者无明显症状,部分患者则表现为右上腹绞痛,对日常生活产生严重不良影响。目前主流观点认为胆结石的发生与饮食习惯、地域、遗传基因等相关,而近年来由于饮食习惯改变的影响,胆结石的发病率呈现明显的上升状态[2]。按照发病位置胆结石可分为胆囊结石、胆总管结石、肝外胆管结石、肝内胆管结石,不同部位的结石可能共存,其中胆囊结石合并胆总管结石在所有类型中占据20%-30%[3]。本次主要对胆囊结石合并胆总管结石的治疗展开研究,此类患者多采用手术治疗,而近年来由于内镜技术的发展,外科手术朝着微创的方向不断发展,故在治疗胆囊合并胆总管结石中也更多地借助内镜开展微创术式。有报道指出,腹腔镜胆囊切除术(laparoscopic cholecystectony,LC)联合腹腔镜胆总管探查术(laparoscopic common bile ductile exploration,LCBDE)的方案在治疗此类结石患者中有较理想的效果[4-5]。LC联合LCBDE能在保障结石清除率的同时缩短康复时间,减少并发症的发生。本次研究选取本院收治的105例胆囊合并胆总管结石患者为研究对象,分析探讨LC联合LCBDE的开展价值,现报道如下。
1 资料与方法
1.1 一般资料 本研究取得院医学伦理委员会的批准,选取105例胆囊合并胆总管结石患者为研究对象,病例入院时间为2020年1月-2022年1月,按照患者采用的治疗方案分组,对照组45例,观察组60例。对照组:男性、女性分别有20例,25例;年龄24-62岁,平均(42.62±12.81)岁;结石最大直径6-15mm,平均(1.08±0.42)cm;体质量指数(BMI)20-29kg/m2,平均(24.62±2.16)kg/m2。观察组:男性、女性分别有25例,35例;年龄22-61岁,平均(42.48±12.92)岁;结石最大直径7-15mm,平均(1.10±0.41)cm;体质量指数(BMI)20-30kg/m2,平均(24.77±2.21)kg/m2。
纳入标准:①经影像学检查证实为胆结石,符合胆囊合并胆总管结石的诊断[6];②符合开放式手术或微创手术的治疗指征;③由同一医疗团队开展手术治疗;④患者或家属签字同意参与研究。
排除标准:①存在恶性肿瘤、免疫性疾病;②有凝血功能疾病;③心肝肾等器官组织严重功能障碍;④联合其他治疗方案治疗。
两组患者的一般资料经统计分析,P>0.05,有可比性。
1.2 方法
1.2.1 对照组 采用传统开放式手术治疗,患者取仰卧位,全身麻醉,于患者右肋边缘处作手术切口,切口长度10-20cm,经切口入腹并对胆囊三角游离解剖,使胆囊管与血管分离,结扎离断,再将胆囊与胆囊床解剖分离。切开胆总管前壁,取出结石,冲洗胆总管。
1.2.2 观察组 采用LC联合LCBDE的术式开展治疗,患者取仰卧位,全身麻醉后以“三孔法”进腹,解剖胆囊三角,内镜下观察胆囊管、动脉、胆总管的粘连关系,确认后以生物夹夹闭胆囊动脉与胆囊管,选择在近端结扎胆囊管,然后提拉胆囊远端,分离胆囊动脉,结扎、离断,使肝胆总管充分显露,穿刺并吸出胆汁证实是胆总管后,以纵切的方式切开胆总管(1-2cm),吸出胆汁,以分离钳取出结石。自锁骨中线上穿刺孔置入纤维胆道镜,对肝总管、胆总管进行详细的探查,观察无结石后从操作孔置入T管,置入到胆总管内,以可吸收缝合线缝合胆总管全层,再将T管从右锁骨中线穿刺口牵拉出来,完成缝合,确保无胆汁渗漏。
1.2.3 术后处置 两组患者术后积极抗感染,并进行保肝治疗。
1.3 观察指标 ①对手术基本情况开展对比,对比内容包括手术时间、切口长度、手术出血量、住院时间、肛门排气时间。
②术前、术后1d抽取患者外周静脉血进行生化分析,以酶法检测患者的应激反应情况,检测指标包括去甲肾上腺素(NE)、皮质醇(Cor)、促肾上腺皮质激素(ACTH)。
③术前、术后1d抽取患者的外周静脉血进行凝血功能检测,检测使用全自动血液分析仪(希森美康 XT-1800),检测指标包括活化部分凝血酶时间(APTT)、凝血酶原时间(PT)、纤维蛋白原(FIB)、D-二聚体(D-D)。
④对患者术后手术并发症发生情况进行统计。
1.4 统计学方法 将研究数据录入至SPSS22.0进行统计学检验,计量资料采用均值±标准差(±s)来表示,采用t检验,计数资料采用(%)表示,采用卡方检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组手术基本情况对比 观察组手术时间等指标数值均小于对照组,差异显著(P<0.05),见表1。
表1 两组手术基本情况对比(±s)
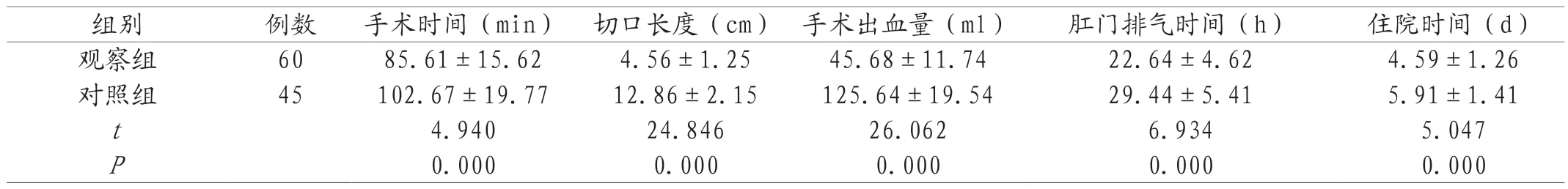
表1 两组手术基本情况对比(±s)
组别 例数 手术时间(min) 切口长度(cm) 手术出血量(ml) 肛门排气时间(h) 住院时间(d)观察组 60 85.61±15.62 4.56±1.25 45.68±11.74 22.64±4.62 4.59±1.26对照组 45 102.67±19.77 12.86±2.15 125.64±19.54 29.44±5.41 5.91±1.41 t 4.940 24.846 26.062 6.934 5.047 P 0.000 0.000 0.000 0.000 0.000
2.2 两组应激反应对比 术前两组应激反应相关指标对比差异不显著(P>0.05);术后观察组NE、Cor、ACTH指标低于对照组(P<0.05),见表2。
表2 两组应激反应对比(±s)
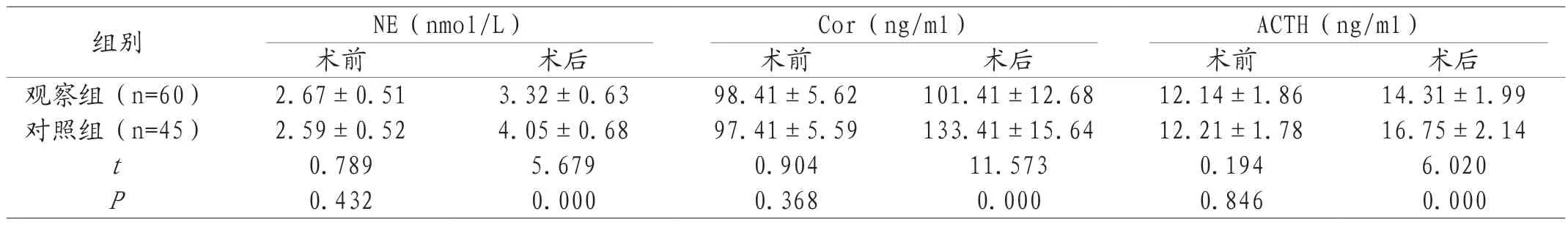
表2 两组应激反应对比(±s)
组别 NE(nmol/L) Cor(ng/ml) ACTH(ng/ml)术前 术后 术前 术后 术前 术后观察组(n=60) 2.67±0.51 3.32±0.63 98.41±5.62 101.41±12.68 12.14±1.86 14.31±1.99对照组(n=45) 2.59±0.52 4.05±0.68 97.41±5.59 133.41±15.64 12.21±1.78 16.75±2.14 t 0.789 5.679 0.904 11.573 0.194 6.020 P 0.432 0.000 0.368 0.000 0.846 0.000
2.3 两组凝血功能指标对比 术前两组凝血功能相关指标对比差异不显著(P>0.05);术后观察组APTT、PT、FIB、D-D指标低于对照组(P<0.05),见表3。
表3 两组凝血功能指标对比(±s)
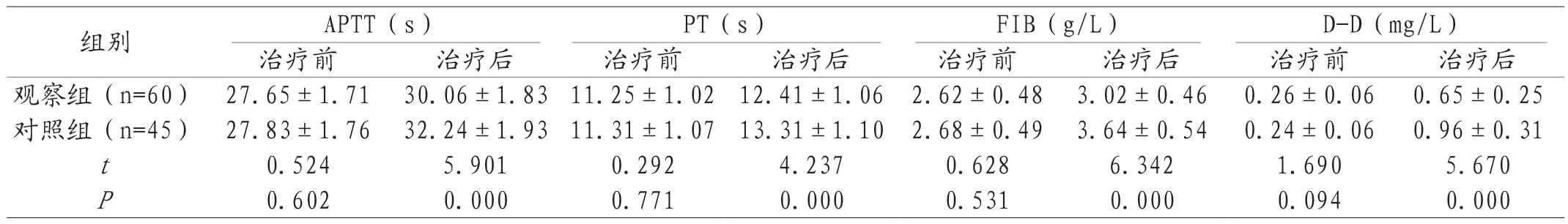
表3 两组凝血功能指标对比(±s)
组别 APTT(s) PT(s) FIB(g/L) D-D(mg/L)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组(n=60) 27.65±1.71 30.06±1.8311.25±1.02 12.41±1.06 2.62±0.48 3.02±0.46 0.26±0.06 0.65±0.25对照组(n=45) 27.83±1.76 32.24±1.9311.31±1.07 13.31±1.10 2.68±0.49 3.64±0.54 0.24±0.06 0.96±0.31 t 0.524 5.901 0.292 4.237 0.628 6.342 1.690 5.670 P 0.602 0.000 0.771 0.000 0.531 0.000 0.094 0.000
2.4 两组并发症发生率对比 观察组急性胰腺炎等术后并发症发生率低于对照组,差异显著(P<0.05),见表4。
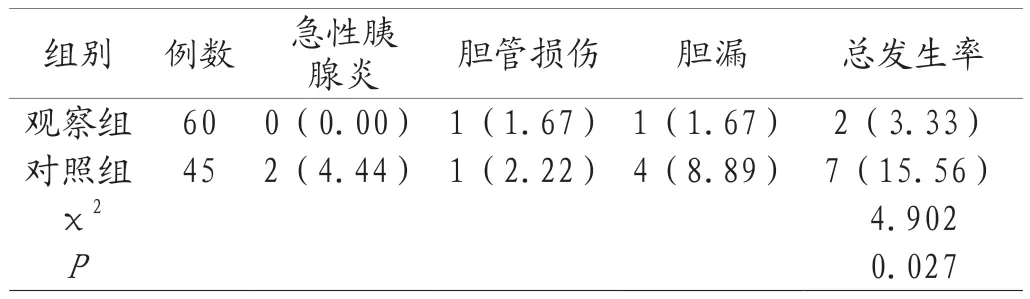
表4 两组并发症发生率对比[n(%)]
3 讨论
我国胆囊合并胆总管结石的发病数量较大,且近年来仍有上升的趋势,故研究如何治疗此类结石患者具有重要临床意义和社会价值[7]。该类结石患者的发病多起源于胆囊,随着疾病进展而导致胆管炎的发生,致使结石在胆管生成。胆囊合并胆总管结石在临床上需要采用手术治疗,传统术式为开腹手术治疗,优势是结石清除率高,但缺点是创伤大、出血多,康复时间较长[8]。患者在术后短时间难以正常饮食,并且有较高的医源性损伤风险,并发症难以杜绝。
近年来随着内镜及相关配套术式的发展,对于胆囊合并胆总管结石的治疗有报道指出采用LC+LCBDE的治疗能获得理想的治疗效果(残余结石率<3%),只要胆囊管未闭塞,结石直径<15mm的情况,均可采用该术式进行治疗[9]。其优势包括:切口较小,手术创伤小、出血少,术后康复快;对胃肠功能的影响小,胃肠道功能恢复时间短;患者可尽早恢复正常进食,缩短康复时间[10]。本次研究为进一步探究LC+LCBDE在胆囊合并胆总管结石中的治疗效果,选取105例患者作为研究对象,对LC+LCBDE治疗方案对患者应激反应、凝血功能的影响展开对比。
最终本研究结果证实观察组手术时间、切口长度、住院时间等较对照组存在明显的优势,表明采用LC+LCBDE的治疗方案有利于促进患者的康复。此外,本次研究还对比两组患者的NE、Cor、ACTH指标,显示在术后的对比中观察组低于对照组(P<0.05),这提示LC+LCBDE相较开放式手术能极大降低患者术中、术后应激反应,而这有利于控制并发症的发生。本次研究还对比了两组凝血功能,结果显示观察组在术后的APTT、PT、FIB、D-D低于对照组(P<0.05),说明LC+LCBDE相较开放式手术,对患者凝血功能的影响更小,有益于患者尽早下床、出院。最后在两组并发症对比中,观察组并发症发生率更低,提示LC+LCBDE并发症风险更小。
综上所述,LC+LCBDE治疗胆囊合并胆总管结石的效果理想,能促进患者康复,降低应激反应,减少对凝血功能的影响,使并发症风险降低。

