超声引导下ESP与TAP对结直肠癌根治术患者治疗效果的比较
兰 浩, 詹 锐, 汪 越, 张晓琴
宣城市人民医院麻醉科, 安徽 宣城 242000
结直肠癌在胃肠道恶性肿瘤疾病中较为常见,早期发病时临床症状不明显,随着肿瘤组织的不断增加,出现腹泻、便秘、便血等症状,威胁患者生命安全[1]。临床中,结直肠癌根治术的手术时间较长,且具有较大创伤,术后易导致患者腹部切口疼痛,使患者舒适度降低[2]。采用硬膜外神经阻滞可使患者5年生存率提高,并对患者免疫功能抑制较小,但硬膜外神经阻滞存在较多并发症,故应寻找更佳的阻滞方式[3]。超声引导下腹横肌平面阻滞(TAP)在结直肠癌患者术后镇痛中较为常见,可使麻醉效果提升,但临床阻滞效果不甚理想[4],超声引导下竖脊肌平面阻滞(ESP)操作较为简单,可使患者术后腹部疼痛程度得到缓解[5]。为深入探索二者在实际应用中的差异,本文对比分析超声引导下TAP、ESP对结直肠癌根治术后患者的镇痛效果及术后并发症发生情况。
1 资料与方法
1.1 一般资料
选取2019年3月至2022年3月在我院进行结直肠癌根治术的120例患者为研究对象,按照随机数字表法分为两组,研究组:60例,其中男31例、女29例,年龄(56.64±8.99)岁,ASA分级Ⅰ级28例、Ⅱ级32例;对照组:60例,其中男34例、女26例,年龄(55.64±8.92)岁,ASA分级Ⅰ级25例、Ⅱ级35例。本研究患者及家属均知情同意且经我院伦理委员会批准。两组年龄、性别、体质量指数(BMI)、ASA分级情况比较,差异无统计学意义,具有可比性(P>0.05)。纳入标准:患者均符合中国结直肠癌相关标准[6],均经病理诊断确诊,近期未服用抗凝药物。排除标准:存在器质性病变,对麻醉药物过敏,免疫系统、内分泌系统存在异常,存在精神障碍,消化道存在异常,心肝肾功能存在异常,存在腹部手术史。
1.2 方法
两组患者均进行超声(南京贝登医疗股份有限公司,型号:DC-N3S)引导下阻滞,后进行全麻麻醉,静脉滴注丙泊酚1.5~2.0 mg/kg,进行麻醉诱导,静脉注射0.3 μg/kg舒芬太尼,置入一次性气管导管,手术过程中持续吸入七氟醚,并将丙泊酚持续输入,靶控输注瑞芬太尼0.06~0.1 μg/(kg·min),间断输注磺酸阿曲库铵,手术结束前30 min注射40 mg帕瑞昔布钠,术后建立生命体征监护,患者意识清楚后拔管,并进行0.5 h观察。
对照组患者进行超声引导下TAP,患者仰卧位,消毒其手术部位皮肤并铺巾,将探头频率设置为7~15 MHz,标记患者肋缘后、髂嵴位置,将探头放置于肋缘、髂嵴间,自腋前线近端开始滑动至远端,并对腹横肌平面位置进行明确,将超声探头固定,对其进行局部麻醉,后采用神经刺激针进行逐步穿刺至腹横肌平面,缓慢向其注射0.9%氯化钠注射液,对针尖位置进行观察,回抽针柄无出血后,缓慢向其注射0.25%盐酸罗哌卡因20 mL,后进行全麻麻醉。
研究组患者进行超声引导下ESP,超声探头设置为8~12 MHz,横向放置探头,辨认其T12~T8横突,从外向中轴方向采用平面针法进针,将25 mL罗哌卡因注射于T8横突表面竖脊肌深面,对侧使用同样方法,然后进行全麻麻醉。
1.3 指标及评价方法
(1)记录两组患者麻醉前(T0)、手术切皮时(T1)、病灶切除时(T2)、术闭时(T3)心率、平均动脉压。统计两组患者瑞芬太尼、丙泊酚用量情况,记录患者苏醒时间、清醒时间、气管拔管时间,以及术后并发症发生情况。
(2)采用视觉模拟评分法(VAS)评价患者术后疼痛程度,总分为10分,分数越高表明疼痛程度越严重。采用Ramsay评分评价患者术后镇静程度,分数为1~6分,分数越高表明镇静程度越好。采用应激反应问卷(SRQ)评价患者术前、术后48 h行为反应、躯体反应、情绪反应,分数越高表明患者应激状态越显著。
1.4 统计学处理
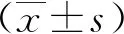
2 结果
2.1 两组患者各时间点心率、平均动脉压对比
如表1所示,T0、T1、T2时两组患者心率、平均动脉压水平对比,差异无统计学意义(P>0.05),T3时两组患者心率、平均动脉压水平均升高,但研究组心率、平均动脉压水平低于对照组(P<0.05)。

表1 两组患者各时间点心率、平均动脉压对比
2.2 两组患者术后不同时间点VAS评分对比
如表2所示,术后2 h、4 h、8 h、12 h,研究组患者VAS评分均低于对照组(P<0.05)。
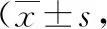
表2 两组患者术后不同时间点VAS评分对比分)
2.3 两组患者术后不同时间点Ramsay镇静评分对比
如表3所示,与对照组相比,研究组患者术后2 h、4 h、8 h、12 h的Ramsay镇静评分较高(P<0.05)。
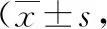
表3 两组患者术后不同时间点Ramsay镇静评分对比分)
2.4 两组患者SRQ评分对比
如表4所示,术后48 h两组患者情绪反应、躯体反应、行为反应评分较术前降低,且研究组患者评分低于对照组(P<0.05)。

表4 两组患者SRQ评分对比分)
2.5 两组患者用药剂量、苏醒指标对比
如表5所示,与对照组相比,研究组患者瑞芬太尼、丙泊酚用量较少,苏醒时间、清醒时间、气管拔管时间较短,差异具有统计学意义(P<0.05)。

表5 两组患者用药剂量、苏醒指标对比
2.6 两组患者并发症发生情况对比
研究组发生头晕2例、嗜睡3例、恶心呕吐1例,并发症总发生率10%;对照组发生头晕5例、嗜睡7例、恶心呕吐6例,并发症总发生率30%,高于研究组,差异具有统计学意义(P<0.05)。
3 讨论
结直肠癌可通过血液、淋巴向其他组织、脏器转移,故早期对存在肿瘤组织的患者应采取有效的治疗措施,可改善患者预后,临床对于结直肠癌的治疗主要采用根治性手术,但术后疼痛感较为强烈,可导致患者血流动力学出现波动,影响麻醉苏醒、机体恢复[7-9]。
随着超声技术的不断发展,神经阻滞在临床应用逐渐广泛,超声引导下阻滞可使患者的机体损伤程度减轻,使临床操作成功率提高,在患者的术后镇痛中具有较好效果,可使患者康复进程加快[10,11]。超声引导下TAP,主要是在腹内斜肌、腹横肌之间筋膜注入麻醉药物,对相应脊神经进行阻断,产生镇痛作用,具有较好的镇痛效果,且TAP不会改变其血流动力学,可使患者下肢功能保持正常,并不会使患者产生尿潴留[12,13]。超声引导下ESP为新型麻醉阻滞方式,操作较为简单,具有较低风险,采用ESP,可同时阻滞胸腹壁神经、腹侧支神经根、背侧支神经根及交感神经纤维[14]。本文研究发现,超声引导下ESP镇痛效果优于TAP,相关学者研究显示,ESP可使疼痛引起的细胞免疫抑制反应降低,使肿瘤患者预后得到改善,且超声引导下ESP可提高给药准确性,对支配神经进行有效阻滞,减轻因手术操作带来的疼痛,使麻醉效果提高[15]。该研究与本文研究保持一致,表明超声引导下ESP,可减轻患者疼痛程度,加快患者康复进程。
结直肠癌根治术范围较广,涉及多种神经,且神经支配较为复杂,术后可导致患者出现内脏、切口疼[16]。研究显示[17,18],T5~L1脊神经前支可支配腹部皮肤、壁腹膜、肌肉感觉神经,在T7横突表面注入20 mL染色剂,可向L2~L3竖脊肌平面进行扩散,并可向C7~T2扩散,表明ESP可对腹部神经进行覆盖,并阻滞腹部、背侧神经根。本文研究显示,采用超声下ESP各时间点疼痛程度均低于TAP,且可降低患者情绪状态、躯体反应,使镇静效果提高。相关学者研究表明[19],超声引导下ESP可抑制体表、内脏疼痛,对横突标志进行准确识别,使患者神经损伤程度、内出血发生风险降低。该研究与本文研究保持一致,表明采用超声引导下ESP可使患者术后疼痛程度降低,减轻术后机体应激反应、减少麻醉药物使用量,对患者生活质量进行改善。
研究表明[20,21],对患者进行胃肠道手术,会增加患者交感神经亢奋程度,引起患者肠胃不适。瑞芬太尼为阿片类药物,具有较短半衰期,可使患者恢复意识速度加快,进行靶控输注,对麻醉深度进行控制,确保麻醉效果。丙泊酚在静脉麻醉药物中较为常见,可使全皮生长因子的活化受到抑制,通过对椎旁与胸腰筋膜的交感神经进行阻滞,使儿茶酚的释放受到抑制,血管收缩减轻,降低机体应激反应。本文研究发现,采用超声引导下ESP可降低患者不良反应发生率,其原因可能为超声引导下ESP使用瑞芬太尼、丙泊酚量较少,减轻了对胃肠道的抑制,加快了胃肠道蠕动,使胃肠道不良反应降低。
综上所述,与超声引导下TAP相比,结直肠癌术后应用超声引导下ESP可使患者疼痛程度降低、镇静效果提高,且患者术后应激反应减小,并发症发生率降低。但因样本量较少,在数据统计时可能存在偏倚,产生了一定的局限性,因此,上述结果还需后续进一步分析证实。

