超声引导下门静脉穿刺介入治疗肝硬化门静脉系统血栓的疗效分析
徐蓓佳 李洁 刘宝真 李建志
肝硬化为常见慢性进行性肝病,早期无症状或见食欲减退、疲倦乏力、腹部不适等,有明显症状时多已发展为肝硬化晚期[1]。门静脉系统血栓是肝硬化常见并发症,是指门静脉、脾静脉、肠系膜上静脉管腔被血栓部分或完全阻塞,不仅会使患者肝脏损伤加重,同时对患者预后产生影响[2]。随着临床医疗技术发展,门静脉系统血栓诊断率不断提高有利于及时给予患者针对性治疗以促进恢复,临床常见治疗为抗凝和介入治疗[3]。本研究旨在探讨超声引导下门静脉穿刺介入治疗肝硬化门静脉系统血栓的临床疗效,报告如下。
1 资料与方法
1.1 一般资料 回顾性分析2017 年1 月~2020 年10 月本院收治的54 例肝硬化门静脉系统血栓患者的临床资料,其中男36 例,女18 例;年龄40~70 岁,平均年龄(50.18±8.05)岁;酒精肝硬化11 例,肝炎肝硬化28 例,代谢性肝硬化7 例,其他8 例;Child-Pugh分级:A 级19 例,B 级24 例,C 级11 例。
1.2 方法 选择Philips-IU22 型彩色多普勒超声诊断仪,选择日本八光18G PTC 针,探头频率设置为2~5 MHz。入路方式为经皮穿肝入路,选定门静脉穿刺进针部位,避开胆管以便导管顺利进入门静脉主干,常规消毒、局部麻醉后在探头引导下穿刺门静脉,穿刺过程中指导患者屏气,避免针尖划破肝表面,B 超监测下见针尖进入门静脉后停止试抽吸,若回血通畅则进行门静脉内置管。通过导管、导丝、血栓切割装置对血栓进行清除抽吸,残余血栓可通过球囊扩张、压迫以及覆膜支架覆盖等方式保持血管腔通畅。术后给予患者门冬氨酸鸟氨酸静脉注射,持续3 d,门冬氨酸鸟氨酸颗粒、乳果糖口服1 个月。
1.3 观察指标 ①术后门静脉通畅、随访及转归情况参考文献[4]分为完全通畅、部分通畅、失败;②参照相关标准[5]评定手术前后门静脉血栓Yerdel 分级情况;③肝门静脉指标:手术前后门静脉内径、脾静脉内径、血流速度、脾脏肋间厚度情况;④静脉压:手术前后肝静脉自由压、肝静脉楔压、肝静脉压力梯度情况;⑤患者预后影响单因素、多因素。
1.4 统计学方法 采用SPSS20.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验;等级资料采用秩和检验;相关因素分析采用Logistic 回归分析。P<0.05 表示差异有统计学意义。
2 结果
2.1 术后门静脉通畅、随访及转归情况 54 例患者术后门静脉完全通畅38 例(70.37%),部分通畅15 例(27.78%),失败1 例(1.85%)。术后所有患者均未失访,随访期间术后第3 个月出现1 例消化道再出血、术后第6 个月出现2 例消化道再出血、术后第12 个月出现2 例消化道再出血,均行介入治疗,复发率为9.26%(5/54)。随访期间死亡6 例,其余患者存活,总生存率为88.89%(48/54)。
2.2 手术前后门静脉血栓Yerdel 分级比较 术后门静脉血栓Yerdel 分级情况优于术前,差异有统计学意义(P<0.05)。见表1。
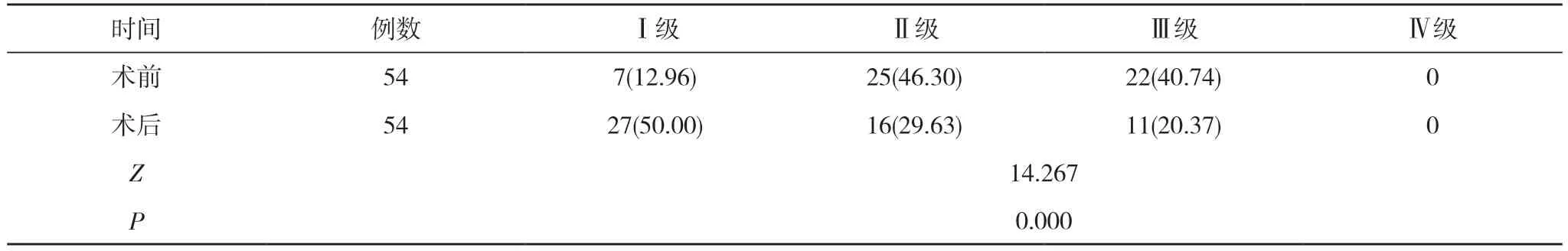
表1 手术前后门静脉血栓Yerdel 分级比较[n(%)]
2.3 手术前后肝门静脉指标比较 术后患者门静脉内径、脾静脉内径、脾脏肋间厚度小于术前,血流速度快于术前,差异均有统计学意义(P<0.05)。见表2。
表2 手术前后肝门静脉指标比较()
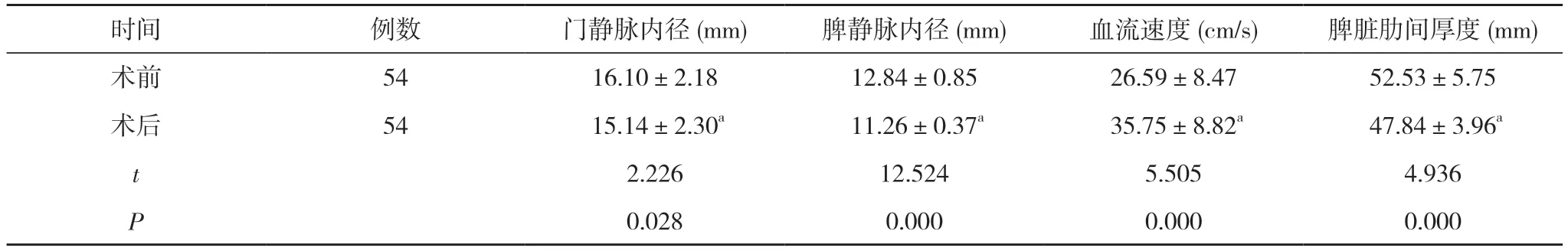
表2 手术前后肝门静脉指标比较()
注:与术前比较,aP<0.05
2.4 手术前后静脉压比较 手术前后患者肝静脉自由压比较,差异无统计学意义(P>0.05);术后肝静脉楔压、肝静脉压力梯度低于术前,差异有统计学意义(P<0.05)。见表3。
表3 手术前后静脉压比较(,mm Hg)
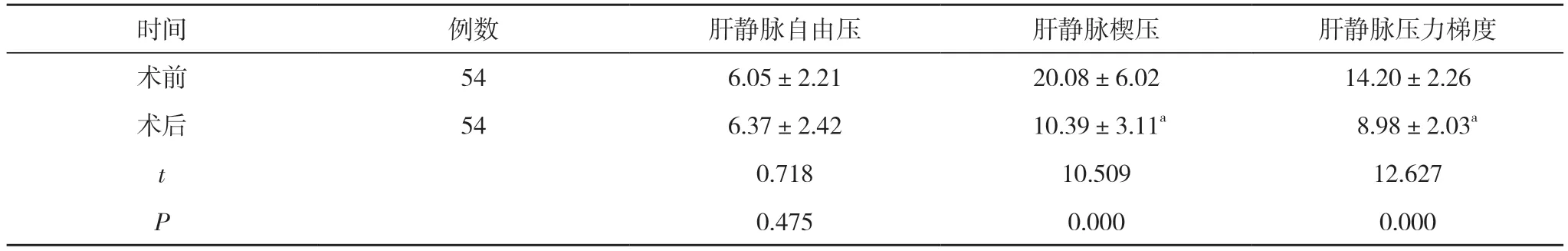
表3 手术前后静脉压比较(,mm Hg)
注:与术前比较,aP<0.05
2.5 患者预后单因素分析 存活患者的电解质紊乱占比27.08%、Child-Pugh 分级C 级占比25.00%低于死亡患者的66.67%、83.33%,差异有统计学意义(P<0.05);存活患者与死亡患者的性别、病程、住院时间、脾切除、肝性脑病、腹水、消化道出血情况比较,差异无统计学意义(P>0.05)。见表4。
表4 预后单因素分析(n,)

表4 预后单因素分析(n,)
注:与死亡患者比较,aP<0.05
2.6 Logistic 回归分析 Logistic 回归分析显示,Child-Pugh 评分C 级是患者死亡的影响因素(P<0.05)。见表5。

表5 Logistic 回归分析
3 讨论
临床认为肝硬化门静脉系统血栓发病机制包括血管内皮损伤、门静脉流速下降、血液高凝状态[6]。当机体腹部产生炎症、感染、外伤刺激后门静脉周围危险因素对血管内皮细胞产生损伤,从而激活促凝因子,致使形成血栓[7,8]。正常机体血液促凝-抗凝为平衡状态,但肝硬化患者凝血因子Ⅷ明显增加,且随肝功能减退其抗凝血酶、蛋白C 水平下降,打破促凝-抗凝平衡,使血液处于高凝状态从而形成血栓[9,10]。门静脉系统血栓采取抗凝治疗其临床效果明显,但仍有部分患者不适合或治疗效果不佳,对于以上患者临床逐渐采用介入治疗[11]。
经门静脉介入治疗是临床常见方式,此外还有经肠系膜上动脉、经颈静脉途径分别为间接途径和介入性门体分流术[12]。本研究结果显示,术后门静脉血栓Yerdel 分级情况和门静脉内径、脾静脉内径、血流速度、脾脏肋间厚度和肝静脉楔压、肝静脉压力梯度较术前改善明显,差异有统计学意义(P<0.05)。提示超声引导下门静脉穿刺介入治疗肝硬化门静脉系统血栓可明显改善门静脉系统相关指标,从而改善血栓,其原因可能是超声引导下可实时观察门静脉动态变化情况,可避免反复穿刺以及对患者肝区周围部位造成损伤手术穿刺、介入成功率明显提高,通过导管、导丝、血栓切割装置对血栓进行清除,促进门静脉通畅从而使血液灌流恢复正常进一步改善胃肠道淤血、门静脉指标以及肝功能。本研究对患者预后影响因素分析结果显示,Child-Pugh 分级C 级是患者死亡的影响因素(P<0.05)。提示Child-Pugh 分级C 级可提示患者不良预后,可根据评分及时调整干预措施以减少患者死亡,促进其生存质量提高。
综上所述,肝硬化门静脉系统血栓在超声引导下行门静脉穿刺介入治疗可有效改善血栓状态,促进门静脉通畅,另外Child-Pugh 分级C 级在患者预后判断中可提示不良预后。由于本研究样本量较少,关于门静脉穿刺介入治疗其临床具体价值有待扩大样本量进一步研究。

