思维导图结合动机访谈对慢阻肺患者症状及应对行为的影响
宋惠琴 朱 娟 黄孔珍 华青霞
慢性阻塞性肺疾病(COPD)又称慢阻肺,该病发病与有害气体及有害颗粒的异常炎症反应相关,且具有高复发概率、治愈难度高的特点[1]。相关文献显示[2-3],COPD发病率及病死率较高,好发于40岁以上的人群,且男性发病率高于女性。临床症状主要以呼吸困难、慢性咳嗽、咳痰、疲劳、睡眠障碍及呼吸无力等为主,由于患者对COPD的了解较浅,容易对该病产生恐惧情绪,导致患者焦虑、抑郁,引起患者出现治疗依从性不高的情况。针对上述情况因对COPD患者开展高质量、高可靠性的护理服务[4],进而加强患者的治疗信心,提高其自我能动性。动机访谈是针对患者自身情况进行目的性交流,了解本次护理的目标及患者需求,而思维导图是由线、图及关键字组成,可贯彻整个护理流程,提醒护理人员注意事项及护理目标,加强护理人员的管理,进而提高护理质量[5]。对此,本文将上述两种护理方式结合应用至COPD患者,旨在观察该方法对COPD患者的应对行为、临床症状及生活质量的影响,现报告如下:
1 资料与方法
1.1 一般资料 选取我院2019年10月-2021年2月期间收治的慢阻肺患者82例,将其作为本次护理方法的对比研究对象,按随机数字表法将其平均分配为对照组和研究组,每组41例患者。其中,对照组男22例,女19例,年龄41~77岁,平均年龄(55.28±4.66)岁;病程1~5年,平均(3.13±0.52)年;受教育程度:小学10例,初中14例,高中10例,大专及以上7例。研究组男20例,女21例,年龄40~78岁,平均年龄(54.61±5.03)岁;病程1~6年,平均(3.71±0.44)年;受教育程度:小学11例,初中12例,高中12例,大专及以上6例。两组COPD患者的年龄、性别构成、病程及受教育程度等一般资料相比,差异均无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准 ①纳入标准:符合《慢性阻塞性肺疾病诊治指南》相关COPD的诊断标准[6],且经CT影像检查确诊;发病年龄不低于40岁患者;病情位于轻型或康复期且配合能力良好的患者;患者及其家属知情本次研究并签署相关同意书。②排除标准:精神疾病或听说障碍患者;合并其他肺部疾病、心肝肾严重障碍患者;护理过程中中途退出的患者;临床检查资料或护理资料缺失者。本次所选入的病例均通过我院伦理委员会审批同意,且符合《赫尔辛基》相关伦理要求。
1.3 方法
1.3.1 对照组 给予患者常规的COPD护理干预。①入院健康教育宣教:为患者讲解COPD的发病原因及治疗方法,加深患者对COPD的认识,同时应保持患者的住院环境,加强护理人员与患者的沟通。②对患者的肺功能、血氧指标等进行日常监测,出现异常及时报告主治医师。③心理护理:COPD患者由于对疾病认识不深,导致其可能出现恐惧、焦虑等情绪,应及时对患者进行心理干预,缓解其不良情绪。④出院指导:嘱咐患者注意饮食,禁食辛辣等刺激食物,禁止饮酒抽烟,定期电话随访,提醒患者按时来院复查。
1.3.2 研究组 在对照组基础上给予患者思维导图结合动机访谈的护理干预。①护理人员对其展开动机访谈,通过分析患者的基线资料、病情状况及生活情况等,依据患者自身情况进行明确访谈目的,并对谈话进行记录并分析,制定相应的策略。②根据访谈内容制定护理思维导图,用不同颜色、线条及关键词构造“健康指导图”。③护理人员培训,对护理人员进行相关思维导图知识的培训,指导护理人员应用思维导图和进行模拟演练。④应用思维导图,要求专职护理人员利用慢阻肺患者护理思维导图为患者进行健康指导,出院前1 d,责任护士持“健康指导图”对患者进行健康指导,边讲解边与患者交流,依据所作导图的逻辑顺序,从树状结构到网状脉络依次向患者讲授相关节点知识。为了充分吸引患者的注意力,课题组使用大量生动的图片、鲜艳的线条、简明扼要的关键词以放射状图形呈现出来,讲解结束后,将思维导图交予患者保管,直至患者出院时回收。
1.4 观察指标 两组COPD患者均于干预前及干预6个月后进行相关指标调查。①对比两组COPD患者干预前、及干预6个月后的血气及肺功能,测定动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2),肺功能指标包括第一秒用力呼吸容积(FEV1)。②对比两组COPD患者干预前、干预6个月后的应对行为,采用医学应对问卷(MCMQ),该问卷包含面对、屈服及回避3个维度,20个条目,每个条目1~4分,满分80分,分值越高说明患者的应对行为越佳。③对比两组COPD患者干预前、干预6个月后的生活质量,采用健康状况调查问卷(SF-36),该量表共36个条目,满分100分,分值越高说明生活质量越好。
1.5 统计学方法 采用SPSS 24.0统计学软件对护理数据进行统计学分析,计量资料用(±s)表示,采用t检验;计数资料以%表示,采用χ2检验,P<0.05提示差异有统计学意义。
2 结 果
2.1 两组COPD患者干预前及干预6个月后的血气及肺功能比较 干预前,两组COPD患者的血气及肺功能比较,差异无计学意义(P>0.05);干预后,研究组患者的PaO2及FEV1均明显高于对照组,而PaCO2明显低于对照组(P<0.05),表明研究组患者的血气及肺功能预后恢复更好。见表1。
表1 两组COPD患者干预前及干预6个月后的血气及肺功能比较(±s)
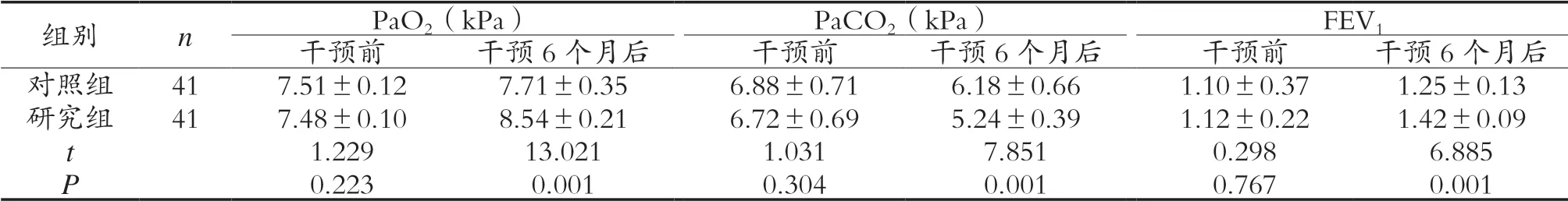
表1 两组COPD患者干预前及干预6个月后的血气及肺功能比较(±s)
组别 n PaO2(kPa) PaCO2(kPa) FEV1干预前 干预6个月后 干预前 干预6个月后 干预前 干预6个月后对照组 41 7.51±0.12 7.71±0.35 6.88±0.71 6.18±0.66 1.10±0.37 1.25±0.13研究组 41 7.48±0.10 8.54±0.21 6.72±0.69 5.24±0.39 1.12±0.22 1.42±0.09 t 1.229 13.021 1.031 7.851 0.298 6.885 P 0.223 0.001 0.304 0.001 0.767 0.001
2.2 两组COPD患者干预前及干预6个月后的应对行为比较 干预前,两组COPD患者MCMQ评分差异无统计学意义(P>0.05);干预后研究组COPD患者的MCMQ得分明显高于对照组(P<0.05),表明研究组患者应对行为更佳。见表2。
表2 两组COPD患者干预前及干预6个月后的应对行为比较(±s,分)

表2 两组COPD患者干预前及干预6个月后的应对行为比较(±s,分)
组别 n MCMQ干预前 干预6个月后对照组 41 50.45±5.23 65.71±3.81研究组 41 49.85±4.88 72.35±4.67 t 0.537 7.054 P 0.593 0.000
2.3 两组COPD患者干预前及干预6个月后的生活质量比较 干预前,两组COPD患者SF-36评分差异无统计学意义(P>0.05);干预后研究组COPD患者的SF-36得分明显高于对照组(P<0.05),表明研究组患者的生活质量更好。见表3。
表3 两组COPD患者干预前及干预6个月后的生活质量比较(±s,分)

表3 两组COPD患者干预前及干预6个月后的生活质量比较(±s,分)
组别 n SF-36干预前 干预6个月后对照组 41 62.74±6.15 75.42±5.68研究组 41 61.28±6.52 80.39±5.89 t 1.043 3.889 P 0.300 0.001
3 讨 论
目前,国内的护理工作朝着人性化、高效化的方向发展,研究人员对患者主动参与护理流程逐渐重视。如何建立以患者为中心的护理方案是目前研究的热点[7]。COPD作为一种治疗时间较长的慢性疾病,会严重干扰患者身体活动与运动锻炼能力,相关文献显示[8],晨间症状是影响患者进行活动的关键因素,并且晨间症状与旷工息息相关,夜间症状一般易诱发睡眠障碍,导致患者负性情绪进一步增加,引起患者的应对行为变差,影响预后。对COPD患者改变当前情境或调解情绪所作出的认知和行为的指导[9-10],同时积极为其减轻症状及症状困扰是目前相关医疗工作者需要思考的问题。常规的护理干预虽展开了健康教育宣教,但由于针对性不强,导致COPD患者依旧对疾病认识不深,难以形成良好的生活习惯,因此如何对COPD患者进行针对性的健康教育宣教及生活指导是改善COPD患者预后的关键。
本文研究结果显示,干预后,研究组患者的PaO2及FEV1均明显高于对照组,而PaCO2明显低于对照组,说明采用思维导图结合动机访谈的护理干预可明显改善COPD患者的血气指标及肺功能。分析其原因:动机访谈可了解患者的病情状况及心理状况,与患者针对性交谈可得到关键信息,对其进行分析并制定相应思维导图,对患者更具有针对性和适用性,可增强患者的治疗配合度和形成良好的生活习惯,进而改善了患者预后。同时本文研究结果还显示,干预后研究组COPD患者的MCMQ得分及SF-36得分明显高于对照组,说明思维导图结合动机访谈的护理干预可改善患者应对行为及预后生活质量。笔者认为,思维导图结合动机访谈的护理干预建立了良好的医患关系,同时确保了护理人员和COPD患者的伙伴关系,促进了患者的自我能动性,并在护理人员的思维导图计划中改变自己的生活习惯,增加了对疾病的认识,纠正不良饮食习惯,提高了护理环节中的可靠性,加之对患者家属的指导,为监督患者提供了长期的支持,进一步优化了出院后的治疗效果,进而改善患者的生活质量及应对行为。
综上所述,对COPD患者采取思维导图结合动机访谈的护理干预,可有效改善患者血气指标及肺功能,同时还可改善患者预后应对行为及生活质量,值得临床推广。

