长期穿高跟鞋对女性足底构筑及压力的影响
井兰香
(燕山大学体育学院,河北秦皇岛066004)
使足部肌-骨系统承载力学功能变化的情况之一是穿高跟鞋进行日常活动,此过程跖趾关节背屈,活动范围受到一定约束,易造成前足异常形态[1]。同时踝关节跖屈,足弓抬高、跟-跖间距缩短,韧带、腱膜持续承载较高的应力和应变[2-3],久后,足底压力向前/内侧迁移、第1跖趾关节的压力增大[4-5]、跖骨间软组织加载应力过大[6]。足底力学环境的变化使足底软组织构筑及其生物力学特征随之改变:足底肌肌纤维因负担更多的应变而构筑减低,生物力学效能降低[7];腱成分(肌腱和腱膜)虽负担更高的刚度,但在不发生损伤的情况下,构筑不变[8-9]。除了上述研究外,不同文献对有穿高跟鞋习惯者足部骨、关节结构的研究结果相异:一是足型不变[10];二是足横/纵弓塌陷[11]、拇外翻[12],较多的文献支持后者[13-14]。
目前多数研究未限定鞋跟高度和穿着高跟鞋的时间、年限、行为模式,不宜由此推论着高跟鞋站立、行走的远期影响。足底软组织在经历长期慢性应力、应变负荷后,足底构筑学和生物力学特征发生怎样的变化,仍需进一步研究。故本研究选取有持续时间长、连续多年以上穿着高跟鞋站立、行走经历者参与测试,获取足底固有肌和跖腱膜厚度及刚度数据,寻找出足底压力分布和足型特征变化的证据,从足底软组织、骨、关节构筑学和生物力学角度探讨长期着高跟鞋站立、行走影响足部功能的内在机制。本研究结果或能为穿高跟鞋者提供足部肌-骨系统运动适应机制的客观数据依据,为穿高跟鞋者足部功能训练提出合理化建议。
1 对象与方法
1.1 对象
以某城市事业单位有“久站”行为、年龄36~49岁、BMI介于18~25 kg/m2的在职女性为调查对象。排除条件:有下肢损伤,如跖腱膜炎、跟腱炎、滑囊炎等;有下肢手术史;有类风湿疾病;有糖尿病、足底软组织构筑异常;有明显的内/外八字步态。
经多种途径筛选,最终确定符合本研究测试条件者共39名,其中19名具有超过10年、每周总时长不低于40 h穿着5 cm及以上高跟鞋站立、行走经历者为实验组。20名以穿运动鞋、无跟鞋为主,着高跟鞋站立、行走每周总时长低于10 h者作对照。由实验人员告知受试者全部实验流程,参观测试场地后,按照自愿的原则签署知情协议书。受试者基本情况见表1各数据均数间分别进行独立样本t检验后的p值均>0.05,两组间没有统计学差异。
表1 实验组和对照组基本情况(±SD)Tab.1 Basic information of the experimental and control groups(±SD)

表1 实验组和对照组基本情况(±SD)Tab.1 Basic information of the experimental and control groups(±SD)
组别 n 年龄/yrs 身高/cm 体重/kg BMI/(kg/m ) 对照组 20 44.4 10.6 161.3 11.8 61.6 12.3 23.6 5.1 实验组 19 43.9 8.3 162.1 8.5 60.8 6.7 23.1 4.7
1.2 数据采集
1.2.1 软组织构筑和刚度
以美国GE公司生产的Voluson E8黑白B型超声影像采集系统采集拇展肌(图1-A1)、趾短屈肌(图1-B1)、拇短屈肌(图1-C1)、跖腱膜(图1-D)的纵切影像,获取各结构的厚度值;采集拇展肌(图1-A2)、趾短屈肌(图1-B2)、拇短屈肌(图1-C2)的横切影像,获取各结构的横截面积值[15]。以法国声威公司生产的Supersonic Imagine Aixplorer弹性成像超声诊断仪采集足底固有肌纵切剪切波速度[16]。以上数据均由1名实验人员协助1名仪器操作技术人员完成测量。

图1 足底固有肌和跖腱膜影像采集(以本研究个案为例)Fig.1 Image collecting of intrinsic plantar muscles and plantar fascia(a case of this study)
1.2.2 足底压力
以SENSOR MEDICA压力测试系统(型号为PODOTEK HD120,50 cm×120 cm,采样频率300 Hz)测试足底压力。受试者预先适应测试环境后,裸足站立于压力测试板中央,测试5 s睁眼自然站立时的足底压力。随后依自身习惯自延长跑道裸足常速行走,测试双足动态足底压力(图2),测3次,取平均值。

图2 足底压力测试(以本研究个案为例)Fig.2 Photos showing the plantar pressure test(a case of this study)
本研究设定足底压力分布的10个区域为:第1趾骨(T1)、第2-5趾骨(T2-5)、第1跖骨(MH1)、第2跖骨(MH2)、第3跖骨(MH3)、第4跖骨(MH4)、第5跖骨(MH5)、足弓(MF)、足跟内侧(RF M)、足跟外侧(RF L)。图3-A表示本研究设定的足底压力分区。以足跟着地(图3-B)、全足接触期前(图3-C)、前足推进(图3-D)、离地(图3-E)4个阶段为有效测试。
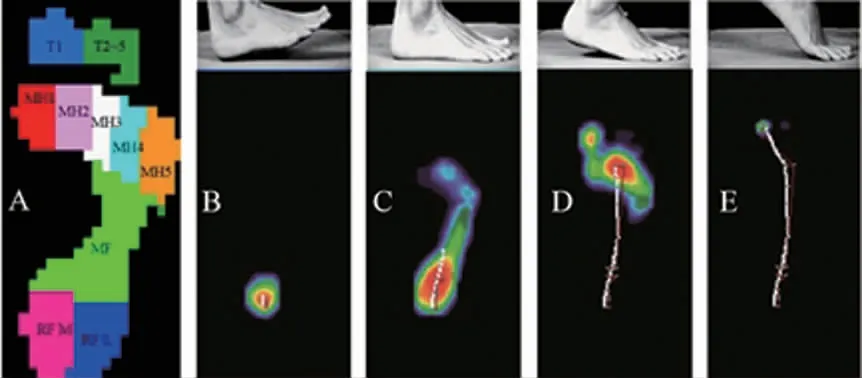
图3 足底压力分区(A)及行走时足底压力分布(B-E)Fig.3 Zones of plantar pressure(A)and their pressure distribution in walking(B-E)
1.2.3 足型
以足印法采集受试者右足足印。标记方法见图4,A点为第1跖骨头内侧缘最凸处,B点为第5跖骨头外侧缘最凸处,C点表示足印内侧缘最凹处。按图示连线后测量Clarke’s角θ(即足印角,代表足的纵弓)、拇外翻角α、第5趾内翻畸形角β、足跟角γ(代表足的横弓)[17-18]。以上各项测量均由1名实验人员单独完成。
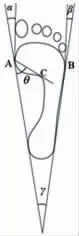
图4 足印划线标记Fig.4 Delineation mark of footprint
1.3 数据统计
采用SPSS23.0统计软件对本研究数据结果进行统计分析,描述性数据结果以均数±标准差表示。总体样本的所有数据经Normality with plot test过程K-S-L检验结果显示p值均>0.05,服从正态分布。分组数据采用独立样本t检验进行分析,比较实验组和对照组间软组织构筑、剪切波速、足底压力、足型数据均数间的差异。经单因素方差分析分别比较对照组内和实验组内跖腱膜、拇展肌、拇短屈肌、趾短屈肌这4种软组织弹性材料剪切波速度间的差异。显著性水平为0.05。
2 结果
图5显示,两组间比较跖腱膜厚度、跖腱膜剪切波速度、趾短屈肌剪切波速度均没有明显差异(p值均>0.05)。实验组拇展肌、拇短屈肌厚度和剪切波速度均明显小于对照组(p值均<0.05),趾短屈肌厚度明显大于对照组(p<0.05)。两组内比较跖腱膜剪切波速度明显高于其它3种结构(p值均<0.05)、趾短屈肌的剪切波速明显高于拇展肌和拇短屈肌(p值均<0.05)。

图5 两组跖腱膜和足底固有肌厚度(A)及剪切波速度(B)比较Fig.5 Contrast on the thickness(A)and shear wave velocity(B)of plantar fascia and intrinsic plantar muscles in two groups
图6显示,实验组拇展肌、拇短屈肌横截面积均明显小于对照组(p值均<0.05),趾短屈肌横截面积明显大于对照组(p<0.05)。

图6 两组足底固有肌横截面积比较Fig.6 Contrast on the cross-sectional area of intrinsic plantar muscles in two groups
表2显示,实验组第1趾骨(T1)、第1跖骨(MH1)、足弓区(MF)、足跟内侧(RF M)、足跟外侧(RF L)压力峰值明显高于对照组(p值均<0.05);第4跖骨(MH4)、第5跖骨(MH5)压力峰值明显低于对照组(p值均<0.05)。两组间比较第2~5趾骨(T2-5)、第2跖骨(MH2)、第3跖骨(MH3)压力峰值没有显著差异(p值均>0.05)。
表2 两组足底各受力分区压力峰值比较(±SD)(单位:N)Tab.2 Contrast on the peak pressure of every plantar pressure zone in two groups(±SD)(Unit:N)

表2 两组足底各受力分区压力峰值比较(±SD)(单位:N)Tab.2 Contrast on the peak pressure of every plantar pressure zone in two groups(±SD)(Unit:N)
组别 T1 T2-5 MH1 MH2 MH3 MH4 MH5 MF RF M RF L 对照组 34.6 5.4 10.7 2.3 36.2 4.6 53.5 6.4 69.8 7.1 59.7 5.2 23.8 1.7 16.1 3.5 75.6 8.8 70.4 7.2 实验组 63.4 6.9 10.4 3.8 56.5 5.8 53.4 6.1 61.5 7.3 39.6 4.7 16.6 2.2 26.2 3.6 96.9 9.7 86.8 8.5 p值 0.001* 0.051 0.034* 0.064 0.061 0.011* 0.033* 0.001* 0.012* 0.023*
表3显示,实验组足底第1趾骨(T1)、第1跖骨(MH1)、足弓区(MF)、足跟内侧(RF M)、足跟外侧(RF L)冲量明显高于对照组(p值均<0.05)。实验组足底第2~5趾骨(T2-5)、第4跖骨(MH4)冲量明显低于对照组(p值均<0.05)。两组间比较第2跖骨(MH2)、第3跖骨(MH3)、第5跖骨(MH5)冲量没有显著差异(p值均>0.05)。
表3 两组足底各受力分区冲量比较(±SD)(单位:N·s)Tab.3 Contrast on the impulse of every plantar pressure zone in two groups(±SD)(Unit:N·s)
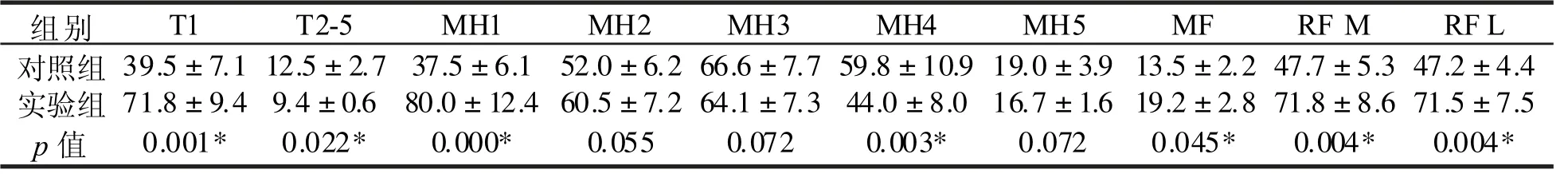
表3 两组足底各受力分区冲量比较(±SD)(单位:N·s)Tab.3 Contrast on the impulse of every plantar pressure zone in two groups(±SD)(Unit:N·s)
组别 T1 T2-5 MH1 MH2 MH3 MH4 MH5 MF RF M RF L 对照组 39.5 7.1 12.5 2.7 37.5 6.1 52.0 6.2 66.6 7.7 59.8 10.9 19.0 3.9 13.5 2.2 47.7 5.3 47.2 4.4 实验组 71.8 9.4 9.4 0.6 80.0 12.4 60.5 7.2 64.1 7.3 44.0 8.0 16.7 1.6 19.2 2.8 71.8 8.6 71.5 7.5 p值 0.001* 0.022* 0.000* 0.055 0.072 0.003* 0.072 0.045* 0.004* 0.004*
表4显示,两组受试者足底各分区接触面积除MH1在实验组明显增大(p<0.05)以外,其他区域间比较均未出现明显差异(p值均>0.05)。
表4 两组足底各受力分区接触面积比较(±SD)(单位:cm2)Tab.4 Contrast on the contact area of every plantar pressure zone in two groups(±SD)(Unit:cm2)
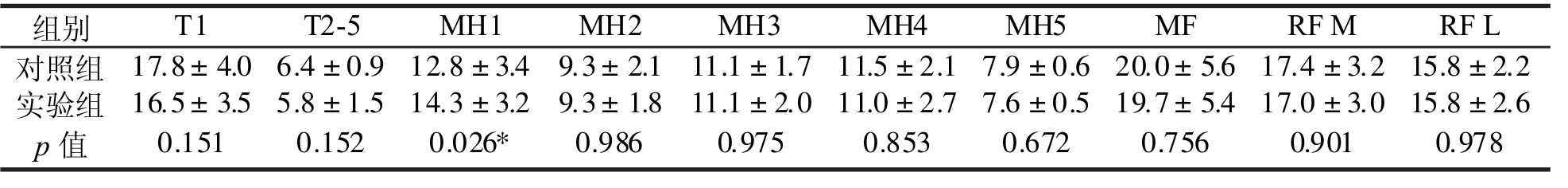
表4 两组足底各受力分区接触面积比较(±SD)(单位:cm2)Tab.4 Contrast on the contact area of every plantar pressure zone in two groups(±SD)(Unit:cm2)
组别 T1 T2-5 MH1 MH2 MH3 MH4 MH5 MF RF M RF L 对照组 17.8 4.0 6.4 0.9 12.8 3.4 9.3 2.1 11.1 1.7 11.5 2.1 7.9 0.6 20.0 5.6 17.4 3.2 15.8 2.2 实验组 16.5 3.5 5.8 1.5 14.3 3.2 9.3 1.8 11.1 2.0 11.0 2.7 7.6 0.5 19.7 5.4 17.0 3.0 15.8 2.6 p值 0.151 0.152 0.026* 0.986 0.975 0.853 0.672 0.756 0.901 0.978
表5显示,实验组拇外翻角和足跟角明显大于对照组(p值均<0.05),两组间比较Clarke’s角和第5趾内翻畸形角无明显差异(p值均>0.05)。
表5 两组受试者足形比较(±SD)(单位:°)Tab.5 Contrast on the foot form in two groups(±SD)(Unit:°)

表5 两组受试者足形比较(±SD)(单位:°)Tab.5 Contrast on the foot form in two groups(±SD)(Unit:°)
组别 Clarke's角 拇外翻角 第5趾内翻畸形角 足跟角 对照组 40.2 ± 5.5 8.7 ± 1.3 12.2 ± 6.3 16.8 ± 6.4 实验组 39.9 ± 8.2 10.0 ± 2.4 11.7 ± 5.8 18.3 ± 5.3 p值 0.365 0.021* 0.257 0.026*
3 讨论
本研究表明,长期着高跟鞋站立、行走不仅影响足底软组织构筑和刚度,还影响裸足行走时足底压力分布特征。足型也在一定程度上发生了改变。
3.1 足底软组织构筑学及刚度特征
正常情况下,着高跟鞋站立、行走时,跖腱膜主要承受顺着胶原纤维排列方向上的拉长应变和垂直方向上的压缩应变,但仅限于弹性限度范围内,拉长/压缩应变率低,回弹率高。因足底软组织具有固定限度的可压缩性应变特征[19],垂直方向上压缩应变-回弹不足以引发增生或肥大,构筑稳定,厚度不变。趾短屈肌肌纤维在跖趾关节背屈条件下已被拉长,再继续离心收缩后会被过度激活[20-21],长期适应离心收缩,肌纤维厚度和横截面积在安静时即已呈现出肌肥大现象。同时,足弓被抬高后前足受到挤压[22],限制了足拇趾侧做“短足收缩”动作的活动范围,难以再通过拇趾外展和屈曲继续抬高内侧纵弓,不能有效完成足的旋后。足旋后功能长期受限,拇展肌和拇短屈肌收缩幅度也随之受限,降低了肌纤维厚度和横截面积,构筑削减。
体现组织刚度的指标为杨氏模量[23](杨氏模量=3×组织密度×剪切波速度2),与剪切波速度平方成正比,剪切波传播的速度越快,组织的刚度越高。在弹性限度范围内,组织的刚度反映其弹性大小,足底软组织的剪切波速度值越大,刚度值就越大,弹性也就越大。本研究跖腱膜的刚度成倍高于足底固有肌纤维的刚度,具有高回弹特性。趾短屈肌刚度明显高于拇展肌、拇短屈肌,前者抵抗应变能力和回弹能力高于后者。并且,两组间跖腱膜和趾短屈肌刚度没有差异,表明两种结构的刚度稳定,不易受外界因素影响。着高跟鞋站立、行走时跖腱膜和趾短屈肌承受较多的拉长应变,值高而稳定的刚度使它们能及时、充分地恢复至原有长度。拇展肌和拇短屈肌刚度降低,意味着其回弹率的降低。无论是肌纤维构筑的削减还是刚度的降低,均可削弱拇展肌和拇短屈肌生物力学机能,与拇收肌之间力量失衡。提示长期穿高跟鞋者须重点加强拇趾外展和屈曲功能训练。
3.2 足底压力分布特征
着高跟鞋站立、行走时跖趾关节背屈位使足底力学环境产生变化,启动了跖腱膜的“绞盘机制”,跖骨头带动足弓向足远端延伸,足弓延长。由于跖腱膜高刚度性质,高张力牵引着跟骨向足远端移动,快速恢复足弓形态。当裸足行走时,跖趾关节只在离地前背屈,理论上不会增加足弓区压力,实验组出现的足跟区和足弓区压力明显增加现象,主要是因为趾短屈肌体积增加的缘故。穿高跟鞋者应积极进行趾短屈肌向心收缩锻炼,以抵消过多离心收缩带来的弊处。
跖趾关节背屈时跖腱膜在“绞盘机制”下具有更高的刚度,跖骨头内收,不利于足横弓的维持[24-25]。若行走时第2、3跖骨过多、过早负重,会改变推进期足横弓形态[26],造成第2、3跖骨应力过大,跖骨头劳损或产生胼胝体增厚的结构代偿[27]。本研究实验组在裸足行走时第2、3跖骨足底压力并不增加,甚至第4、5跖骨压力明显降低,行走过程中可能存在跖骨头方向改变、横弓降低的阶段,也仅能引起足底压力分布的迁移,迁移后跖骨头应力减小,不会形成劳损和横弓塌陷。
在拇趾背屈、外翻的情况下,前足区域有效接触面积则相对减少,须依靠足旋前的代偿动作以延展前足有效接触面积,才能在行走时支撑后期获得足够的推进力[28]。实验组第1趾骨和第1跖骨区足底压力峰值和冲量增加,第1跖骨区接触面积较大,是前足旋前的必然表现[29-30]。前足过度旋前使内侧纵弓压力加大,须借助拇趾外展和跖屈来促进前足的旋后以保护内侧纵弓。长期穿高跟鞋者可尝试加强“短足训练”,提升内侧纵弓、延展前足有效接触面积并促进足旋后,以促进前足的旋后尤为重要。
3.3 足型特征
文献中将国人Clarke’s角,即足印角≤31.7°时确定为不同程度的扁平足[31],两组Clarke’s角约为40°,足纵弓高度正常。实验组因拇展肌和拇短屈肌构筑和刚度降低,与拇收肌力量失衡而造成拇趾外翻角增大,但并不构成拇外翻畸形症[32]。
实验组足跟角度增大,与拇外翻角增加现象同时存在,可以认为拇外翻角度的增大使第1跖骨头向足内侧突出,是足横弓宽度增加的主要原因[33]。通常意义上的足横弓,是由5个跖骨、两粒籽骨和强大的足底及骨间软组织构成的稳定性、弹性极高的结构。即使在行走推进期足横弓有所降低,也会在跖腱膜和趾短屈肌等足底软组织的高回弹应变共同作用下快速恢复至原有高度。鉴于长期穿高跟鞋对拇趾外展和跖屈肌的削弱,可在行走时脚尖离地前瞬间有意外展、屈曲拇趾,以平衡拇收肌力,阻止拇外翻加剧。尽量避免穿着尖头或翘头高跟鞋站立、行走。
4 结论与建议
长期穿着高跟鞋站立、行走降低拇趾外展肌、跖屈肌的构筑和刚度,使拇外翻角增大、足横弓变宽;加重前足旋前,使内侧纵弓压力增大;提高趾短屈肌构筑使其肥大,使后足压力增大。足横/纵弓高度不变。建议穿高跟鞋者着重训练拇趾外展、跖屈功能,同时加强趾屈肌向心收缩及足旋后锻炼,尤其要重视前足的旋后锻炼。

