右美托咪定复合丙泊酚在无痛肠镜检查中的麻醉效果
黄 静,蔡云亮,张远婵,吴春贤,潘春杰
[深圳市龙岗区人民医院 香港中文大学(深圳)附属第二医院麻醉科,广东 深圳 518172]
无痛肠镜检查属于消化科常见的一种肠道疾病诊断手段,亦是肠道肿瘤的诊断金标准,其主要是通过静脉注射相关麻醉药物,继而促使患者进入浅度睡眠无痛状态,从而开展传统肠镜检查的一种诊疗方式[1-2]。该种检查方式无侵入性,在最大程度上减轻了受检者的不舒适感以及恐惧感,有利于减轻应激反应,在肠道疾病的诊治中得到广泛应用。丙泊酚是临床上常用静脉麻醉药物之一,主要是通过抑制突触传递的途径发挥镇痛效果,且麻醉起效迅速、半衰期较短,然而存在大量应用会增加呼吸系统以及循环系统抑制风险的不足之处[3-4]。右美托咪定是近年来发展而来的新型镇静药物,主要是通过高选择性结合肾上腺素α2受体途径发挥镇静作用,且不会对机体呼吸系统、循环系统产生显著抑制[5-6]。本研究主要探讨右美托咪定及丙泊酚综合麻醉对无痛肠镜患者麻醉诊断的应用价值,以期为临床无痛肠镜检查提供麻醉方案参考。
1 资料与方法
1.1一般资料:选取2019年4月~2020年4月本院拟行无痛肠镜诊治的100例患者为研究对象。随机将其分为二药联合组及单药麻醉组各50例。二药联合组男28例,女22例;年龄33~81岁,平均(58.32±10.06)岁;体重指数(BMI)19~32 kg/m2,平均(23.51±1.37)kg/m2;受教育年限6~20年,平均(9.73±1.26)年。单药麻醉组男29例,女21例;年龄32~83岁,平均(58.40±10.12)岁;BMI 19~32 kg/m2,平均(23.59±1.38)kg/m2;受教育年限6~20年,平均(9.81±1.25)年。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①所有入组人员ASA分级均为Ⅰ级~Ⅱ级;②年龄>18岁;③精神状态良好。排除标准:①肝、肾、肺等脏器功能严重异常者;②既往有药物过敏史者;③神志异常或伴有精神疾病者;④合并严重心血管疾病或(和)呼吸系统疾病者;⑤过度肥胖或有药物、酒精依赖史者。本次研究的受试者均已签署知情同意书,经过医院伦理委员会核准。
1.2研究方法:所有患者均开展肠镜检查前均常规禁饮、禁食8 h,待其入室之后建立静脉通路,对各项生命体征进行实时监测,予以乳酸钠林格液滴注,鼻导管吸氧4 L/min。检查前,单药麻醉组开展单纯丙泊酚麻醉,给药前予以0.3 μg/kg的生理盐水借助微量注射泵完成注射,于10 min内静脉滴注完成,5 min后静脉注射丙泊酚(国药准字:J20171055),给药剂量为1.5 mg/kg。待受检者意识消失之后实施肠镜检查,检查期间脑电双频指数的维持数值以50~60为宜。二药联合组则开展右美托咪定及丙泊酚综合麻醉:检查前予以0.3 μg/kg右美托咪定(国药准字:H20183220)微量泵注,于10 min内注射完,其余处理和单药麻醉组一致。检查期间若受检者平均动脉压低于基础值的1/4,则予以10 mg麻黄碱静脉注射;若心率<50次/min,则予以0.4 mg阿托品静脉注射。必要时可考虑辅助呼吸或(和)退出内镜。
1.3观察指标:分析两组麻醉效果优良率、麻醉相关指标水平、麻醉前后认知功能变化情况及不良反应发生情况等方面的差异。麻醉效果优良率评价标准如下[7]:优:检查期间肢体无显著活动,表情安静;良:检查期间肢体存在小幅度的活动,面部稍有痛苦;差:检查期间肢体出现大幅度的活动或(和)表情痛苦。优良率=(优例数+良例数)/总例数×100%。麻醉相关指标涵盖麻醉诱导时间、检查时间、苏醒时间以及定向力恢复时间。认知功能变化情况的评估主要是借助简易智能状态检查量表(MMSE)[8]实现,该量表内容涵盖定向力、记忆能力、注意力和计算力、言语能力4个维度,得分与认知功能呈正比。不良反应涵盖恶心呕吐、头晕以及低氧血症。
1.4统计学方法:采用SPSS22.0统计学软件进行t检验与χ2检验。
2 结果
2.1两组麻醉效果优良率比较:二药联合组麻醉效果优良率高于单药麻醉组,差异有统计学意义(P<0.05)。见表1。

表1 两组麻醉效果优良率比较[n(%),n=50]
2.2两组麻醉相关指标比较:二药联合组苏醒时间以及定向力恢复时间均低于单药麻醉组,差异均有统计学意义(均P<0.05)。见表2。

表2 两组麻醉相关指标比较
2.3两组麻醉后MMSE评分比较:二药联合组麻醉后15 min、麻醉后30 min的MMSE评分均高于单药麻醉组,差异均有统计学意义(均P<0.05)。见表3。
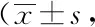
表3 两组麻醉后MMSE评分比较分,n=50)
2.4两组不良反应比较:两组在恶心呕吐、头晕以及低氧血症发生率方面比较差异均无统计学意义(均P>0.05)。见表4。
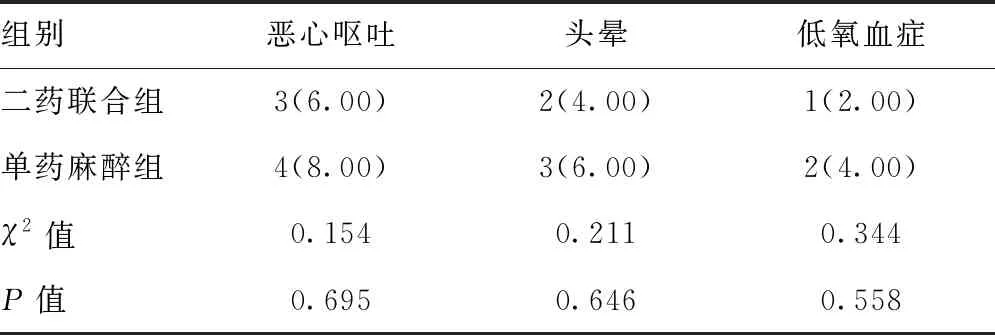
表4 两组不良反应比较[n(%),n=50]
3 讨论
肠镜检查在肠道疾病的诊断中具有极高的敏感性以及准确度,是肠道疾病确诊的重要手段之一。然而,肠道检查会对患者造成明显的刺激,继而导致患者出现明显的疼痛等不适症状。尤其是老年患者,因其机体耐受能力相对不良,接受肠镜检查时往往伴有一定程度的紧张、恐惧以及焦虑,继而可能出现心动过速以及躁动等不良反应,不利于肠镜检查的顺利完成[9-11]。无痛肠镜检查主要是在麻醉状态下实现对患者的肠道检查,可在极大程度上减轻受检者的痛苦,但该检查方式对选择何种麻醉药物的要求较高,确保检查期间的充分镇静、镇痛是其主要目标[12-14]。丙泊酚以及右美托咪定均是临床上应用较为广泛的麻醉药物,两者联合应用可能发挥一定的协同互补作用,继而在获取理想的镇痛效果同时,降低麻醉不良反应发生概率。具有较高的临床研究价值。
本研究结果提示右美托咪定及丙泊酚综合麻醉对无痛肠镜患者麻醉效果较佳。考虑可能是由于丙泊酚作为常见的镇痛药物之一,具有起效迅速、麻醉平稳以及苏醒迅速等优势。而右美托咪定可对脑部、脊髓的肾上腺素α2受体进行高效、高选择性结合,进一步对神经元信号的传递产生一定过得抑制作用,继而有效抑制交感活动,同时发挥稳定血流信号的作用,最终达到镇静、镇痛的作用。药物联合应用具有一定的协同互补作用,继而发挥较为理想的麻醉效果。此外,二药联合组麻醉方案对受检者的认知功能影响程度较小。究其原因为丙泊酚镇痛作用相对较差,且会对呼吸循环系统产生一定的抑制作用,上述抑制作用呈显著的剂量依赖性,亦与给药速度密切相关。而右美托咪定直接作用于脑干蓝斑区,对去甲肾上腺素释放产生抑制作用,继而实现对大脑皮层觉醒反应的改善,实现对突触后膜兴奋性的抑制,最终达到抗焦虑、镇静等作用。另有研究报道表示,右美托咪定的应用可在一定程度上减少丙泊酚等药物的使用剂量,继而有效降低呼吸循环系统抑制的发生率,促进患者苏醒[15]。另外,二药联合组麻醉方式不会增加不良反应发生概率,具有较好的安全性。分析原因可能为右美托咪定主要是通过负反馈机制实现对肾上腺素释放的调控,继而发挥抗交感作用,实现对躯体不适、焦虑以及躁动等的减轻,有利于循环系统的稳定以及器官代谢负担的减轻。
综上所述,右美托咪定与丙泊酚联合应用于无痛肠镜患者麻醉诊断中,麻醉效果理想,能够减轻对患者认知功能的影响,具有一定的安全性。

