膀胱绒毛状腺瘤伴癌变1例并文献复习
邢栋,秦玉姣
吉林大学第一医院二部1泌尿外科,2呼吸内科,长春 130000
绒毛状腺瘤是胃肠道常见的良性肿瘤,最常见于结肠和直肠,其次是胃、小肠、Vater壶腹、胆囊、阑尾等,其在泌尿系统发病极少见,但具有一定的恶变倾向[1-2]。膀胱绒毛状腺瘤最早报道于1926年,多为个案报道或病例分析,病例数较少,但也曾有学者报道过大样本量的原发性膀胱绒毛状腺瘤[3-4],泌尿系统发病的报道多见于尿道及膀胱,尤其是膀胱三角区[5-6],发生于前列腺、膀胱与输尿管连接处的情况较少[7-8],膀胱原发性绒毛状腺瘤同时合并癌变的报道更少[9]。本文报道1例膀胱绒毛状腺瘤伴癌变患者并复习相关文献。
1 病历资料
男,54岁,因出现间断无痛肉眼血尿伴黏液状尿2年,2019年6月17日就诊于吉林大学第一医院二部,尿常规:潜血3+,红细胞130.43/μl;泌尿系彩超见膀胱右前壁一个凸向腔内实质性低回声肿物,大小40 mm×29 mm,形态欠规整,内部回声不均匀,似可见钙化样强回声,彩色多普勒血流成像(color Doppler flow imaging,CDFI)可见点条状动脉血流信号。增强CT:膀胱充盈欠佳,两侧壁及膀胱三角区壁厚,欠规则,增强扫描未见明显异常强化。膀胱镜检查:顶壁偏右侧见絮状物,大小约3 cm×2 cm。全身麻醉下行膀胱肿物电切术,术后病理:符合绒毛状腺瘤,局部腺上皮符合中-重度异型增生,局灶区考虑癌变,未见确切浸润(图1A)。免疫组化:细胞角蛋白(cytokeratin,CK)20(+),CK7(-),GATA 结合蛋白 3(GATA binding protein 3,GATA3)(-),p63(-)。规律应用吉西他滨行膀胱灌注治疗。随访1年,于2020年7月26日复查膀胱镜,提示顶壁肿物,直径约7 mm,有蒂。完善术前准备,再次行经尿道膀胱肿瘤电切术,术后病理为绒毛状-管状腺瘤(图1B)。免疫组化:CK20(+),CK7(-),GATA3(-),p63(-)。随访至今,病情稳定,未见复发。
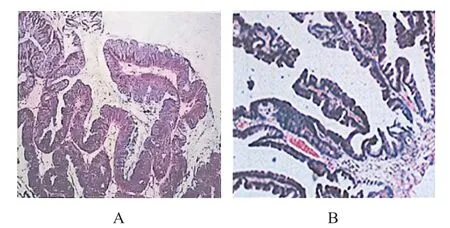
图1 膀胱绒毛状腺瘤伴癌变患者的术后病理结果
2 讨论
临床上膀胱绒毛状腺瘤多见于老年患者,据报道,其发病无性别差异,临床症状多表现为血尿、特异性黏液尿、尿路感染及腰部胀痛感[1]。其中,特异性黏液尿仅在20%的患者中出现,极少的患者因肿瘤位置出现排尿障碍[10];在泌尿系彩超和CT上可见到肿瘤征象时,进行膀胱镜检查十分必要,可以观察膀胱内肿瘤形态、位置、大小、数量等,膀胱镜显示的肿瘤特点与肠道的绒毛状腺瘤相似,多为单发、体积较小、表面绒毛状凸起且表面伴有黏液等[11]。膀胱绒毛状腺瘤的发病机制尚不明确,主要有两种观点,一种观点认为在胚胎发育过程中,膀胱和部分结直肠由泄殖腔分化而来,膀胱或尿道有泄殖腔残余存在,会转化发展为腺样上皮肿瘤[10];另一种观点认为泌尿系统的腺样肿瘤导致尿路上皮细胞化生性分化为腺样上皮肿瘤[12-13]。影像学上可表现为膀胱腔内不规则肿块或凸起,CT增强扫描强化明显[1]。在诊断上,主要依赖于膀胱镜检查和病理检查,尤其是病理检查可以很明确地鉴别绒毛状腺瘤及尿路上皮肿瘤[10]。病理切片中,良性腺瘤组织学上多表现为绒毛状结构和假复层柱状上皮,核浓染、堆积,可伴有轻-中度异型性;而伴有腺癌者,绒毛粗细不等,异型性明显,病理性核分裂增多[6,9,14-15]。几乎所有绒毛状腺瘤CK20呈阳性,大约56%的患者CK7呈阳性,而GATA3及p63表达缺失[2,10]。在治疗上多采取经尿道膀胱肿瘤切除术,术后严格随访[13]。
本例患者为无痛性血尿伴黏液尿入院,症状典型,行经尿道膀胱肿瘤电切术,术后病理符合绒毛状腺瘤,且伴有局灶区的癌变,属于极少见的病例,因合并局灶区的癌变,应用吉西他滨进行规律灌注,并进行了严格的术后随访,术后1年余,患者出现绒毛状腺瘤复发,但未并发癌变,再次给予经尿道膀胱肿瘤电切术,术后恢复良好,随访至今,未见复发。
原发性膀胱绒毛状腺瘤在临床上少见,可能伴有局部癌变,临床症状不典型,难以及时发现,出现黏液尿或黏液分泌物时应该考虑到此病,及时进行膀胱镜检查及病理检查,及时进行经尿道膀胱肿瘤切除术,预后一般良好,但术后需要严格地随访,尤其是伴有局部癌变的患者。膀胱绒毛状腺瘤需要与膀胱绒毛状腺癌及膀胱尿路上皮癌进行鉴别,膀胱尿路上皮癌可通过临床症状、膀胱镜检查以及病理结果进行鉴别;而膀胱绒毛状腺瘤和膀胱绒毛状腺癌的临床症状相似,影像学和膀胱镜检查难以鉴别,主要依靠完整切除后的病理检查,在治疗方案上,多采用经尿道膀胱肿瘤切除术,但部分学者推荐膀胱绒毛状腺癌应行根治性膀胱切除术,但即使采用膀胱根治术,仍有远处复发转移的风险,以肺转移多见,术后是否行膀胱灌注化疗及灌注方案的选择仍需要进一步研究[16]。
综上所述,临床中膀胱绒毛状腺瘤少见,临床症状不典型,可通过膀胱镜及病理检查进行诊断,手术多推荐经尿道膀胱肿瘤电切术,由于此病常伴有局部癌变,建议术后密切随访。

