Clamshell切口和双侧后外侧切口开胸行双肺移植的临床效果比较
陈员 熊点 徐坚 蔡宏飞 叶书高 陈静瑜
肺移植是治疗终末期肺病的有效手段,相较于单肺移植,双肺移植受者能够获得更长的远期生存[1-3]。来自国际心肺移植学会(International Society of Heart and Lung Transplantation, ISHLT)的数据显示双肺移植占肺移植总数的80%以上[4-5]。最初双肺移植是采用胸骨正中切口,由于技术复杂、气管吻合口缺血的并发症高等原因,目前双肺整体移植已被弃用,改进为气道并发症更少的序贯双肺移植[6-7]。目前序贯双肺移植常用手术切口包括Clamshell切口、双侧开胸切口(前外侧小切口,后外侧切口)和胸骨正中切口[8-10]。西方国家最常用的手术切口为Clamshell切口,而我国的肺移植中心大多偏好双侧后外侧切口入路[11-12]。最佳的双肺移植入路目前尚存在争议,而Clamshell切口和双侧后外侧切口入路双肺移植在南京医科大学附属无锡人民医院均能常规开展。本研究回顾性分析120例因终末期肺病行双侧后外侧切口或Clamshell切口序贯式双肺移植受者的临床资料,探讨两种手术方式的疗效差异。
1 资料与方法
1.1 一般资料
回顾性分析2020年5月至2021年10月在南京医科大学附属无锡人民医院接受双肺移植的120例受者的临床资料。纳入标准:(1)首次行双肺移植术;(2)手术切口为Clamshell切口或双侧后外侧切口;(3)双侧胸腔没有明显畸形;(4)心、肺、肝、肾、脑等主要器官无手术禁忌证。
根据手术方式分为双侧后外侧切口组(108例)和Clamshell切口组(12例),两组供者和受者资料情况如下:
在供者资料中,双侧后外侧切口组男80例,女28例,年龄(41±13)岁,氧合指数(422±83)mmHg(1 mmHg=0.133 kPa),气管插管时间7(3,10)d,死亡原因包括脑外伤50例、脑血管疾病52例、其他6例;Clamshell切口组,男10例,女2例,年龄(44±13)岁,氧合指数(457±71)mmHg,气管插管时间6(4,21)d,死亡原因包括脑外伤4例、脑血管疾病7例、其他1例。
在受者资料中,双侧后外侧切口组男74例,女34例,年龄 54(46,58)岁,氧合指数(259±76)mmHg,原发病包括肺纤维化60例、支气管扩张10例、原发性肺动脉高压3例、肺尘埃沉着病16例、慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)14例、肺淋巴管肌瘤病2例、闭塞性细支气管炎2例、先天性动静脉瘘1例;Clamshell切口组,男10例,女2例,年龄48(42,62)岁,氧合指数(198±75)mmHg,原发病包括肺纤维化6例、肺尘埃沉着病2例、COPD 2例、闭塞性细支气管炎1例、肺泡微石症1例。本研究通过南京医科大学附属无锡人民医院医学伦理委员会审核。
两组供者的年龄、性别、体质量指数(body mass index,BMI)、氧合指数、气管插管时间、转运时间、是否吸烟和死亡原因差异均无统计学意义。
两组受者术前基线资料,如年龄、性别、BMI、氧合指数、用力肺活量(forced vital capacity,FVC)、第1秒用力呼气容积(forced expiratory volume in one second,FEV1)、血小板、凝血酶原时间(prothrombin time,PT)、活化部分凝血活酶时间(activated partial thromboplastin time,APTT)、6 min步行距离、术前体外膜肺氧合(extracorporeal membrane oxygenation,ECMO)桥接时间、原发病、有否高血压、有否糖尿病、有否肺动脉高压等差异均无统计学意义。
1.2 供肺获取
供肺均来自国内的脑或心脏死亡患者的爱心捐献,获取全程有器官获取组织(Organ Procurement Organization, OPO)人员主持监督,符合《人体捐献器官获取与分配管理规定》。获取方法:经前正中切口劈开胸骨进胸,打开心包,肺动脉根部置入灌注管,剪开左心耳及下腔静脉,顺行灌注。整体取出心肺予以分离,行气管插管,麻醉科医师鼓肺,经肺静脉逆行灌注。待肺中等量膨胀时闭合气管,将肺脏低温保存备用。
1.3 肺移植手术方式
双侧后外侧切口组的手术方式:麻醉后,先左(右)侧卧位,消毒铺巾后右(左)侧第五肋间进胸,游离下肺韧带,打开心包,心包内游离出右(左)上下肺静脉及肺动脉,上下肺静脉分别离断处理,右(左)肺动脉予无损伤血管钳钳夹后离断,游离右(左)主支气管并离断,移去病肺。修剪气管、动脉以及静脉端备吻合用。胸腔内置入灌注整修过的供肺,先予4-0 PDS线连续端端吻合主支气管,吻合顺利对合满意,吻合口间断包埋加固。5-0 prolene线连续端端吻合肺动脉并试开放无漏血;再以4-0 prolene线连续端端吻合房袖,留置一针开放排气后收紧打结。顺次开放动静脉,水试无漏气后翻身消毒同样方法行对侧肺移植术。
Clamshell切口组的手术方式:麻醉后,平卧位背部垫高,双臂打开,双侧胸部常规消毒铺巾,女性于乳房下缘做皮肤切口,男性避开乳头,逐层分离皮下及肌肉组织,打开第四肋间隙,识别并结扎两侧乳内动静脉,于第四肋间隙剪断胸骨后进胸,左(右)侧床侧倾,游离下肺韧带,打开心包,心包内游离出右(左)上下肺静脉及肺动脉并离断,移去病肺;修剪气管、动脉以及静脉端备吻合用。胸腔内置入灌注整修过的供肺,先予4-0 PDS线连续缝合后纵隔胸膜,4-0 PDS线端端吻合主支气管,吻合顺利对合满意,吻合口前壁间断包埋加固。5-0 prolene线连续端端吻合肺动脉并试开放无漏血;再以4-0 prolene线连续端端吻合房袖,留置一针开放排气后收紧打结。顺次开放动静脉,胸腔冲洗,水试肺无漏气后,对侧倾床,同样方法行右(左)侧肺移植术。
1.4 术后管理
术后受者入住重症监护室(intensive care unit,ICU),常规生命体征监护、保护性机械通气;早期维持液体负平衡,防治肺水肿;采用免疫抑制剂吗替麦考酚酯、他克莫司及糖皮质激素等预防排斥反应[13];使用抗生素、卡泊芬净(或伏立康唑)及更昔洛韦等预防细菌、真菌及病毒感染[14]。复查X线胸片、血气分析予对症处理,定期支气管镜检查。
1.5 研究方法
收集并比较两组术中相关指标,包括手术时间、出血量、输血量、是否ECMO支持、第一侧冷缺血时间、第二侧冷缺血时间;比较两组术后相关指标,包括住院时间、ICU入住时间、气管插管时间、ECMO支持时间、FVC、FEV1、吻合口狭窄发生率、支气管胸膜瘘发生率、围手术期病死率、术后第1次6 min步行距离。
1.6 统计学方法
采用SPSS 21.0软件进行统计学分析。对于符合正态分布的计量资料以均数±标准差表示,组间比较采用独立样本t检验;对于非正态分布的计量资料以中位数(下四分位数,上四分位数)表示,组间比较采用Wilcoxon秩和检验;计数资料以率表示,比较采用χ2检验或Fisher精确检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组受者术中相关指标比较
两组受者肺移植术中相关指标的比较见表1。Clamshell切口组受者手术时间为(404 ±113)min,略少于双侧后外侧切口组的(422±65)min,但两组比较差异无统计学意义(P>0.05)。Clamshell切口组出血量、输血量均多于双侧后外侧切口组(均为P<0.05),Clamshell切口组ECMO支持率和第二侧冷缺血时间低于或短于后外侧切口组(均为P<0.05)。
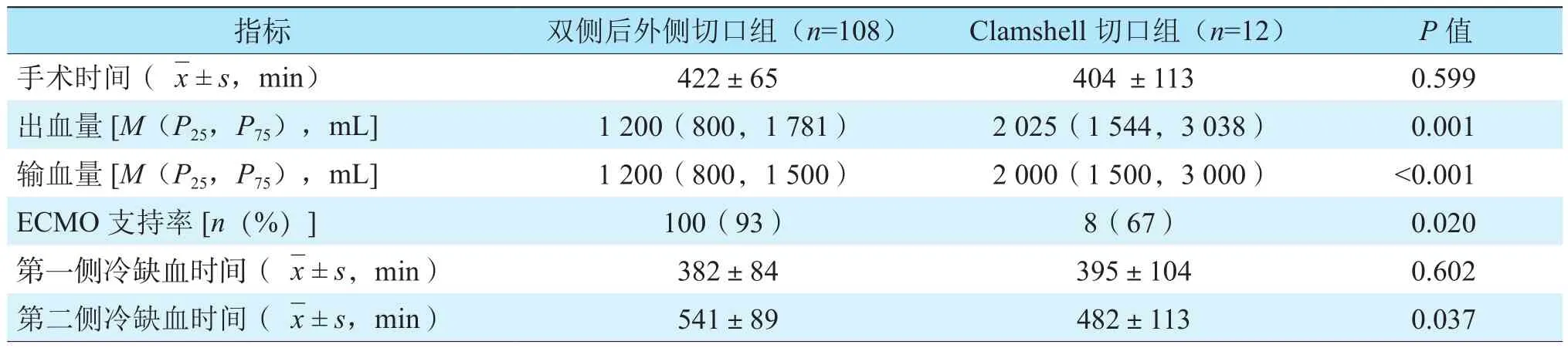
表1 两组受者术中相关指标的比较Table 1 Comparison of intraoperative indexes of recipients between the two groups
2.2 两组受者术后相关指标比较
两组受者肺移植术后相关指标的比较见表2。Clamshell切口组气管插管时间及ECMO支持时间均短于双侧后外侧切口组(均为P<0.05),而两组受者住院时间、ICU入住时间、FVC、FEV1、吻合口狭窄发生率、支气管胸膜瘘发生率、围手术期病死率、术后第1次6 min步行距离的差异均无统计学意义(均为 P>0.05)。
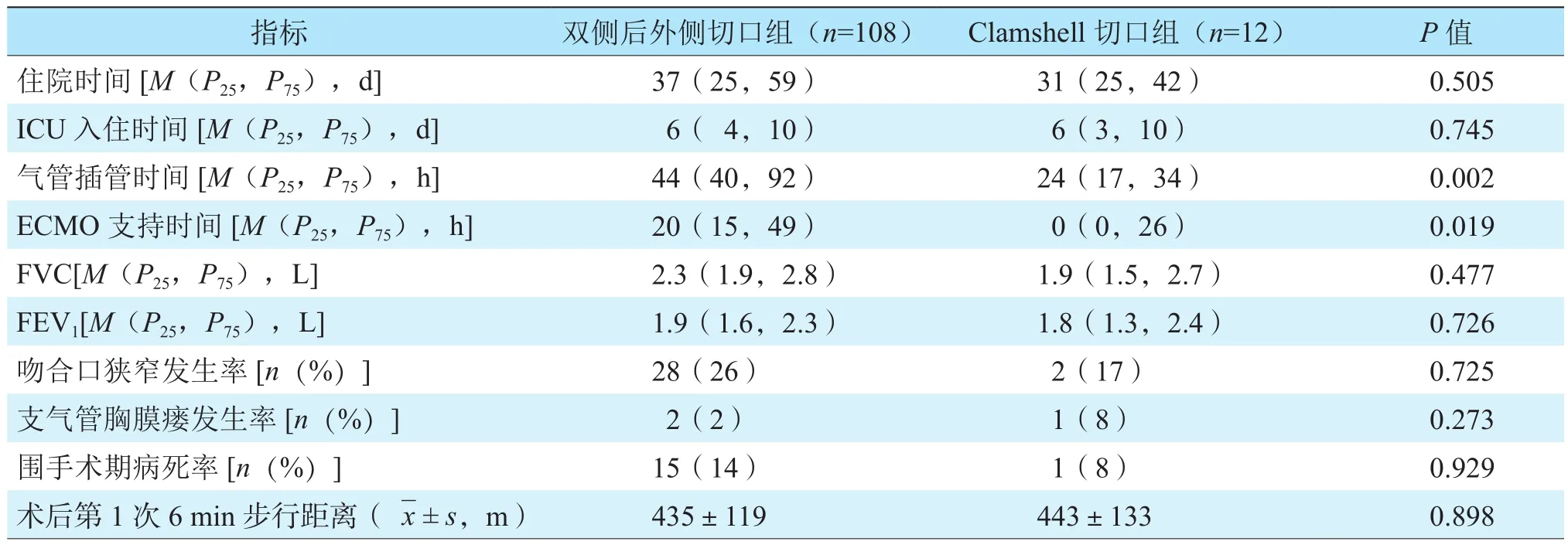
表2 两组受者术后相关指标的比较Table 2 Comparison of postoperative indexes of recipients between the two groups
3 讨 论
肺移植是目前治疗终末期肺病的唯一可行方法,手术方式可根据受者病情选择单肺移植、双肺移植和心肺移植[15-16]。在西方国家采用Clamshell切口序贯双肺移植仍然是主流[8,17-18]。目前体外循环在许多肺移植中心仍常规使用,Clamshell切口对纵隔和肺门暴露极具优势,能很方便地构建体外循环或中心ECMO[19-20],极大保障患者术中安全。然而,Clamshell切口由于需要横断胸骨,会增加胸骨感染、胸骨不稳定和术后慢性疼痛的发生率[21-24]。随着ECMO技术的进步,大多数肺移植手术可以在外周ECMO的支持下完成,不需要破坏胸骨和暴露纵隔[25]。我国最常用的手术入路为双侧后外侧切口[11,26],该切口是胸外科开放手术的金标准,可充分暴露胸腔视野[27],同时可避免Clamshell切口破坏胸骨所带来的切口并发症。Clamshell切口和双侧后外侧切口在南京医科大学附属无锡人民医院均常规开展,因此本文通过分析双侧后外侧切口或Clamshell切口序贯式双肺移植术受者的临床资料,拟探索双肺移植的最佳手术入路。
在本研究中,术中资料结果显示Clamshell切口组的出血量及输血量显著多于双侧后外侧切口组,我们认为Clamshell切口纵隔和胸腔良好暴露的同时也带来了更大的创伤,同时Clamshell切口肺移植体外循环及中心ECMO支持的比例更高,对抗凝的要求更高,导致创面及胸腔渗血更多,而双侧后外侧切口组ECMO支持都是通过外周血管,对抗凝的要求较低,这可能是导致Clamshell切口组术中出血量及输血量显著多于双侧后外侧切口组的原因。双侧后外侧切口是最常用的切口,肺移植科医师对解剖结构相对熟悉,对后纵隔的暴露良好,处理胸腔内粘连及胸腔止血相对容易,这可能也是双侧后外侧切口出血相对较少的原因。此外,手术过程中两组第一侧冷缺血时间差异无统计学意义,而Clamshell切口组第二侧冷缺血时间显著短于双侧后外侧切口组。完成第一侧肺移植,两组手术步骤无太大差异,因此第一侧肺冷缺血时间并不会有太大差别;双侧后外侧切口入路在进行第二侧移植时需要转变体位并再次铺巾、消毒和开胸,无疑增加了手术时间,而Clamshell切口入路在进行第二侧肺移植时仅需要在巡回护士和麻醉科医师的配合下调整手术台的角度即可。双侧后外侧切口中途需要转换体位,增加总手术时间,而Clamshell切口关胸程序更为复杂,且创面止血相对困难,因此两组总手术时间差异无统计学意义。
Clamshell切口和双侧后外侧切口受者肺移植术后相关指标中住院时间、ICU入住时间、FVC、FEV1、吻合口狭窄发生率、支气管胸膜瘘发生率、围手术期病死率、术后第1次6 min步行距离的差异均无统计学意义。有意思的是笔者发现Clamshell切口组受者的术后气管插管时间和ECMO支持时间显著短于双侧后外侧切口入路组,这一结果说明Clamshell切口组肺功能早期恢复速度可能快于双侧后外侧切口组。Thabut等[28]分析了752例肺移植受者的临床数据,发现供者冷缺血时间与原发性移植物失功以及受者远期生存率密切相关。供肺的最长冷缺血时间目前仍存在争议,现阶段普遍接受的最长冷缺血时间是8 h[28-30],而本研究中Clamshell切口组第二侧冷缺血时间显著短于双侧后外侧切口组,可能和术后更早拔除气管插管和撤除ECMO系统相关。我们的研究也存在一些局限性,本研究为单中心回顾性研究,病例相对较少,可能存在选择偏倚,因此许多重要参数无法得出准确结论。
综上所述,Clamshell切口和后外侧切口的手术方案应用于序贯双肺移植均安全有效,双侧后外侧切口在不明显增加手术时间的情况下,可显著减少受者的出血量和输血量。与双侧后外侧切口组比较,Clamshell切口能够显著缩短供肺冷缺血时间、术后气管插管时间和ECMO支持时间。因此笔者认为,在评估肺移植受者可能存在严重胸腔粘连的情况下可优先选择双侧后外侧切口,充分暴露,防止因分离粘连严重的病肺而导致的失血过多。而供者转运时间过长可优先选择Clamshell切口,最大限度地缩短供者冷缺血时间。

