甲泼尼龙联合阿奇霉素治疗儿童存在肺实变的肺炎的临床分析
李慧鹏,黄斌,刘明
(萍乡市人民医院儿科,江西 萍乡 337000)
存在肺实变的肺炎又称为大叶性肺炎,病变累及一个肺段以上肺组织,以肺泡内弥漫性纤维素渗出为主[1]。该症主要是由细菌感染引发,此外,过度疲劳、感冒、免疫力降低等也可增加其发生风险。存在肺实变的肺炎起病急骤,患者肺段或肺叶呈急性炎性实变,有寒战、高热、胸痛、咳嗽和血痰等症状,病变广泛者可伴气促和发绀[2]。近年来,流行病学调查发现,支原体感染引起的存在肺实变的肺炎逐渐增多。儿童患肺实变的肺炎后会出现高热、胸痛、烦躁、疲乏、食欲不振等症状,少数儿童会出现腹痛症状,影响患儿健康[3]。早期正确治疗对存在肺实变的肺炎患儿具有重要意义,临床多采用抗病毒药物治疗。有报道[4]建议将大环内酯类抗生素作为存在肺实变的肺炎患儿经验性抗生素选择的一线药物,其中阿奇霉素是临床常用药物,属于红霉素类,具有抑菌作用,但单一药物治疗效果欠佳。甲泼尼龙属中效糖皮质激素,具有抗炎、抗免疫作用,常应用于儿童存在肺实变的肺炎的治疗中,疗效较佳[5-6]。基于此,本研究旨在探讨甲泼尼龙联合阿奇霉素治疗儿童存在肺实变的肺炎的临床疗效,现报道如下。
1 资料与方法
1.1 临床资料选取2017年1月至2020年7月萍乡市人民医院收治的80例存在肺实变的肺炎患儿作为研究对象,按照随机数字表法分为对照组和观察组,每组40例。对照组男26例,女14例;年龄4~14岁,平均年龄(9.64±2.75)岁;病程5~9 d,平均病程(7.32±0.59)d;体质量16~45 kg,平均体质量(33.76±4.63)kg;单侧肺叶病变31例,双侧肺叶病变9例;左侧肺叶病变21例,右侧肺叶病变19例;支原体阳性17例,痰培养肺炎链球菌8例,大肠埃希氏菌5例,肺炎克雷伯菌7例,阴沟肠杆菌3例。观察组男23例,女17例;年龄4~14岁,平均年龄(9.77±2.01)岁;病程4~10 d,平均病程(7.12±0.56)d;体质量15~46 kg,平均体质量(33.82±4.58)kg;单侧肺叶病变30例,双侧肺叶病变10例;左侧肺叶病变20例,右侧肺叶病变20例;支原体阳性16例,痰培养肺炎链球菌7例,大肠埃希氏菌6例,肺炎克雷伯菌8例,阴沟肠杆菌3例。两组临床资料比较差异无统计学意义,具有可比性。本研究经本院医学伦理委员会审核批准,患儿家属均知情并签署知情同意书。
纳入标准:符合存在肺实变的肺炎相关诊断标准[7];均经实验室(白细胞、中性颗粒细胞等)检查、胸部X线(段或叶性均匀一致的大片状密度增高阴影);全身中毒症状明显;均存在咳嗽、憋喘、气促等临床表现,且无药物过敏史。排除标准:伴有其他呼吸系统疾病;伴有呼吸衰竭等严重并发症;近1周接受相关药物治疗;长期使用抗生素;先天性免疫功能不全。
1.2 方法
1.2.1 对照组对照组予以阿奇霉素(海南倍特药业有限公司,国药准字H20067075,规格:0.5 g)治疗,采用适量注射用水充分溶解,配制成0.1 g/ml,再加入250 ml或500 ml 0.9%氯化钠注射液或5%葡萄糖注射液中,最终阿奇霉素浓度为1.0 mg/ml,静脉滴注3 h,每天1次,连续治疗1周。
1.2.2 观察组观察组在对照组治疗基础上加用甲泼尼龙(Pfizer Italia srI,批准文号H20080284,规格:40 mg),2 mg/kg,静脉推注,每12小时1次,待病情好转后改口服甲泼尼龙(Pfizer Italia srI,批准文号H20150245,规格:4 mg)1~2 mg(kg·d),治疗3~4 d为1个疗程。
1.3 观察指标①比较两组临床疗效[8],显效:各项临床症状均消失,体温正常,X线检查提示无肺部阴影;有效:各项临床症状均改善,体温相比治疗前降低,X线检查提示肺阴影面积减少;无效:未达到有效标准。总有效率=显效率+有效率。②比较两组康复指标:比较两组退热时间、咳嗽消失时间、气促消失时间、肺啰音消失时间及住院时间。③比较两组炎症因子水平:于治疗前、治疗10 d后,空腹抽取两组患儿静脉血5 ml,离心后以酶联免疫吸附法检测C反应蛋白(C-reactionprotein,CRP)水平。④比较两组不良反应发生情况,包括严重不良反应(肝、肾功能损伤、心律失常等)、轻度胃肠反应(恶心呕吐、上腹不适等)、头晕、皮疹。
1.4 统计学方法采用SPSS 22.0统计学软件进行数据处理,计量资料以“±s”表示,组间用独立样本t检验,组内用配对样本t检验,计数资料采用[n(%)]表示,采用χ2检验,等级资料采用Z检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效比较观察组治疗总有效率高于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组临床疗效比较[n(%)]
2.2 两组康复指标比较观察组退热时间、咳嗽消失时间、气促消失时间、肺啰音消失时间及住院时间均短于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组康复指标比较(±s,d)

表2 两组康复指标比较(±s,d)
组别观察组(n=40)对照组(n=40)t值P值退热时间3.69±1.055.41±1.535.862<0.001咳嗽消失时间6.24±1.628.31±2.074.981<0.001气促消失时间4.16±1.376.24±1.496.499<0.001肺啰音消失时间6.67±1.598.95±1.466.680<0.001住院时间11.54±2.9516.15±3.875.992<0.001
2.3 两组炎症因子水平比较治疗10 d后,两组CRP水平均低于治疗前,且观察组低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组炎症因子水平比较(±s,mg/L)
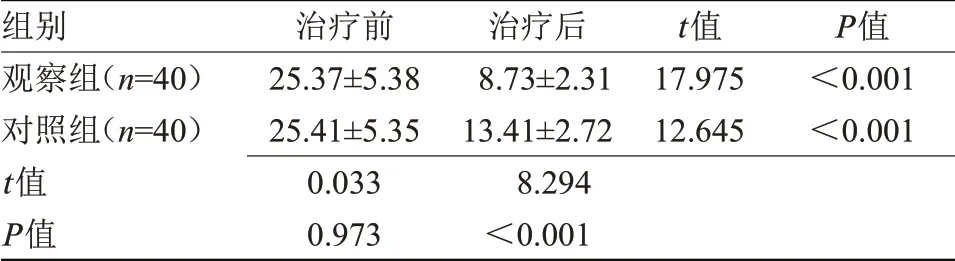
表3 两组炎症因子水平比较(±s,mg/L)
组别观察组(n=40)对照组(n=40)t值P值治疗前25.37±5.3825.41±5.350.0330.973治疗后8.73±2.3113.41±2.728.294<0.001 t值17.97512.645 P值<0.001<0.001
2.4 两组不良反应发生率比较两组不良反应发生率比较差异无统计学意义,见表4。

表4 两组不良反应发生率比较[n(%)]
3 讨论
存在肺实变的肺炎的发病机制是由于呼吸道的防御功能受到外界影响而减弱,细菌进入肺泡,导致肺泡壁通透性增加,浆液和纤维渗出,富含蛋白质的渗出物中的细菌迅速繁殖,通过肺泡间孔扩散到邻近的肺组织,影响一个肺段或整个肺叶,而大肺叶间的扩散则是由细菌渗出物通过支气管扩散而引起。既往首选治疗药物多以β-内酰胺类抗生素为主,该类药物可通过阻碍细菌细胞壁的合成,导致细胞破裂死亡。但临床感染情况十分复杂,该疾病目前混合型感染较多,致病菌通常处于不同生长状态。且随着病原菌谱的变化,药物的选择也相应的发生了变化。近年来,大环内酯类能抑制细菌生物膜的形成,而生物膜则是一种由磷酸、钙、血小板及红细胞附着在细菌表面而形成的硬性菌膜。大环内酯类抗生素可在菌膜形成孔穴,发挥杀灭菌膜内部细菌的作用,是临床一线肺炎治疗药物。
阿奇霉素是新一代大环内酯类抗生素,抗炎作用强,该药物具有生物利用度高、抗菌浓度低、组织渗透性强、半衰期长等优势,能有效抑制革兰阳性菌、支原体等细菌活性,且可通过阻碍病原体转肽过程抑制微生物和蛋白质合成而杀死病原体,同时,毒性低,不良反应较少。然而,随着病菌耐药性逐渐增强及肺实质的改变,存在肺实变的肺炎患儿单一应用阿奇霉素治疗效果不佳,仍需寻求其他有效药物联合应用,以提高患儿整体获益。
近年来,研究发现,免疫介导在存在肺实变的肺炎多系统、多器官损伤的发生、发展过程中具有重要作用,因此,临床也需将调节免疫作为肺实变肺炎的主要目标。甲泼尼龙是一种糖皮质激素药物或甾体类激素,主要作用是抗炎,也有抑制体内免疫反应的作用,可渗入细胞质,随后与体细胞浆蛋白激酶融合,抑制可溶性细胞间黏附分组,阻断免疫学发病机制[9-10]。甲泼尼龙是一种人工合成的糖皮质激素,通过静脉滴注用药的方式,可提高血药浓度,见效较快,可减少呼吸道黏液分泌,缩短气管黏膜水肿的消退时间,从而发挥扩张气道的作用,显著改善气道通气换气功能,继而迅速缓解临床症状;另外,甲泼尼龙具有扩张毛细管、稳定溶酶体膜等作用,可减轻炎症早期渗出、水肿,抑制后期纤维母细胞的增殖及炎症介质的释放。甲泼尼龙在临床上得到广泛应用,该药物具有抗炎、调节免疫等作用,经机体吸收后可快速发挥药效,且血药浓度稳定,安全性较高[11]。本研究结果显示,观察组治疗有效率高于对照组(P<0.05),观察组退热时间、咳嗽消失时间、气促消失时间、肺啰音消失时间及住院时间均短于对照组(P<0.05),表明甲泼尼龙联合阿奇霉素在缓解存在肺实变的肺炎患儿临床症状及减轻患儿体征中效果显著,且用药较安全,效果优于单一使用阿奇霉素。
CRP是血浆中急剧增加的蛋白质(急性蛋白),在机体感染或组织损伤过程中,能激活补体并加强吞噬细胞的功能,清除侵入的病原体和损伤、坏死及凋亡组织细胞[12]。本研究结果显示,治疗后,两组血清CRP水平均低于治疗前,且观察组低于对照组(P<0.05),表明早期应用甲泼尼龙联合阿奇霉素可有效早期控制存在肺实变的肺炎,可改善存在肺实变的肺炎患儿炎症因子水平。分析原因为,阿奇霉素具有强大的杀菌、抗炎效果,可有效杀灭病原菌,抑制炎症反应的发生。而甲泼尼龙是人工合成的中效糖皮质激素,具有较好的免疫调节和抗炎作用,能抑制炎症介质的表达和释放[13-14]。二药联合可有效抑制机体炎症反应,降低CRP水平。而两组不良反应发生率比较差异无统计学意义,说明甲泼尼龙联合阿奇霉素未增加不良反应的发生,值得临床推广应用[15]。
综上所述,采用甲泼尼龙联合阿奇霉素治疗存在肺实变的肺炎患儿临床疗效显著,可促进临床症状消退,降低炎症因子水平,缩短患儿住院时间,且安全性高,不良反应少。

