65例急性心肌梗死合并室间隔穿孔患者的临床分析
张俊彦 陈忠秀 王觅也 刘然 赵宏森 冯沅 陈玉成 王华 何森 贺勇
(1.四川大学华西医院心内科,四川 成都 610041;2.四川大学华西医院信息中心,四川 成都 610041)
1 研究对象与方法
1.1 研究对象
收集2012年1月—2021年8月收治的AMI-VSR患者共65例,其中男性32例(49.2%),女性33例(50.8%),平均年龄(62.1±19.8)岁。AMI诊断标准:全球心肌梗死统一定义,即检测心肌损伤标志物(最好为肌钙蛋白)升高和/或升高后降低超过参考值上限99百分位值(即正常上限),同时伴有以下心肌缺血证据中的至少一项:(1)缺血症状;(2)新的或可能是新的显著ST-T改变或新发左束支传导阻滞;(3)心电图出现病理性Q波并有动态变化;(4)影像学证据显示新的存活心肌丢失,或新发局部室壁运动异常[5]。VSR诊断标准:(1)体格检查:胸骨左缘3~4肋间可闻及新出现的全收缩期杂音,可伴有震颤;(2)超声心动图检查:室间隔回声连续性中断,有左向右分流;(3)左心室造影检查:造影剂从左心室向右心室分流。以上3项诊断标准中,前2项无创诊断检查通常已能确立诊断[6]。
1.2 方法
1.2.1 资料收集与患者随访
利用本院信息中心智慧型“大数据平台”进行检索。检索范围为2012年1月—2021年8月在本院就诊的所有患者。以“急性心肌梗死”和“穿孔”作为检索关键词,共筛选出患者72例。通过人工病例筛查排除不合格病例,比如消化道穿孔等,最终合格患者65例筛选出65例AMI-VSR患者;通过HIS系统提取该65例患者相关临床资料。所有患者的基线实验室检查资料均以明确穿孔诊断后的首次检查结果为准。其中1例患者因入院后迅速死亡,无法获得其各项实验室检查结果;6例患者无法获得具体AMI-VSR时间;9例患者心脏彩超结果中无穿孔相关数值指标。提取数据过程中若出现不确定的资料,则通过入院记录、病程记录、出院记录、检验报告等医疗文书进行核查,经过多次核查,数据无误。于2021年10月进行电话随访,提取患者预后相关信息。
1.2.2 统计描述与回归分析
整理上述65例患者的临床资料,同时使用 SPSS 26.0 软件进行分析。正态分布的计量资料以均数±标准差表示;偏态分布的计量资料以中位数(四分位数间距)表示;计数资料以率和构成比表示。对纳入变量进行多因素logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 基线资料
65例VSR患者基线数据如表1所示:回顾性分析患者共65例,其人口学特征与合并症情况:男性32例(49.2%),女性33例(50.8%),年龄40~77岁[(62.1±19.8)岁],基线心率66~140次/min[(100.9±18.0)次/min],基线收缩压68~177 mm Hg[(107.8±22.2)mm Hg](1 mm Hg=0.133 3 kPa),基线舒张压41~124 mm Hg[(70.2±2.1)mm Hg]。合并高血压35例(53.8%),合并糖尿病21例(32.3%),合并心房颤动9例(13.8%),吸烟者22例(33.8%)。其中前壁心肌梗死(包括所有累及前壁的心肌梗死)55例(84.6%),非前壁心肌梗死(包括所有不累及前壁的心肌梗死)10例(15.4%)。AMI发作到诊断VSR时间(AMI-VSR时间)为0.25~15.00 d[(3.9±3.4)d],无明确VSR时间6例。实验室检查结果见表1,其中1例患者因入院后迅速死亡而无法获取实验室检查结果,因此共收集64例患者的实验室检查数据。
2.2 穿孔性质与治疗情况
65例AMI-VSR患者的穿孔性质与治疗情况详见表2。65例VSR患者中,59例获取了心脏彩超,其结果显示46例(78%)患者穿孔部位位于室间隔近心尖部,13例(22%)患者穿孔部位位于非近心尖部,其余6例患者的穿孔部位因未获得具体彩超报告不能确定而无法获得。59例患者中3例行床旁彩超,虽有记录穿孔部位,但因未获得报告而无法获取其彩超相关数据资料,故对56例AMI-VSR患者的心脏彩超参数进行分析,VSR患者的左室内径为(51.7±8.2)mm,左室射血分数为(44.5±12.6)%,穿孔大小为(12.7±6.2)mm,穿孔部位流速峰值为(3.5±0.6)m/s,穿孔部位两侧压力阶差为(49.4±17.3)mm Hg。全部65例患者中,1例使用了ECMO辅助治疗,19例使用了IABP,31例使用了有创或无创呼吸机,48例不同程度地使用了血管活性药物。23例(35.4%)患者进行了再灌注治疗;其中19例进行了经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI),3例进行了溶栓后转运PCI治疗,1例进行了经皮腔内冠状动脉成形术(percutaneous transluminal coronary angioplasty,PTCA);其中位再灌注治疗时长为10 h(6,12)。对于终点治疗方式,65例患者中8例选择了介入封堵治疗,6例选择了外科治疗,其余51例选择了保守治疗。其中6例选择外科治疗的患者从穿孔至外科手术的平均时间为(33.8±10.5)d,8例选择介入封堵治疗患者从穿孔至介入的平均时间为(41.6±35.7)d。

表1 65例 AMI-VSR患者的基线数据
2.3 预后情况
2021年10月电话随访,所有患者中位随访时间为5.1年。65例AMI-VSR患者中,院内死亡40例(61.5%),出院后1年内死亡11例(16.9%),好转出院并且存活至今11例(16.9),失访3例(4.6%);其中外科手术治疗6例,院内死亡0例,出院后1年内死亡0例,全部6例患者存活至今;介入封堵治疗8例,院内死亡3例(37.5%),出院后1年内死亡1例(12.5%),失访2例(25.0%),存活至今2例(25.0%);保守治疗患者51例,院内死亡37例(72.5%),出院后1年内死亡10例(19.6%),失访1例(2.0%),存活至今3例(5.9%);接受外科手术或介入治疗的患者的院内死亡率及出院后1年内死亡率低于保守治疗患者(P<0.05)。

表2 65例AMI-VSR患者的穿孔性质与治疗情况
2.4 TIMI评分可作为AMI-VSR患者不良预后的预测因素
在构建多因素logistic回归模型时,首先对该研究各项纳入指标进行单因素筛查,包括年龄、性别、心率、是否糖尿病、是否高血压、是否心房颤动、是否吸烟、梗死部位、是否接受再灌注治疗、TIMI评分是否≥7分、AMI-VSR时间、各项实验室检查指标、是否使用ECMO、是否使用IABP、是否使用呼吸机、是否使用血管活性药物、各心脏彩超指标等。将单因素筛查中有统计学意义的指标与临床实践中公认的重要指标纳入最终的多因素logistic回归模型。logistic多因素回归模型提示:ST段抬高心肌梗死(ST segment elevation myocardial infarction,STEMI)患者的TIMI评分≥7分为 AMI -VSR患者院内死亡或出院后1年内死亡的独立危险因素(OR=30.034,95%CI1.65~546.70,P<0.05);患者接受有创治疗(介入封堵或外科治疗)可能为AMI-VSR患者院内死亡或出院后1年内死亡的保护性因素(OR=0.089,95%CI0.01~1.49,P>0.05),但差异无统计学意义。见表3。
我国是食管癌的高发国家,发病率和死亡率均居世界之首[1]。相对于肺癌、乳腺癌、前列腺癌等常见肿瘤,食管癌骨转移的发生率偏低(0.7%~9.5%)[2-3],相应的,对于食管癌骨转移的研究报道也较少。
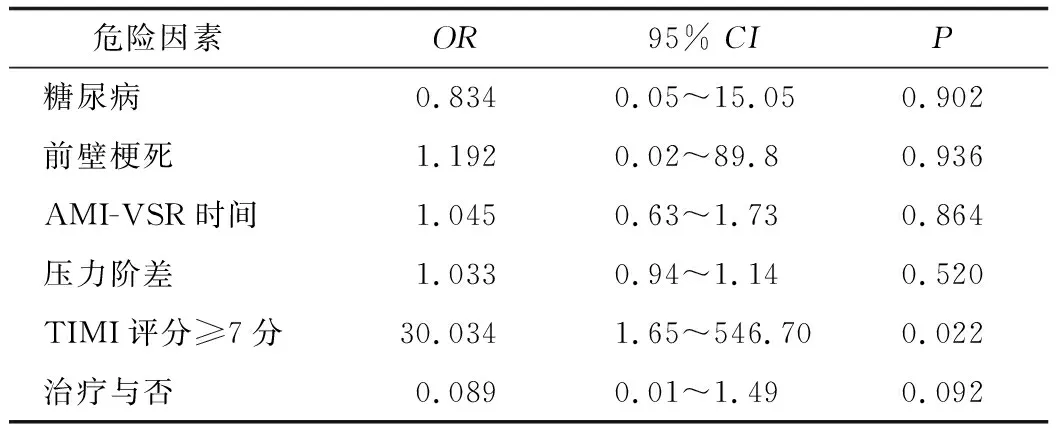
表3 患者院内及出院后1年内死亡的危险因素logistic多元回归分析
3 讨论
VSR是AMI严重的并发症,临床多表现为左心衰竭和/或心源性休克。在心肌再灌注治疗开展以前,穿孔平均发生时间在心肌梗死后的1周左右,在开展再灌注治疗之后VSR平均发生时间提前到AMI后的1 d左右[7]。
本研究纳入的65例患者中有23例(35.4%)接受再灌注治疗,其AMI至首次再灌注治疗的中位时间为10 h(6,12)。同时本研究纳入的患者AMI-VSR时间约为4 d(3.9±3.4),较其他文献报道的时间长,可能是部分患者由于各种原因未能在规定的时间窗内进行再灌注治疗所致。
在患者基线资料方面,本研究65例患者中男性32例,女性33例,无明显性别差异,但诸多文献报道女性AMI患者更易发生VSR[8-9],可能的原因是女性与男性心肌梗死患者相比,更少形成侧支循环。本研究也显示,对于发生VSR的AMI患者,其梗死的最常见部位为心脏前壁(84.6%),穿孔的最常见部位为心尖部(78.0%);在前壁心肌梗死患者当中85.5%穿孔部位为心尖部,而非前壁心肌梗死患者60.0%的穿孔部位为非心尖部。这是由室间隔的血液供应决定的:前壁心肌梗死的靶血管多为左前降支,其供应室间隔前2/3~3/4区以及心尖部,而心尖部的血流供应多由前降支单独供给,所以继发于左前降支病变的心肌梗死后VSR发生率最高。
对于再灌注治疗方式而言,23例(35.4%)患者采取了再灌注治疗,其余患者未进行任何再灌注措施。通过logistic回归分析发现,采取再灌注治疗是患者院内以及出院后1年内死亡的保护性因素(OR=0.6,95%CI0.161~2.234,P>0.05),差异无统计学意义的原因可能是由于从症状发作到再灌注时间过长所致。
在治疗方式的选择方面,本研究中65例患者,其中8例(12.3%)采取介入封堵治疗,6例(9.2%)采取外科治疗,其余51例(78.5%)采用保守治疗。14例采用外科或介入治疗患者的院内以及出院后1年内死亡率(33.3%)远低于其余51例选择保守治疗的患者(94.0%)。在多因素logistic回归模型当中,选择外科或介入治疗为保护性因素(OR=0.089,95%CI0.01~1.49,P>0.05),差异无统计学意义的原因可能是由于能接受外科或介入手术的患者本身基础状态较好,保守治疗组与接受外科或介入治疗组基线资料差异较大所致。
就外科手术治疗而言,2017版欧洲心脏病学会《急性ST段抬高型心机梗死管理指南》提出,早期手术的死亡率很高,据报道为20%~40%,而且有并发心室破裂的高风险,而延迟手术可更容易地在瘢痕组织中进行室间隔修复,但在等待手术的过程中会有破裂扩展和死亡的风险。因此指南[10]建议,所有对积极治疗无迅速反应的严重心力衰竭患者都应早期进行手术,但对积极心力衰竭治疗反应良好的患者可考虑延迟选择手术修复。本研究中患者选择手术治疗的较少,即便手术也多为择期手术,这也是该研究中65例患者院内病死率高于国外报道的原因之一。
介入封堵也是降低VSR患者院内病死率的有效治疗方法。因介入封堵术是一种微创手术,易于被患者接受,尤其是高龄患者,但适应证严格,受患者VSR缺损的大小、可供选择的封堵器、操作技术等诸多因素的限制,同时需联合PCI治疗,手术成功率偏低,一旦介入封堵失败,需进一步行外科手术治疗[11]。本研究中,AMI-VSR患者的院内病死率为45.0%,略高于Noguchi等[12]研究报道的33.3%,可能与本研究中进行介入封堵和外科手术的比例相对较低有关;同时本研究中部分患者来自相对较偏僻地区,早期再灌注率较低,也是导致本研究中AMI-VSR患者死亡率较高的原因之一。
此外,本研究首次揭示了用于STEMI患者危险分层的TIMI评分可作为AMI-VSR患者不良预后的预测因素。在本研究中,通过多因素logistic回归分析可看出,TIMI评分≥7分是AMI-VSR患者院内以及出院后1年内死亡的独立危险因素(OR=30.034,95%CI1.65~546.70,P<0.05)。TIMI评分是基于15 000例STEMI患者数据得出的一种风险评分,是8项院内独立死亡预测指标的算术和,其得分与患者院内死亡率存在连续性关系[13];同时,Schoenbaum等[14]开展了一项基于社区人群的研究,共纳入84 029例患者,验证了TIMI风险评分预测院内死亡率的效果,同时证明了TIMI风险评分的准确性在接受PCI治疗的患者中相同。作为一种反映AMI患者危重程度的评分,TIMI风险评分在本研究中也被证实对于AMI-VSR患者的预后有重要提示作用。同时TIMI评分具有易获得、无创伤等优点,可很好地投入临床实践。临床医生可通过TIMI评分的高低来决定对于AMI-VSR患者是否需采取更加激进的治疗策略。
总之,VSR是AMI严重的并发症,多发生于AMI后的1周以内。AMI的TIMI评分≥7分是AMI-VSR患者院内及出院后1年内死亡的独立危险因素。外科手术治疗可显著改善患者的近期以及远期预后,AMI后2周以上行外科手术治疗成功率高,对于极其危重的患者,可适当提前外科手术时间,以挽救更多患者的生命[15];介入封堵的办法同样也能起到良好的效果,具体更有说服力的结论仍需进一步的临床研究。
但由于此研究是回顾性研究,难免会存在一定的偏倚;同时样本量较小,部分资料收集不够完整,导致统计效力也受到一定影响。未来需更大样本量以及更长随访时间来对研究结果加以验证。
利益冲突所有作者均声明不存在利益冲突