rhG⁃CSF 治疗早产儿中性粒细胞减少症的临床疗效
吴丹凤 郑君文 石玲娜 刘 玭 邓宇晴 樊盼盼 张诗雨 刘 剑 赵东赤
武汉大学中南医院儿科 湖北 武汉 430071
新生儿中性粒细胞减少症是新生儿重症监护室里常见的疾病,在早产儿中发生率可达6%~58%,诊断标准为中性粒细胞计数(ANC)<1.5×109/L,ANC<1.0×109/L,特别<0.5×109/L 时感染风险将显著增加,为重度粒细胞减少症[1,2]。中性粒细胞是一种免疫细胞,在人体血液中所占比例大,约占所有白细胞总量的50%~70%,具有吞噬、杀菌、防御等多种功能,属于人体内重要的杀伤细胞。重组人粒细胞集落刺激因子(recombinant hu‑man granulocyte stimulating factor,rhG‑CSF)可以通过刺激粒巨噬细胞增殖、分化,从而增强中性粒细胞和单核巨噬细胞功能,目前已被广泛用于血液肿瘤和化疗药物相关的中性粒细胞减少的治疗,但针对新生儿尤其是早产儿合并中性粒细胞减少症的治疗疗效报道较少。本课题主要分析早产儿中性粒细胞减少症的危险因素,并探究rhG‑CSF 的临床疗效,为临床医生治疗决策提供指导依据。
1 资料与方法
1.1 研究对象及分组回顾性收集2019 年1 月1日至2019 年12 月31 日武汉大学中南医院新生儿科收治的新生儿共1 134 例,其中早产儿752 例,出生72 h 内合并中性粒细胞减少症患儿共112 例,无中性粒细胞减少症患儿115 例。收集患儿的胎龄、出生体质量、性别、分娩方式、孕母疾病、出生时1‑min及 5‑min Apgar 评分等相关资料,采用 Logistic 回归分析早产儿中性粒细胞减少症的危险因素。排除入组前及入组后接受过影响中性粒细胞计数的药物治疗者(如糖皮质激素)及资料不完整36 例后纳入患儿共76 例,根据是否使用吉利芬(重组人粒细胞刺激因子注射液,批号:20190101,生产厂家:杭州九源基因工程有限公司)治疗分为治疗组38 例和对照组38 例。对照组给予抗生素预防感染,止血,静脉营养支持;治疗组在对照组的基础上加用吉利芬治疗,10 μg/(kg·d),静脉泵入,连用 3 d。收集患儿住院时间,抗生素使用时间,有创及无创呼吸机使用时间,腹胀持续时间,黄疸持续时间,水肿持续时间,入院第7 天血白细胞计数(WBC)、ANC、红细胞计数、血小板计数、白蛋白及球蛋白水平等指标。纳入标准:(1)胎龄<35 周;(2)出生体质量<2.5 kg;(3)出生72 h 内符合中性粒细胞减少症诊断标准:ANC<1.5×109/L;排除标准:(1)入组前及入组后接受过影响ANC 的药物治疗者(如糖皮质激素);(2)资料不完整;(3)死亡及遗传代谢性疾病。
1.2 统计学分析采用SPSS 19.0 软件进行分析处理,符合正态分布的计量资料采用均值±标准差表示,组间比较采用t检验,非正态分布的数据采用中位数和四分位间距[M(P25,P75)]表示,采用非参数检验;计数资料以例数和百分率表示,两组间比较用χ2检验。危险因素分析前先单因素分析,再将P<0.05 的因素纳入多因素Logistic 回归分析。P<0.05 为差异有统计学意义。
2 结果
2.1 早产儿中性粒细胞减少症的危险因素中性粒细胞减少症组患儿胎龄≤32 周,出生体质量≤1.5 kg,围生期感染发生率高于非中性粒细胞减少症组(P<0.01);出生时 1‑min 及 5‑min Apgar 评分均小于非中性粒细胞减少症组的患儿(P<0.01),孕母妊娠期高血压、重度子痫前期的发生率高于非中性粒细胞减少症组(P<0.01),妊娠期糖尿病的发生率低于非中性粒细胞减少症组(P<0.05)(表1)。多因素Logistic 回归分析显示胎龄≤32 周,出生体质量≤1.5 kg,围生期感染、孕母妊娠期高血压均是早产儿中性粒细胞减少症的危险因素(OR>1,P<0.01)(表 2)。
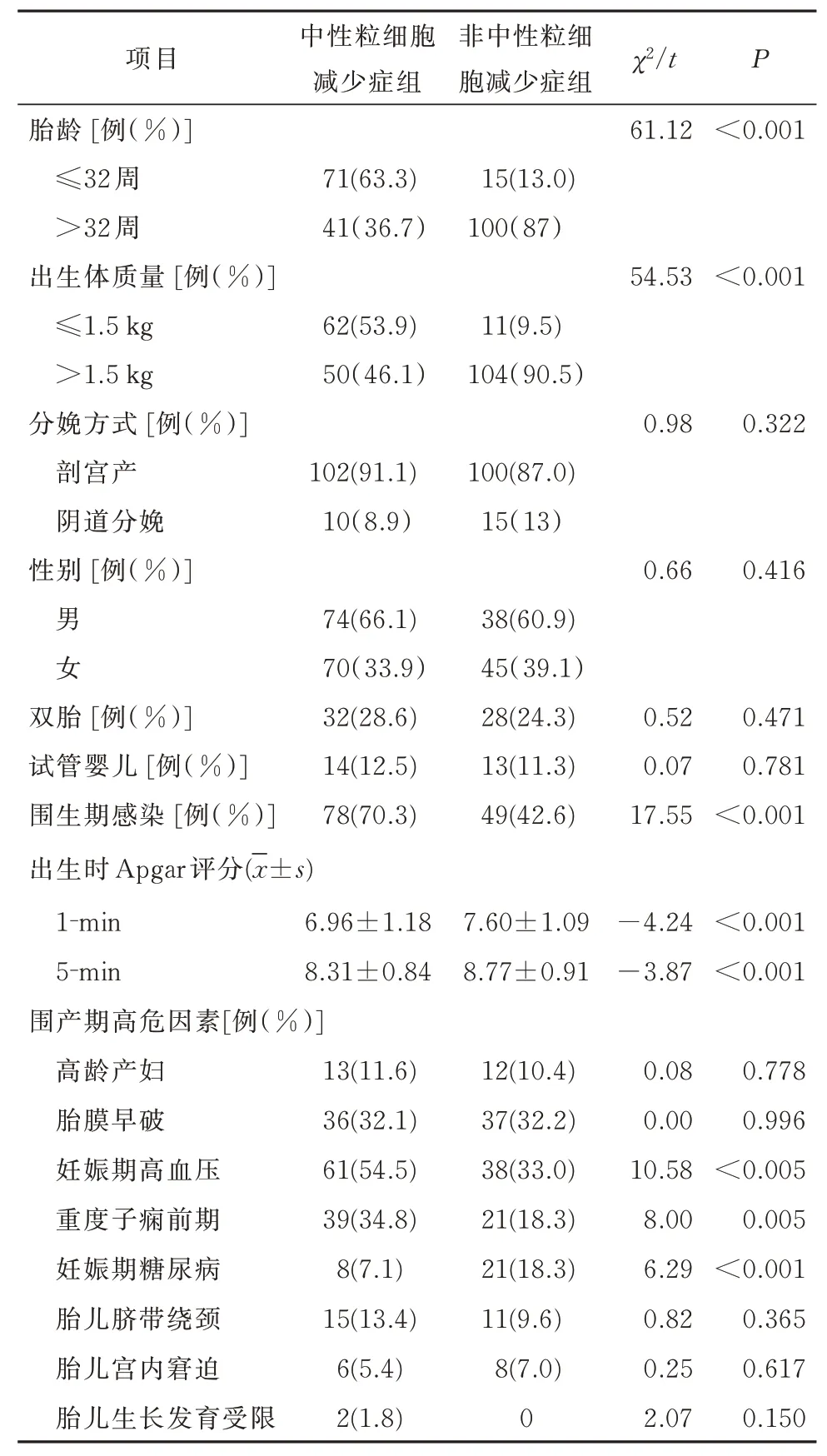
表1 新生儿及孕母临床特征分析
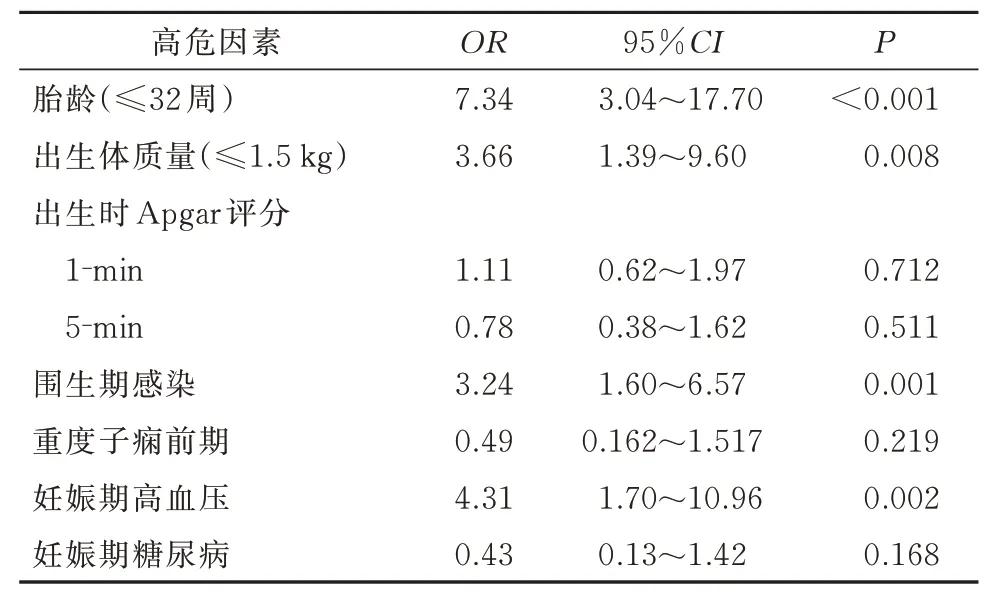
表2 早产儿中性粒细胞减少症的多因素Logistic 回归分析
2.2 rhG⁃CSF 辅助治疗早产儿中性粒细胞减少症的临床疗效
2.2.1 一般情况 出生72 h 内合并中性粒细胞减少症的早产儿共112 例,共纳入76 例进入研究,治疗组 38 例,男 27 例,女 11 例,平均胎龄为(1.4±2.1)周,平均出生体质量为(1.54±1.54)kg;对照组38例,男 28 例,女 10 例,平均胎龄为(31.1±1.74)周,平均出生体质量为(1.51±0.35)kg。两组患儿性别、胎龄和出生体质量比较差异无统计学意义。
2.2.2 两组患儿临床症状,临床治疗及疗效分析 治疗组患儿腹胀、黄疸持续时间均短于对照组(P<0.01)。治疗组患儿住院时间、抗菌药物使用疗程、有创呼吸机使用时间均短于对照组(P<0.05)。入院第7 天治疗组WBC、ANC 水平均高于对照组(P<0.05)。无创呼吸机使用时间、水肿持续时间、入院第7 天红细胞计数、血小板计数、白蛋白、球蛋白水平比较均无统计学差异(P>0.05)(表3)。
表3 两组患儿临床症状、治疗及疗效分析[M(P25,P75)/]

表3 两组患儿临床症状、治疗及疗效分析[M(P25,P75)/]
临床疗效住院时间(d)抗生素疗程(d)有创呼吸机使用时间(d)无创呼吸机使用时间(d)黄疸持续时间(d)腹胀持续时间(d)水肿持续时间(d)中性粒细胞绝对值(109/L)白细胞计数(109/L)红细胞计数(1012/L)血小板计数(109/L)白蛋白(g/L)球蛋白(g/L)治疗组(n=38)18.0(13.0,27.5)15.0(12.7,20.2)1.0(0.7,1.0)4.0(3.0,7.0)5.0(4.0,7.0)0(2.0,5.0)0(0.0,0.0)5.3(3.8,7.1)10.56±3.32 3.51±0.58 209.43±92.58 28.26±4.38 18.99±5.10对照组(n=38)27.0(17.0,40.0)18.0(14.0,25.5)2.0(1.0,4.0)4.5(3.0,7.5)8.0(6.0,9.0)5.0(3.0,8.0)0(0.0,0.0)2.5(1.6,3.9)8.74±3.07 3.47±0.53 246.88±134.62 29.43±3.61 19.68±4.40 Z/t-2.24-2.26-2.54-0.42-3.49-3.01-0.72-4.05-2.35-0.33 1.36 1.20 0.59 P 0.025 0.024 0.011 0.668<0.001 0.003 0.470<0.001 0.021 0.738 0.178 0.235 0.557
3 讨论
早产儿自身多脏器功能发育不全,极易遭受外界影响,从而易发生中性粒细胞减少症。早产儿中性粒细胞减少症危险因素较多,多与胎龄小、出生体质量低、围生期感染及妊娠期高血压等围生期因素有关,最常见的危险因素为继发新生儿感染。rhG‑CSF 辅助治疗中性粒细胞减少症能有效提高血WBC、ANC 水平,有效缩短患儿住院时间、抗菌药物及有创呼吸机使用时间,缩短患儿腹胀、黄疸持续时间。
有研究表明新生儿ANC 的变化与胎龄、产后年龄、妊娠高血压和感染有关[3]。本研究结果显示胎龄(≤32 周)、出生体质量(≤1.5 kg)、围生期感染、妊娠期高血压均是早产儿出生72 h 内并发中性粒细胞减少症的危险因素(OR>1,P<0.01),这可能与出生72 h 内早产儿本身极易发生窒息、缺氧、感染等应激状态,胎龄小、出生体重小的早产儿骨髓粒系祖细胞少,故在应激状态下上调中性粒细胞生成潜力有限[4]。并且新生儿尤其是早产儿骨髓储存池内中性粒细胞较成人少,对应激反应的细胞储备少[5],从而极易发生中性粒细胞减少症。而王晨等[6]认为早发中性粒细胞减少症与晚发中性粒细胞减少症的危险因素不同,孕母妊娠期高血压疾病可能是早发中性粒细胞减少症的危险因素,小胎龄、出生体质量、早发感染和晚发感染可能是晚发中性粒细胞减少症的危险因素。母亲合并妊娠期高血压易导致新生儿中性粒细胞减少症的机制可能是抑制粒细胞生成的相关因子,导致粒细胞生成减少[7]。亦有研究表明极早早产儿出生时或出生后白细胞减少、中性粒细胞减少均与败血症相关[8]。重度感染常会使患儿的骨髓造血功能受到抑制,从而引起粒细胞减少甚至粒细胞缺乏,并且使疾病进一步加重[9]。
早产儿免疫器官发育不完全,免疫力低下,免疫应答尚未建立,发生中性粒细胞减少症后易加重病情及增加感染风险,尤其是胎龄、出生体质量小的早产儿,并且早产儿住院时间长、长期使用抗生素虽能有效控制感染,易并发耐药菌及正常菌群紊乱。本研究结果发现入院第7 天治疗组血WBC、ANC 水平均高于对照组(P<0.05),治疗组患儿住院时间、抗菌药物及有创呼吸机使用疗程较均短于对照组(P<0.05),治疗组患儿腹胀、黄疸持续时间均短于对照组(P<0.01)。有研究表明rhG‑CSF 辅助治疗新生儿败血症合并有中性粒细胞减少症具有缩短抗生素疗程及住院时间,改善临床症状,并无明显不良反应[10]。最新研究提示成人使用rhG‑CSF 有引起的主动脉炎的病例报道,对于早产儿人群尚未发现[11]。有研究表明 rhG‑CSF 可能有助于降低严重的中性粒细胞减少和感染的风险[1]。一项对2 142 例接受rhG‑CSF 治疗的婴儿的回顾性研究显示,与未经治疗的婴儿相比,rhG‑CSF 可有效缩短白细胞及中性粒细胞恢复时间,但并没有减少1 d后继发性败血症或死亡的风险[12]。本研究样本量少,无法进行预测rhG‑CSF 治疗14 d 后继发性败血症或死亡的风险,缺乏随访数据,药物的远期影响需进一步研究。
综上所述,对于胎龄≤32 周,出生体质量≤1.5 kg、围生期感染,尤其是孕母合并有妊娠期高血压不良孕史,应密切动态监测ANC。rhG‑CSF辅助治疗中性粒细胞减少症能有效提高血WBC、ANC 水平,可能有效缩短疗程,改善患儿临床症状。

