糖尿病患者应用血清C肽和糖化血红蛋白检测的诊断价值分析
伍广,徐守阳,陈睿
江苏省沭阳县中医院检验科,江苏宿迁 223600
我国是全球范围内糖尿病患者最多的一个国家,糖尿病病因较为复杂,最早处于正常耐糖量的阶段尚能自主调整血糖水平,病情呈慢性进展态势,直至血糖升高而不能自控,即血糖调节功能受损,最终发展为糖尿病。就胰岛素的使用情况而言,最初尚无需使用胰岛素,经生活方式调整等干预尚可逆转,而后为控制血糖、维持正常生命活动则需使用胰岛素[1]。现阶段,糖尿病可分为1型糖尿病与2型糖尿病及其他特殊情况,其中以2型患者居多且大多为中、老年人[2]。糖尿病不仅严重威胁着人类的身心健康,同时阻碍了整个社会的发展。糖尿病较高的患病率尚无法控制,且疾病也无法治愈,其本身虽不会致死,但病后并发症较多、较重,不仅会造成组织、器官的毁损,还会致残、致死,其中以心、脑血管疾病最为常见。此外,糖尿病还会导致以焦虑、恐惧、抑郁及强迫为代表的心理障碍[3],且发生率高达50%。尽早诊断对于控制、延缓糖尿病进程也有重要价值,而临床诊断结果则是后续治疗的重要依据,依靠多饮、多尿等基础症状的问诊无法得到准确的诊断结果,因此不仅要结合血常规、尿常规与生化检验等诊断方法,还要考虑糖化血红蛋白、胰岛β细胞功能检查与葡萄糖耐量试验等的辅助作用[4],进而与其他原因所致的尿糖阳性情况或是其他内分泌疾病相鉴别。为探究血清C肽与糖化血红蛋白联合检验诊断糖尿病的价值,本研究将2021年1—12月江苏省沭阳县中医院接诊的43例糖尿病与43名体检健康者的相关检验指标进行分析,现报道如下。
1 资料与方法
1.1 一般资料
将本院接诊的43例糖尿病患者作为观察组,将同期的43名体检健康者为对照组。对照组中男29名、女14名;年龄46~76岁,平均(63.93±3.67)岁。观察组中男19例、女24例;年龄48~72岁,平均(63.72±3.24)岁。两组一般资料对比,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
纳入标准:①资料齐全,信息真实;②自愿参与研究;③观察组符合临床方面有关糖尿病的诊断标准[5]。排除标准:①存在恶性肿瘤者;②合并急、慢性传染病者;③合并其他免疫性或代谢性疾病者;④对药物有严重过敏反应者;⑤近期服用过任一能影响血糖指标的药物者;⑥在认知及言语等方面存在障碍者;⑦配合度较差,因主、客观原因退出本研究者。
1.3 方法
指导受检者在前1 d的20:00后禁食,并在检查当日空腹状态下进行采血,以静脉为采血点,获取样本10 mL并置于规定试管内,妥善保存、立即送检,指导受检者进食,餐后2 h再次取血,步骤同空腹时相一致。就检验而言,针对空腹血糖及餐后2 h血糖水平采用全自动分析仪进行分析,过程中涉及离心机等设备及配套试剂,针对糖化血红蛋白的检测可能用全自动糖化血红蛋白分析仪,针对血清C肽的检测采用电化学发光仪(放射免疫法),最后做综合诊断。
1.4 观察指标
①空腹血糖:一般指隔夜空腹,要求检验者接受检查时已有8~10 h未进食,其检测值可以反映胰岛β细胞的功能水平,正常参考值3.89~6.1 mmol/L,生理性升高或降低可能与饮食、运动及情绪变化有关,而病理性升高则需要考虑颅内压升高、腹泻脱水、高热等情况,病理性降低则需考虑胰岛β细胞增生、严重肝脏疾病等。
②餐后2 h血糖:指用餐后2 h血糖水平,正常参考值范围≤7.8 mmol/L,当≥11.1 mmol/L时需考虑糖尿病,异常升高需以药物控制,通常认为与摄入过多高糖食物相关,用于反映采血前2~3个月时血糖平均水平。
③糖化血红蛋白:指的是血液红细胞中的血红蛋白、血糖结合物,用于反映近2~3个月的血糖控制情况,可采用阳离子交换色谱法及电泳法等多种检验方法,依据国际临床化学与检验医学联合会(International Federation of Clinical Chemistry and Laboratory Medicine,IFCC)标准[6],其标准值在4%~5.9%为血糖控制正常,6%~7%为比较理想、7.1%~8%为控制一般、8.1%~9%为控制不理想、>9%为非常差。
④血清C肽:用于判断胰岛素分泌功能障碍情况,可作为糖尿病分型的标准,健康人应在1.0~3.5 µg/L之间,病理性升高可考虑为轻型糖尿病或是肝硬化等疾病,而病理性降低则考虑重型糖尿病患者,极低时应考虑酮症酸中毒。
1.5 统计方法
采用SPSS 25.0统计学软件处理数据,计量资料符合正态分布,以(±s)表示,组间差异比较采用t检验;计数资料以频数和百分比(%)表示,组间差异比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
与对照组相比,观察组的空腹血糖、餐后2 h血糖、糖化血红蛋白水平更高,其血清C肽水平更低,差异有统计学意义(P<0.05)。见表1。
表1 两组血糖相关指标比较(±s)
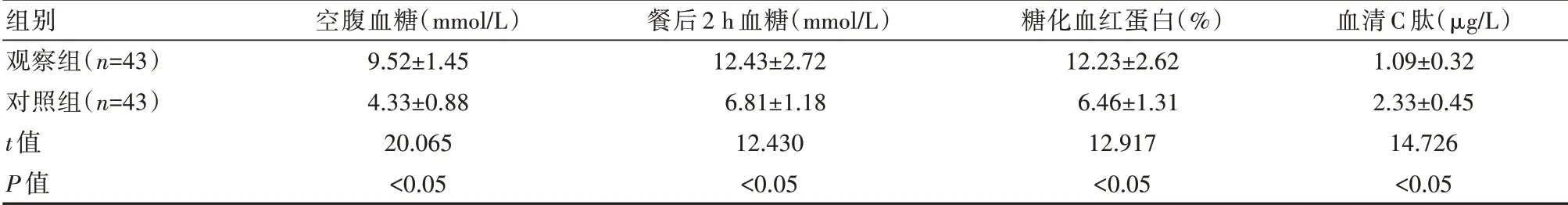
表1 两组血糖相关指标比较(±s)
组别观察组(n=43)对照组(n=43)t值P值空腹血糖(mmol/L)9.52±1.454.33±0.8820.065<0.05餐后2 h血糖(mmol/L)12.43±2.726.81±1.1812.430<0.05糖化血红蛋白(%)12.23±2.626.46±1.3112.917<0.05血清C肽(µg/L)1.09±0.322.33±0.4514.726<0.05
3 讨论
我国糖尿病患者数以亿计,绝大多数为2型糖尿病[7],与生活方式有密切的关系,因而也造成城乡之间的差距,且由糖尿病诱发的高血压患者、脑卒中患者、冠心病患者、尿毒症患者不计其数[8]。糖尿病的本质是机体的糖代谢功能异常,而高血糖水平则为其主要特征,或由胰岛素分泌缺陷引起,或由其生物作用受损引起,疾病若得不到有效控制会累及各组织器官,尤其是肾脏、心脏、血管等[9],针对其病因,研究普遍认为与遗传及环境的共同作用相关。
已有专家指出,血糖控制不达标是诱发糖尿病及并发症的重要原因,而糖化血红蛋白则是衡量受检者血糖控制情况的重要指标[10],也被称为糖尿病监测的“金标准”。随着国民的健康意识提高,普遍认识到空腹血糖以及餐后2 h血糖对于血糖水平监测的重要作用[11],并将其检测值作为不二标准,但二者无法有效地反映出糖尿病控制水平,临床方面更加强调糖化血红蛋白的作用。相较空腹及餐后2 h血糖指标,糖化血红蛋白更为稳定,可反映前120 d的平均情况,不受进食、检验时间以及是否使用胰岛素等因素的干扰[12],但空腹及餐后2 h血糖指标控制得不好,糖化血红蛋白就不一定达标,其联系较为紧密。分析检验意义可知,糖化血红蛋白与血糖值相平行,且生成缓慢,一旦生成就不易被分解,为此稳定性更高,虽然可以说明长时间内的血糖控制程度,但无法反映短时间内的血糖波动情况[13],为此,临床方面也尝试联合其他诊断方法以提高正确诊断率。
血清C肽又称连接肽(C-Peptide),其本质为胰岛β细胞的分泌物,一个分子的胰岛素酶经酶切后会形成一个分子的胰岛素以及一个分子的C肽[14]。就C肽的检测而言,对于已经使用胰岛素进行治疗的患者其体内产生的抗体会影响测定结果,常用的放射免疫法虽然能够测定胰岛素水平但无法区分外源及内生的情况[15]。胰岛素及血清C肽之间的比例相对稳定,为此对血清C肽的检测不仅可以明确内生胰岛素的水平,还能够了解受检者胰岛β细胞的功能水平,可作为糖尿病诊断、疾病分型以及后续治疗时胰岛素用量的调整依据。血清C肽检测结果之所以更为可靠,是因为血清C肽与胰岛素在血液中的浓度是相等的[16],二者都是经胰岛素原分解而来的,其次,胰岛素可能会被一些酶灭活,但C肽却少发生这种情况,其半衰期相对较长,所以在进行其他检测时其结果更为稳定,最后,胰岛素抗体以及血清C肽之间并没有交叉免疫反应[17],为此其C肽测定结果的特异性较高,更具参考意义,也因此被临床方面广泛应用。
本研究结果显示:与对照组检测值相比,观察组的空腹血糖水平、餐后2 h血糖水平以及糖化血红蛋白水平更高,而其血清C肽水平更低(P<0.05),这与申晓波[18]的研究结果高度一致。说明经糖化血红蛋白联合血清C肽检验可见两组样本在多项血糖相关指标方面的差异,可见其临床诊断价值之显著。血清C肽实为胰岛素的分解物,在蛋白水解酶的作用下,得以形成胰岛素以及苯分子肽类物质。糖尿病患者的血清C肽仅在肾脏中发生降解与代谢,为此并不会受到肝脏作用及胰岛素酶灭活的影响,就生成量而言,并不受外源性胰岛的影响,且无抗原交叉作用,为此可以血清C肽水平的变化说明患者体内胰岛β细胞的分泌、储存功能的高低,进而针对糖尿病这一慢性病做出准确的判断。糖化血红蛋白的检测同样基于静脉血样抽取,经检验室内的专业检验设备及人员处理后才得到准确值,用以反映受检者红细胞在其短短3个月的寿命中的平均血糖水平,适用于评定受检者的近期情况。糖化血红蛋白在作用时需要与血红蛋白及适量葡萄糖相结合,才能形成特殊的化合物,药物或是其他相关疾病还会造成糖化血红蛋白浓度的波动,且范围较大。有关糖化血红蛋白的检测而言,国内外施行的检测法有所区别,且在国内各检验室中,其检验结果还会受到流程等因素的影响,但由于糖化血红蛋白的检测并不受饮食方面的影响,为此无论是餐前、餐后或是上午、下午都可进行检测。为提高临床方面对于糖尿病的正确诊断率并填补其短板,检验人员开始尝试将不同的诊断方法结合在一起。本研究证实,以血清C肽与糖化血红蛋白联合检验可清楚地显示健康者与糖尿病患者在空腹血糖、餐后2 h血糖、糖化血红蛋白、血清C肽水平的差异,且观察组的检测值同临床诊断标准相适应,可用于疾病的诊断。
综上所述,糖尿病已得到临床关注,尽早诊断才能尽早治疗,为此临床方面尝试将糖化血红蛋白检测及学情C肽检测进行结合,希望以此提高糖尿病患者的准确诊断率并进行糖尿病患者的准确分型,而本结果也证实以血清C肽与糖化血红蛋白联合检验可看出糖尿病患者与正常人在多项指标上的差异。

