改良标准外伤大骨瓣开颅术应用于重型颅脑外伤治疗临床研究
陶建
(单县海吉亚医院,山东 菏泽 274300)
颅脑外伤即指外界暴力间接或直接作用于头部而形成的损伤,包括颅内血肿、头皮血肿、脑震荡、颅骨骨折等,具有高伤残率及死亡率,尤其是重型颅脑外伤患者[1]。标准外伤大骨瓣开颅术为目前重型颅脑外伤有效治疗方式。临床相关研究表示[2],标准外伤大骨瓣开颅术通过消除血肿,改善脑部氧分压及血流,降低颅内压,从而减轻患者临床症状,但因该种手术方式创伤性较大,易影响患者术后恢复状况[3]。因此,本科室对标准外伤大骨瓣开颅术进行改良,通过优化开颅后操作,减轻对脑组织的损伤。为验证在重型颅脑损伤患者治疗中改良标准外伤大骨瓣开颅术实践效果,现对本院重型颅脑外伤患者118例展开探讨。
1 资料与方法
1.1 临床资料
选取2019年11月至2020年11月本院收治的重型颅脑外伤患者118例,根据电脑生成随机数法分为对照组和观察组,每组各59例。对照组:女性24例、男性35例;年龄20~75岁,平均年龄(46.23±3.85)岁;受伤原因:22例交通事故、15例高处坠落、13例工地砸伤、6例殴打致伤、3例其他。观察组:女性23例、男性36例;年龄20~76岁,平均年龄(46.25±3.87)岁;受伤原因:20例交通事故、16例高处坠落、12例工地砸伤、7例殴打致伤、4例其他。两组上述数据比较,差异均无统计学意义(P>0.05),有可比性。本研究已经医院医学伦理委员会批准。
入组标准:(1)经临床症状分析、颅脑CT或MRI等辅助检查确诊为重型颅脑损伤;(2)临床诊断、治疗资料齐全;(3)有麻醉和手术指征;(4)家属了解、知情研究内容,同意患者参与研究。
排除标准:(1)存在其他脑部疾病者,如脑部肿瘤等;(2)合并严重器质性疾病者;(3)伴有血液系统、免疫系统疾病者;(4)认知障碍和精神疾病者。
1.2 方法
对照组实施标准外伤大骨瓣开颅术:行CT检查,明确血肿大小与位置。沿额颞顶部做切口,对颞骨鳞或额骨颞处突出位置行马蹄切口,将骨瓣膜去除,构建骨窗,彻底显露蝶骨平台与颞窝,对骨瓣进行游离。将硬脑膜剪开,清除颅脑血肿和坏死组织,利用人工硬脑膜布片,扩大硬膜下腔;待骨膜去除后,予以引流管放置。
观察组开展改良标准外伤大骨瓣开颅术:结合患者脑组织膨出状况,决定是否实施去除骨瓣术。于额部、顶部及颞部做切口,对骨瓣予以游离处理,在正中线骨瓣、矢状窦适宜位置,将颞骨棘咬除,从平蝶骨嵴至颅窝底端,建立12 cm×15 cm骨瓣。颞底端做一切口,之后实施露骨钻孔处理,将硬脑膜切开,促使血性脑脊液和脑凝块排出,以降低颅内压。扩大骨窗后,充分显露颅窝底、前颅窝底,将硬脑膜呈T形剪开,对血肿物和坏死脑组织给予清除处理。
两组患者术后均予以常规抗感染、营养脑神经、降颅压等对症治疗措施。
1.3 观察指标
观察两组患者24 h再手术状况、并发症发生例数、恢复情况、格拉斯哥昏迷评分(GCS)[4]。根据格拉斯哥预后(GOS)评分结果,将两组患者恢复状况划分为以下几个等级:1级,恢复良好,可正常生活;2级,部分生活能自理,轻度残疾;3级,生活不能自理,重度残疾;4级,脑死亡,呈植物状态;5级,死亡[5]。利用GCS,评估两组患者术后1、3、6月预后情况。GCS分值越高,表示患者情况越佳。
1.4 统计学分析
以统计学软件SPSS 24.0处理数据。计量资料用(±s)表示,行t检验;计数资料用[n(%)]表示,行χ2检验。组间差异显著依据为P<0.05。
2 结果
2.1 两组患者24 h再手术率对比
对照组24 h再手术率为11.86%(7/59),观察组24 h再手术率为0.00。两组上述数据比较差异有统计学意义(P<0.05)。
2.2 两组患者并发症发生率对比
组间并发症总发生率比,观察组更低(P<0.05),见表1。
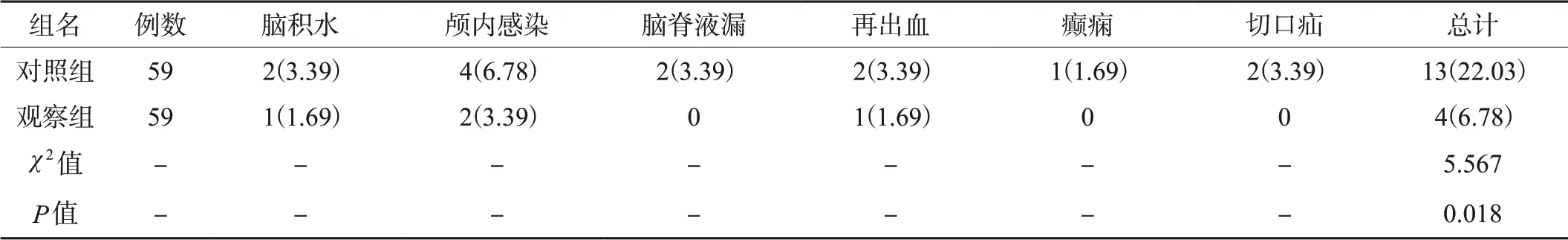
表1 两组患者并发症发生率对比[n(%)]
2.3 两组患者恢复情况对比
较之对照组,观察组恢复1级率、2级率均较高,恢复4级率、5级率均较低(P<0.05)。两组患者恢复3级率比,无明显差异(P>0.05),见表2。

表2 两组患者恢复情况对比[n(%)]
2.4 两组患者GCS评分对比
两组患者术前GCS 评分比,无较大差异(P>0.05)。两组患者术后1、3、6个月GCS评分比,观察组均较高(P<0.05),见表3。
表3 两组患者GCS评分对比(±s,分)
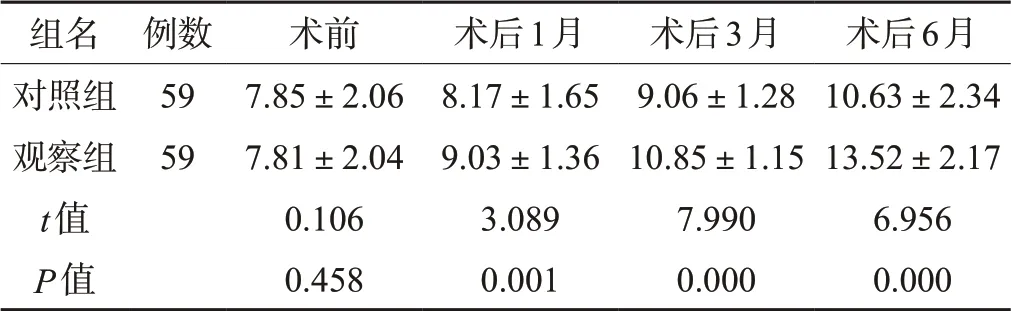
表3 两组患者GCS评分对比(±s,分)
组名 例数 术前 术后1月 术后3月 术后6月对照组 59 7.85±2.06 8.17±1.65 9.06±1.28 10.63±2.34观察组 59 7.81±2.04 9.03±1.36 10.85±1.15 13.52±2.17 t值 0.106 3.089 7.990 6.956 P值 0.458 0.001 0.000 0.000
3 讨论
重型颅脑外伤为临床常见外科疾病之一,多因车祸、高空坠落、高能损伤而至,由于颅脑损伤位置较为特殊,此种损伤对患者损害程度较为严重,易威胁到其生命安全[6-7]。另外,因重型颅脑外伤患者病情较为复杂且多变,易引起诸多并发症的出现,很难获取治愈效果[8-9]。
近年来,随着医疗水平的不断提升,改良标准外伤大骨瓣开颅术也随之逐步完善,并在广泛实践中获得良好效益[10]。经过对标准外伤大骨瓣开颅术实施改良,有效攻克了常规手术方式创伤大的弊端,并能明显促进颅内压的降低,解除由血肿而造成的脑干受压,从而促使脑部血流恢复,避免因脑血肿而引起诸多并发症的出现。在开展改良标准外伤大骨瓣开颅术前,首先需对患者实施全面化的病情评估,确保其满足手术指征后,再设计其手术方案。结合患者具体情况,有效减轻开颅后对患者脑组织的影响,优化常规操作步骤,并加强对患者脑部受压情况的处理,从而实现血流循环的改善,有效控制脑血肿,促进患者机体早期恢复[11-12]。
和标准外伤大骨瓣开颅术比,改良标准外伤大骨瓣开颅术有以下三个特点:(1)切口过正中线,选取从额颞顶部做切口,方便临床医生在直视条件下止血,彻底将坏死脑组织及血肿物清除,从而防控术后有关并发症的出现。(2)进行颅内减压操作的速度比较缓慢,以防颅内压骤降问题的出现,从而避免急性脑膨出或脑水肿并发症的发生。(3)术中,通过咬除鳞骨或颞骨,从平蝶骨嵴一直咬到颅底,预防复位脑疝,改善闹静脉回流,减轻脑组织缺氧缺血问题,避免颅内压发生恶性增高。但值得注意的是,改良标准外伤大骨瓣开颅术后也会出现一些并发症,较为常见的近期并发症包括脑积水、颅内感染、脑脊液漏等[13]。因此,临床还应加强对手术治疗效果的观察,注意预防相关并发症。术后,应确保患者呼吸通畅,及时发现并处理其电解质紊乱问题,并针对性给予预防性抗菌药物,不断提升其免疫能力,以减少相关并发症的出现。经大量实践证明,改良标准外伤大骨瓣开颅手术能明显降低重型颅脑损伤患者死亡率,且该种治疗方法操作方法较为简单,术后并发症相对较少,非常适宜在基层医院的运用和推广[14]。为进一步明确于重型颅脑外伤治疗中改良标准外伤大骨瓣开颅术实施效果,本研究对此进行探讨。
本研究结果显示:观察组24 h再手术率和对照组比,明显较低。改良标准外伤大骨瓣开颅术术野较为清晰,较为便于临床医生操作,且血肿清除较为彻底,因此能明显减少因血肿或脑坏死组织清楚不彻底而造成二次手术实施。观察组并发症总发生率与对照组比,显著较低。原因分析:(1)改良标准外伤大骨瓣开颅术虽然对颅骨和头皮损伤比较大,但对开颅后颅脑组织损伤较轻,可最大程度减轻对患者术后脑组织恢复情况的影响,减少相关并发症的出现。(2)上述治疗方式通过对整个鳞骨、颞骨的咬除,可获得足够大的减压骨窗面,从而获取理想减压效果,促使患者脑部循环的恢复,有效防控因脑水肿而引起诸多并发症的出现。观察组恢复1、2级率和对照组比,明显较高。改良标准外伤大骨瓣开颅术通过对大骨瓣的充分减压,能有效预防脑梗塞,降低颅内压,从而促使患者神经功能及预后的改善[15]。观察组术后1、3、6个月GCS评分和对照组比,均显著较高。这是因为上述治疗方式的降颅压、对颅内血肿和坏死组织清除较为彻底,故而能明显减轻患者临床症状,促进其脑部功能早期恢复,改善其预后。
综上所述,改良标准化外伤大骨瓣开颅术具备操作简单、创伤小、并发症少等优点。该种手术方式在重型颅脑损伤治疗中的运用,能减少24 h再次手术、术后并发症的发生,促进患者预后的改善。

