误诊为急性脊髓炎的小脑天幕区硬脑膜动静脉瘘1例
仲乐乐,何升学,张荣桂,余天浩
硬脑膜动静脉瘘(DAVF)是指发生于硬脑膜动脉与硬脑膜静脉、脑静脉窦及皮质静脉间的异常动静脉吻合,占颅内血管畸形的10%~15%[1]。临床表现与病变部位、供血动脉、动静脉分流程度和静脉引流类型有关[2],因此临床表现差异性大,可隐匿或急骤起病,病程可迁延,亦可迅速发展至顶峰。临床症状和病变解剖部位或不一致[1],使早期诊断困难,多可误诊,预后与早期确诊、治疗相关。本例就早期误诊为急性脊髓炎的1例小脑天幕区DAVF进行讨论。
1 病例患者,男性,53岁,农民,因“急起四肢无力伴呼吸困难3 d”于2021年12月17日经急诊入我院。患者3 d前于就餐时无明显诱因突然出现双上肢无力,完全不能活动,且无知觉,2 h后出现双下肢无力,呈四肢完全性瘫痪,伴有呼吸费力、言语含糊、吞咽困难,遂就诊当地医院。查头颅MRI未见明显异常,颈椎MRI示C1~T1长节段性、横贯性病变。考虑“急性脊髓炎”,给予丙种球蛋白30 g/d×2 d。行腰椎穿刺,CSF常规、生化等未见明显异常,患者病情未见明显改善,且呼吸困难较前加重,出现大小便困难,遂就诊至我院急诊,以“急性脊髓炎?”收住入我院神经内科。患者15 d前有感冒病史,间断发热,未重视;患者发病前自觉颈椎不适,有颈椎按摩病史;否认高血压病、糖尿病、冠心病等病史;否认“肝炎、结核”等传染病史;青霉素过敏史,否认其他药物、食物过敏史。余个人史、婚育史、家族史无特殊。入院查体:体温38.4 ℃,心率80次/min,呼吸25次/min,BP 134/70 mmHg(1 mmHg=0.133 kPa),胸廓无畸形,呼吸明显费力,两肺听诊呼吸音粗,无啰音;心律齐,各瓣膜听诊区未及病理性杂音;腹软,肠鸣音弱。神经系统专科查体:神志清,言语含糊,双侧瞳孔等大等圆,直径约3.0 mm,光反射灵敏,眼球活动、面部感觉、角膜反射正常,张口居中,双侧额纹、眼裂、鼻唇沟对称,口角无歪斜,伸舌居中。软腭运动差,咽反射(-),发音不清晰,耸肩、转颈无力。肌营养正常,四肢肌力0级,双上肢肌张力减低,双下肢肌张力增高,四肢腱反射(-),双Babinski征(+),粗测T1水平以下痛觉减退,共济运动无法查,脑膜刺激征(-),粗测计算力、记忆力正常。入院当日外院查CSF常规:无色、清澈透明,无凝块,有核细胞4×106/L;潘氏试验弱阳性;CSF生化正常;微量总白蛋白649 mg/L;胸部CT示两肺下叶慢性炎性变;两肺类结节。入院后继续予以丙种球蛋白冲击治疗至5 d疗程,联合甲泼尼龙500 mg冲击治疗(12月20日因消化道出血停用),辅以营养神经、抗感染等治疗,但患者进一步出现呼吸衰竭,高热(体温最高41 ℃)、寒战;12月18日予以气管插管+呼吸机辅助通气,病情未见明显改善;12月22日转入ICU治疗。12月23日于球囊辅助通气下完善头颅+颈+胸MRI(图1)示延髓、颈髓全程及上胸段脊髓异常信号,伴延、颈髓表面粗大异常血管影,考虑血管畸形,如硬脊膜动静脉瘘可能大或动静脉畸形。请神经外科会诊后于12月24日行DSA(图2A)示右侧岩尖小脑天幕区DAVF,供血动脉主干为脑膜中动脉及脑膜垂体干,引流静脉为岩静脉,向脑干腹侧尾侧端走行,至脊髓静脉。并于当日急诊全麻下行右侧岩尖小脑天幕区DAVF切除术,术中牵开小脑在天幕缘与岩骨后交界处见动脉化的粗大的引流静脉和一动脉化的静脉球,荧光造影显示为动脉化的引流静脉,血流方向为逆流,引流静脉位于三叉神经上面且向脑干腹侧尾侧端走行,用2枚永久动脉瘤夹(FT940)夹闭。术程顺利,术后安返病房,继续予以呼吸机辅助通气,抗感染、营养神经等治疗。术后1周患者双下肢有轻微收缩。2022年1月6日复查DSA(图2B)未见异常血管影,1月8日脱呼吸机,1月14日拔除气管插管。术后2次复查颈椎MRI(图3)示颈髓内病灶较术前范围进行性缩小,髓周空洞样血管流空影逐渐减少。1月18日转入康复医院行康复治疗。转院前,患者四肢肌力尚未见明显改善。
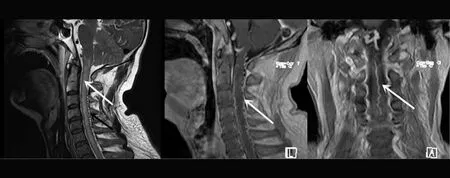
图1 颈椎MRI 延髓、颈髓肿胀,全程见条线状长T1、长T2信号;增强后见局部点状强化;延颈髓表面见迂曲增粗血管影

图2 全脑DSA A:2021年12月24日DSA示右侧岩尖小脑天幕区DAVF,供血动脉主干为脑膜中动脉及脑膜垂体干,引流静脉为岩静脉,向脑干腹侧尾侧端走行,至脊髓静脉;B:2022年1月6日DSA示术后异常血管影消失
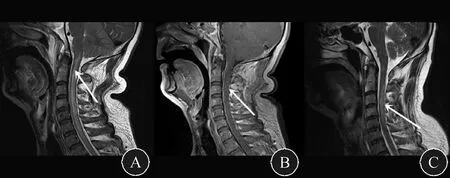
图3 复查颈椎MRI 2021年12月28日(A、B)及2022年1月17日(C)2次颈椎MRI示颈髓内病灶较术前范围进行性缩小,髓周空洞样血管流空影逐渐减少
2 讨论DAVF的病因目前仍有争议,现认为可能外伤、手术、感染、肿瘤、雌激素水平异常、颅内静脉窦血栓等[3]引起静脉引流区域高压,静脉回流受阻,脑灌注下降,慢性脑缺血,激化血管化生、重塑,导致动静脉间交通支的病理性开放扩张,直至形成DAVF,进一步导致神经功能障碍。不除外先天脑血管发育异常可能[4]。本例中患者病前有十余天感冒史,考虑患者体内炎症反应致动静脉异常吻合可能[5]。
目前临床广泛应用的是基于引流静脉的位置及有无皮质静脉引流的Borden分型[6],及在此基础上又考量流入硬脑膜窦血流方向和引流的皮质静脉是否扩张的Cognard分型[7]。本例患者为向脊髓静脉引流,且有引流静脉扩张,属BordenⅢ型、CognardⅤ型。既往相关研究[8-9]表明,此类病例临床表现多为侵袭性,其中97%为出血或进展性神经功能缺损。本例即为骤起四肢瘫,并迅速出现呼吸肌麻痹。
脊髓型DAVF临床需与急性脊髓炎鉴别,因糖皮质激素是急性脊髓炎的一线治疗方案,但糖皮质激素的应用可能会引起水钠潴留、血液-脊髓屏障的毛细血管通透性降低,加重静脉高压,进一步加重DAVF临床症状[10]。因此,该病例早期误诊为急性脊髓炎,予以丙种球蛋白、糖皮质激素治疗后,临床症状仍进一步加重。相较于急性脊髓炎好发于青壮年。Whittam等[11]认为老年男性出现急性脊髓受累症状时,需考虑脊髓型DAVF可能。
目前认为DSA可明确显示瘘口位置,供血动脉来源及静脉引流方式,为指定治疗方案提供依据,是DAVF诊断、分型、随访的金标准[12];CT与MRI等检查可发现继发性改变[13-14]:静脉引流区域血管源性水肿、出血;引流静脉扩张导致的异常血管流空影或扩张血管团;如伴静脉窦逆行引流或合并颅内静脉窦血栓形成,MRV可见直窦、横窦、乙状窦不显影,对诊断有提示意义。本例患者MRI示延髓、颈髓水肿,脊周血管增粗、迂曲,局部血管流空影。
DAVF的治疗原则强调阻断瘘口或靠近瘘口的静脉端,治疗方法分血管内治疗(静脉栓塞、动脉栓塞)、手术治疗、立体定向放射治疗及保守治疗[15]。临床上应结合DAVF引流静脉的部位,静脉引流的方向、流速和流量以及瘘口所处的部位等来确定最有效的治疗方式[16-17]。非手术治疗方案存在瘘口闭合不完全、延迟闭合或异位复发可能,需长期随访。本例患者因临床症状进展迅速,病情危重;供血动脉丰富;引流静脉反向引流,静脉瘤样扩张;累及延髓、颈髓,因此采取手术治疗,直接切断动脉化引流静脉。术后DSA证实,DAVF完全消失,当然该病例仍需进一步跟踪随访,证实远期效果。
综上所述,DAVF因非特异性临床表现,早期诊断困难,尤其是脊髓受累的DAVF,易与急性脊髓炎、脊髓炎性脱髓鞘病、硬脊膜动静脉瘘相混淆,因此当MRI显示脊髓病变合并颈胸段脊髓周围异常增粗的血管流空信号时,应想到脑和脊髓血管病变的可能,早期完善DSA明确诊断,尽早治疗。手术治疗对这一类患者,效果好,风险低。

