不同术式治疗儿童不同位置隐睾的疗效
李 佳,摆俊博,王文光, 木拉提·热夏提,李万富,安恒庆,王玉杰
(新疆医科大学第一附属医院泌尿外科,新疆乌鲁木齐 830054)
隐睾症又称为睾丸下降不全或睾丸未降,是小儿最常见的先天性畸形之一,多为单侧,双侧隐睾的发病率约13%[1]。隐睾的病因分为:解剖因素(胚胎期牵引睾丸降入阴囊的索状引带退变或收缩障碍)、内分泌因素(睾丸对促性腺激素不敏感而失去下降的动力,多为双侧隐睾)、局部因素(机械性梗阻和腹膜粘连阻止睾丸正常下降),根据隐睾的位置,可分为腹腔型、腹股沟管及阴囊入口处隐睾3个类型。1879年ANNANDALE[2]成功施行睾丸固定术后,经腹股沟切口行睾丸固定术成为治疗隐睾的经典方法;但该手术在腹股沟部留下较明显的手术瘢痕,影响患者外观。随着医疗水平的提高,微创手术已成为一种发展趋势。用各种微创手术治疗隐睾,可满足患者的美观要求。腹腔镜下睾丸固定术一直是治疗腹腔型隐睾的金标准,也可对腹股沟型隐睾进行手术,达到美观效果[3-4]。在阴囊可触及的隐睾也可经单一阴囊切口行睾丸固定术,以改善外观。本文回顾性分析2018-2020年间收治的216例隐睾患儿临床资料,总结不同手术入路治疗不同位置隐睾的经验。
1 资料与方法
1.1 一般资料回顾性分析2018年6月-2020年6月在我院小儿泌尿外科收治的216例隐睾患儿的临床资料,年龄10个月~12岁,中位年龄3岁。所有患儿术前均行腹股沟阴囊超声及体格检查证实为患侧阴囊空虚,麻醉状态下再次查体对隐睾进行分类,其中腹腔型63例(29.1%)、腹股沟型79例(36.6%)、阴囊入口处74例(34.4%)。按睾丸位置不同,选择的手术入路也不同,腹腔型隐睾行腹腔镜下高位隐睾下降固定术,腹股沟型隐睾行传统腹股沟切口睾丸下降固定,阴囊入口处隐睾行阴囊横切口下降睾丸。
根据切口位置及大小,将腹腔镜下睾丸下降固定术及阴囊横切口术式归为微创手术组,纳入患者137例;腹股沟切口为传统手术组,纳入患者79例。
1.2 手术方式所有患者均在气管插管全麻下接受手术。
1.2.1阴囊切口手术 麻醉诱导后,患者取仰卧位,腰部略微抬高。术区常规消毒铺巾。在阴囊中部做横切口。逐层切开皮肤和皮下组织。钝性分离外斜筋膜与Scarpa筋膜间隙后采用经切口向上牵拉的小拉钩充分显露外环。经外环剪开腹外斜肌腱膜0.5~1.0 cm,充分显露腹股沟中下段。将睾丸推向外环附近区域,打开鞘状突后,可见睾丸。钝性锐性分离精索与鞘状突之间的组织,直至睾丸能无张力下降至阴囊底部。高位切断鞘状突,缝合腹外斜肌腱膜重建外环口,保证腹股沟管的完整性。睾丸间断缝合于阴囊dartos筋膜,无扭转。切口用5-0可吸收缝线闭合。
1.2.2腹腔镜下高位隐睾下降固定术 麻醉生效后,患者取平卧位,常规消毒铺巾。于脐窝处取约1 cm弧形切口,逐层切开皮肤、皮下组织、腹直肌前鞘。将腹壁提起,置入5 mm Trocar接气腹机,注入CO2气体,压力8 mmHg,见腹部膨隆,未见有皮下气体,气腹建立成功。穿孔放入腹腔镜观察腹腔,未见肠管、大网膜、血管损伤,气腹机维持气腹。在脐下2 cm距离与锁骨中线交界处,分别置入5 mm和3 mmTrocar。辨认腹股沟内环、输精管、精索血管的解剖标志后,探查患侧精索血管,观察精索及输精管,若输精管末端未见睾丸组织,则术毕。若输精管末端查见睾丸及附睾,观察睾丸发育状态、睾丸是否质软、精索长度及粗细程度,分离精索、输精管周围牵拉组织,用腔镜弯钳顺腹股沟管建立隧道,指引到阴囊,用刀在阴囊处切小口,用弯钳逆行进入腹股沟管至内环口进入腹腔,牵拉睾丸至阴囊内,用3-0爱惜康线固定牵引睾丸,并关闭腹股沟管内环口,确认精索及输精管无损伤和牵拉。腹腔内精索分离处止血冲洗腹腔,确认肠管排列正常,放气,拔出Trocar。将睾丸两侧用爱惜康线固定在肉膜上,牵引线单另穿出阴囊底部,用4-0爱惜康线关闭切口,创面彻底止血,依次关闭切口,术毕。
1.2.3传统开放手术(腹股沟切口) 患儿麻醉生效后,取平卧位,臀部垫高,沿患侧腹股沟做2 cm皮肤切口,切口腹壁浅筋膜,暴露腹外斜肌腱膜。剪开腹外斜肌腱膜,直达内环口。在腹外斜肌外侧分离,找到精索,向下游离分离附着于耻骨的鞘状突。切开鞘膜,分离精索与鞘状突,在内环口近端完整游离并结扎鞘状突,牵拉睾丸,睾丸韧带处用两根粗线贯穿。用食指扩大阴囊腔,在阴囊最低处切开皮肤,皮肤及肉膜间游离间隙备放入睾丸用。自阴囊切口牵拉牵引线将睾丸引入阴囊与肉膜间隙内,将睾丸两侧用爱惜康线缝合固定于肉膜上。牵引线单另穿出阴囊底部,用5-0可吸收缝线闭合。
1.3 随访内容随访时间为术后2个月、6个月和1年。术后2个月查性激素水平;术后6个月和1年进行阴囊彩色多普勒超声检查。收集的临床资料包括年龄、术前睾丸位置、睾丸大小、隐睾侧别、手术时长、术后伤口愈合情况、有无阴囊水肿、有无并发睾丸萎缩、睾丸回缩、腹股沟疝或鞘膜积液等;性激素水平包括:睾酮、黄体生成素、卵泡生成素、雌二醇。
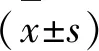
2 结 果
2.1 两组患儿手术相关指标比较微创手术组患者手术均成功,无中转常规手术病例。3种术式中腹腔镜组手术时间最长,可达(44.76±6.70) min,阴囊切口组手术时间最短(26.34±6.12) min,传统手术组手术时长(30.77±6.02) min,3种术式手术时间对比差异有统计学意义(P=0.033)。虽然微创手术组手术时间较长,但总体住院时间短,两组比较差异有统计学意义(P=0.031,表1)。
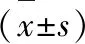
表1 两组患者术前、术中、术后资料比较
2.2 两组患儿术后并发症的发生率比较两组术后均无睾丸萎缩、睾丸回缩的发生;虽然均有并发腹股沟疝及鞘膜积液,但两组发生率比较无统计学意义(P>0.05),其中经阴囊切口并发腹股沟疝及鞘膜积液的分别是3例、5例;两组创面愈合不良发生率比较差异无统计学意义(P>0.05)。虽然两组阴囊血肿发生率比较差异无统计学意义,但微创手术组发生率高于传统手术组(8.7%vs.3.7%);微创手术组阴囊血肿多发生于行阴囊横切口睾丸固定术手术的患者(9例)。见表2。
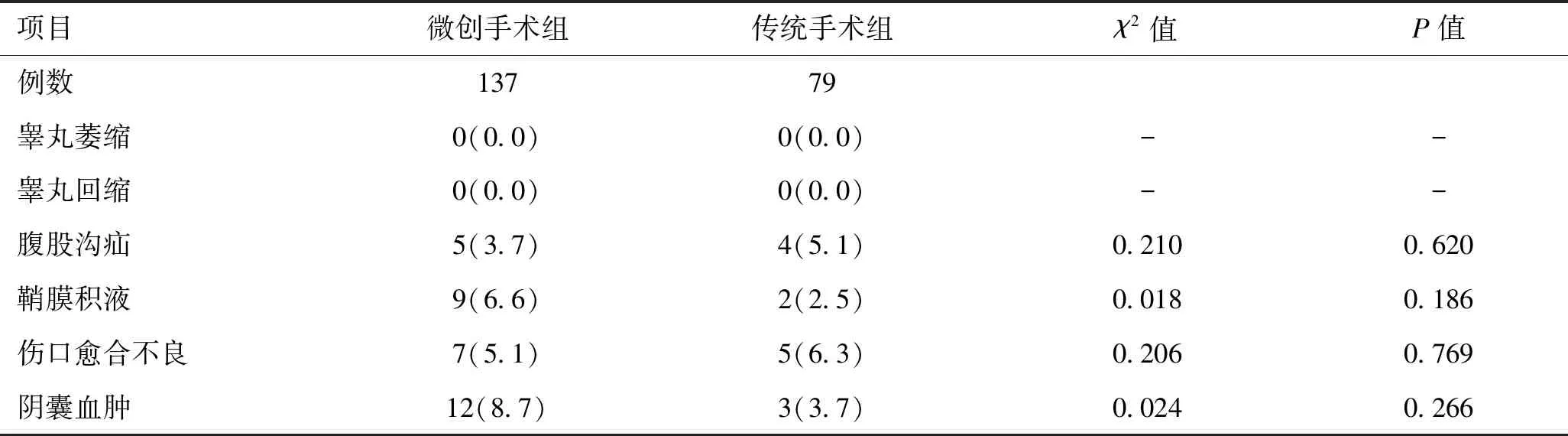
表2 两组患者术后并发症的发生率比较 [例(%)]
2.3 两组患儿术后性激素比较所有患者随访12个月以上,中位随访时间14个月。术后2个月,随访性激素水平,两组睾酮、黄体生成素、卵泡生成素、雌二醇比较差异无统计学差异(P>0.05,表3)。
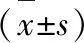
表3 两组患者术后性激素水平比较
3 讨 论
隐睾患儿的患侧阴囊空虚,触诊时阴囊内无睾丸。约80%的睾丸可在体表触及,位于腹股沟区,扪及到的睾丸体积较健侧差,质地偏软,弹性差[5-6]。B超检查是诊断隐睾的首选检查方法,其操作简便、经济、无创伤,可以同时检查有无肾积水、畸形、结石等其他泌尿系统病变。超声检查对于腹股沟管内的隐睾有相当高的诊断率,但对于腹腔型隐睾的诊断率不高。腹腔型隐睾需要进行腹腔镜探查,主要关注腹内是否有睾丸,并检查睾丸质地、形态[7]。
隐睾时睾丸长期留在腹腔内或腹股沟管里,因体内“高温”,可影响生殖功能,引起睾丸扭转[8]。另外,隐睾由于生长环境改变以及发育上的障碍,会使睾丸细胞发生恶变形成恶性肿瘤,隐睾发生恶变的机会大约是正常位置睾丸的30倍[9]。既往认为在患儿出生6~10个月时注射促性腺激素释放激素(adotropin-releasing hormone, GnRH)可促进睾丸下降至阴囊,但自2014年起美国泌尿外科协会(American Urological Association,AUA)不建议对隐睾患者进行激素治疗[10]。而6个月后睾丸自行下降的机会明显减少,因此,隐睾患儿需要在6个月后对医疗干预进行评价[11]。目前可用于治疗隐睾的手术方式有经腹股沟切口睾丸固定术、经阴囊切口睾丸固定术和腹腔镜下睾丸固定术。传统的经腹股沟入路涉及腹外斜肌切开、分离精索血管和输精管、高位切断或结扎鞘状突及阴囊内睾丸固定术。该手术操作显露清晰,技术成熟有效;但该手术会在腹股沟区留下明显的瘢痕。随着对美观要求的不断提高,小儿外科医师不仅需要考虑手术效果,还需要考虑手术的美观。
1、2、3岁幼儿的腹股沟管长度分别为1.4、1.9、2.7 cm,大多数隐睾儿童的腹股沟管比其他儿童短[12]。因此,经阴囊入路可切断或结扎未闭的鞘状突,剥离输精管和血管达腹股沟外环水平,对阴囊入口处隐睾采取该手术方式,可将睾丸无张力地置于阴囊内。该手术操作简单、创伤小、术后疼痛轻,切口位于阴囊皱襞,不影响美观。本研究对阴囊入口处隐睾患儿实施该术式,但阴囊切口低而小,提供的手术视野相对较小。手术难点在于充分松解精索血管,达到鞘状突高位结扎或切断。对于睾丸位置高的患者,手术难度较大。因此,我们选择对低位隐睾患者应用该手术。如精索血管不能充分松解,鞘状突不能结扎或横断,可在阴囊上方0.5~1.0 cm处切开外环,充分松解精索,结扎或横断鞘状突,本研究有3例患者采取该方式。因此,虽然经阴囊切口行睾丸固定术具有手术时间短、美容效果好等优点,但术前应充分了解其适应证。
对于腹腔型隐睾患儿,我们采用腹腔镜下睾丸固定术。该手术不涉及腹股沟切口,因此具有良好的美容效果。此外,腹腔镜探查的术野较大且清晰,可以确定睾丸的位置,还能探查对侧鞘状突。因在直视下进行,故减少了对睾丸血供的损伤,保证了睾丸无张力下降进入阴囊。虽然腹腔镜手术存在并发症的风险,如CO2气腹引起的肠道损伤、膀胱损伤和皮下气肿等,但这些并发症的发生率较低,且术中适当操作可以避免[13]。
高位隐睾(腹股沟型、腹腔型隐睾)很容易伴发鞘状突未闭。由于高位结扎困难,术后并发鞘膜积液或腹股沟疝是医师普遍关注的问题。HANDA等[14]研究认为行腹腔镜睾丸固定术时不结扎内环口也未增加腹股沟疝或鞘膜积液的风险。在本研究中,无论是阴囊切口还是腹腔镜下睾丸下降固定,均有结扎鞘状突,但两组术后都有并发鞘膜积液或腹股沟疝,不过发生率低,且比较差异无统计学意义。
阴囊水肿是一种常见的术后并发症,多发生于接受经阴囊切口固定睾丸的患儿。经阴囊手术对阴囊造成的损伤较大,可能是由于牵拉而增加了术后阴囊水肿的风险。因此,手术中操作应轻柔。术后应注意止血并对阴囊施加压力,以减少阴囊水肿的发生。在围手术期及1年随访时间内,两组均无睾丸萎缩、睾丸回缩,这表明微创手术和传统手术具有良好和相似的临床效果。
睾丸分泌的物质主要是雄激素,它是由多种物质组成,其中睾酮含量最多。睾丸生理功能的调节主要通过下丘脑-垂体-睾丸轴实现。下丘脑分泌促性腺激素释放激素作用于腺垂体,促进其分泌黄体生成素和卵泡刺激素,这两种物质使雄激素保持在一定水平,利于精子的生成。FERLIN等[15]表明隐睾患儿的性激素水平较正常儿童低,如不及时治疗,会影响患儿今后生育功能。HILDORF等[16]研究发现对隐睾患儿行睾丸下降固定术,术后性激素水平较术前有所提高,可接近正常儿童水平。在本研究中,两组间术后性激素水平的对比无统计学意义,说明手术入路在保护睾丸功能方面无明显差异。
本研究中微创手术组住院时间短于传统手术组,差异有统计学意义,考虑原因为微创手术切口小,患儿术后恢复快,家长对于手术接受程度高。相比于传统手术,无论是腹腔镜下睾丸下降固定还是阴囊横切口固定睾丸,切口不超过1 cm,术后患儿家长可自行消毒换药,住院时间缩短,治疗费用降低。目前,医疗发展推行日间手术及治疗。与专科传统住院手术相比,日间手术等待手术时间短、住院总费用少、住院时间短、床位周转效率高,采用微创手术可加速日间手术的推广,能够使医疗资源得到更有效的利用。
该研究不足:单中心回顾性研究、样本量较小,随访时间较短,微创组术后并发腹股沟疝及鞘膜积液未具体细分到手术方式,无法进行对比;另患儿术后性激素随访涉及年龄变化,应进行年龄分组后再对比。以上不足需在今后研究中进一步完善,以更客观地确定这些手术的临床结局。

