微生物检验在尿路感染预防和诊断治疗中的意义
冯红玉
甘肃省定西市临洮县中医院 检验科,甘肃 定西 730500
0 引言
尿路感染在临床上多是由细菌侵犯机体所引起,极少数情况下是由真菌、原虫或病毒引发,多见于女性。按照感染部位又可区分为上尿路感染(肾盂肾炎)及下尿路感染(尿道炎、膀胱炎等),受感染后患者在临床上多表现出尿频、尿急、尿痛或尿道刺痛灼烧等泌尿症状,部分患者可能出现下腹疼痛、血尿等症状。相关报道显示,在我国每年约有10%的女性发生尿道感染,尤其是妊娠后期或绝经后,严重降低了女性的生活质量[1]。此病症如在早期接受治疗,一般恢复较快,通过口服抗生素并增加饮水量,利用尿液冲刷尿道,在很大程度上能促进疾病的恢复[2]。但当前的临床报道显示,由于致病菌的不同,其对特定药物的耐药性也存在较大差异,如未选择正确的抗生素,不仅使得患者的治疗周期拉长,还可能因过度使用抗生素而使病原菌耐药性增强,导致疾病更难以治愈[3]。因此,在尿路感染的治疗中,要清楚了解到病原菌以及疾病进展情况,根据其检测结果为患者的治疗提供更为科学的治疗依据。本次研究通过结合临床实践,试探讨微生物检验在尿路感染治疗中的预防效果和诊断治疗意义,报道如下。
1 资料与方法
1.1 一般资料
选取甘肃省定西市临洮县中医院2020年1月-2021年5月收治的358例尿路感染患者为此次研究对象,应用随机数字表法分为两组,即对照组和研究组,每组各179例。其中对照组患者男112例,女67例;年龄23~67岁,平均(35.33±2.19)岁;病程1~17周,平均(5.5±2.3)周。研究组患者男115例,女64例;年龄22~66岁,平均(34.92±2.08)岁;病程1~18周,平均(5.2±2.5)周。本次研究经医院伦理委员会讨论通过。
1.2 诊断标准
①患者出现寒战、发热、全身不适、排尿困难、输尿管及膀胱区压痛等急性肾盂肾炎等临床症状;②患者尿常规检测中尿蛋白异常增多,呈现脓尿或血尿;③患者尿沉渣涂片染色见细菌;④尿细菌培养见细菌并且菌落计数超102-5/mL,存在明显尿频等症状;⑤尿液沉渣中白细胞计数超28个/μL,酯酶检验为“+”;⑥血常规见白细胞明显升高,中性粒细胞核左移。
1.3 纳入、排除标准
纳入标准:①符合1.2诊断标准者;②无免疫功能障碍或疾病者;③无严重脏器疾病或肿瘤疾病者;④未处于妊娠期者;⑤未处于其他围手术期者;⑥家属知情并签署知情同意书者。
排除标准:①未满18周岁患者;②患其他泌尿功能系统疾病者;③残余尿量超过100mL者;④存在膀胱、输尿管反流者。
1.4 方法
1.4.1 对照组
采用常规的尿路感染治疗方案,确诊后给予患者抗生素(头孢唑啉钠注射液,北京太洋药业股份有限公司,国药准字H20093581,0.5×支、诺氟沙星,吉林万通药业集团郑州万通复升药业股份有限公司,国药准字H41025660,0.1g×24s/盒)进行治疗,指导患者补充钠、钾、钙等食物,以维持电解质平衡,并要求患者多饮水,治疗早期应维持在每日2000mL以上,在患者尿蛋白正常,尿液转阴时停止治疗,同时记录治疗期间的复发情况。
1.4.2 研究组
研究组患者首先进行微生物检验,确定病原菌后再给予相应的抗生素进行治疗。首先取患者中段尿送检并进行细菌鉴定,鉴定仪器选用美国赛默飞公司生产的ARIS 2X微生物鉴定/药敏分析仪进行细菌鉴定及药敏分析,采用定量接种环法计算细菌数量。在微生物检验结束后,根据致病菌的种类及对药物的敏感程度,给予敏感抗生素进行治疗,在患者症状有所减缓后不能减少疗程,药物的使用维持到症状完全消失且尿培转阴后2周,防止复发。同时避免使用肾毒性药物,患者确诊后如发现有原发尿路畸形或功能障碍,应先进行矫正后再给予治疗,消除后续再感染隐患。且在治疗途中,出现尿路感染再发作时,应再次进行微生物检验,随后再给予药物治疗,防止因菌种不同致使细菌受抑制不易生长,出现“假阴性”;在患者症状消失后1个月内,仍需进行随访,指导患者定期进行尿检及细菌培养,检测结果连续数次为阴时,可认为完全治愈,如出现复发统计次数。
1.5 统计学分析
研究数据运用SPSS 20.0软件进行处理,计数资料以[n(%)]表示,组间计数资料对比行χ2检验,计量资料以()表示,组间计量资料行t检验,P<0.05为差异有统计学意义。
1.6 观察指标
以诊断标准为对照金标准,对比两组患者的诊断准确率(确诊例数/组间例数×100%);根据患者的临床症状缓解情况对比两组间的临床有效率,评价标准分别为:显效(患者临床症状在10d内完全消失,感染菌转阴并持续2周以上)、有效(患者临床症状在20d内完全消失,感染菌基本转阴)、无效(患者临床症状无显著缓解,感染菌持续阳性)、复发(治疗结束半年内再次尿路感染)。有效率=(显效+有效)例数/组间例数×100%,本次研究每位患者仅纳入1次复发次数,复发率=(复发例数/组间例数)×100%。观察研究组病原菌种类分布及药敏结果。
2 结果
2.1 两组诊断准确率比较
研究组患者经微生物检验确定病原体后,假阴性人数明显减少,正确诊断170例,诊断准确率为94.97%,相较于进行常规检测的对照组诊断准确率有明显提升,差异有统计学意义(P<0.05),见表1。
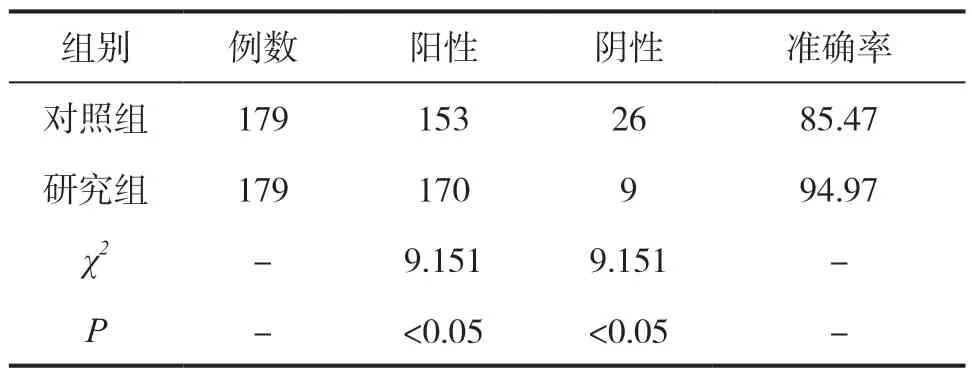
表1 两组诊断准确率比较(n,%)
2.2 两组临床疗效比较
研究组患者采用微生物检验辅助治疗后,有43例患者在10d内临床症状完全消失,130例患者在20d内症状完全消失,未见复发患者,临床有效率高达96.64%,较对照组的86.59%临床总有效率有显著提升,差异有统计学意义(P<0.05),见表2。
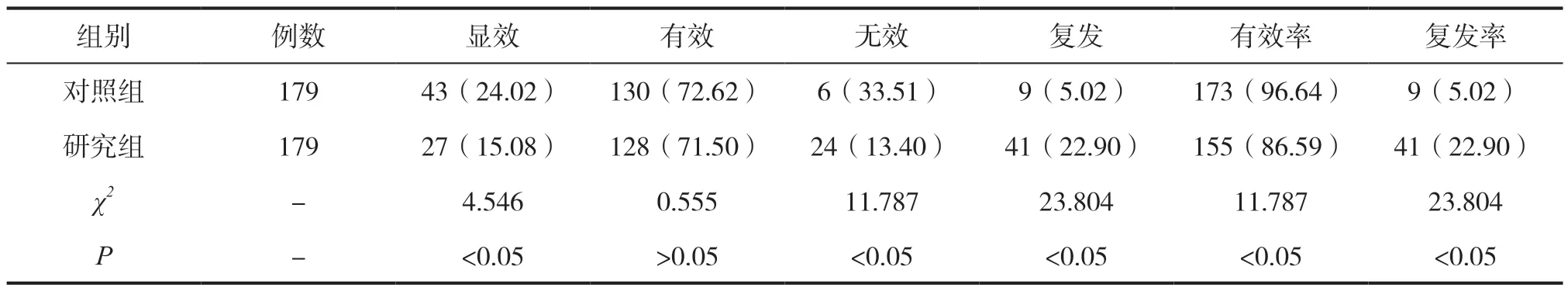
表2 两组患者临床疗效比较[n(%)]
2.3 病原菌种类分布
179名尿路感染患者进行微生物检验后发现,大肠埃希菌(110/179,61.45%),其次为奇异变形杆菌(25/179,13.96%)、普通变形杆菌(26/179,14.52%)以及阴沟肠杆菌(18/179,10.05%)为尿路感染的主要致病菌,具体分布如图1。
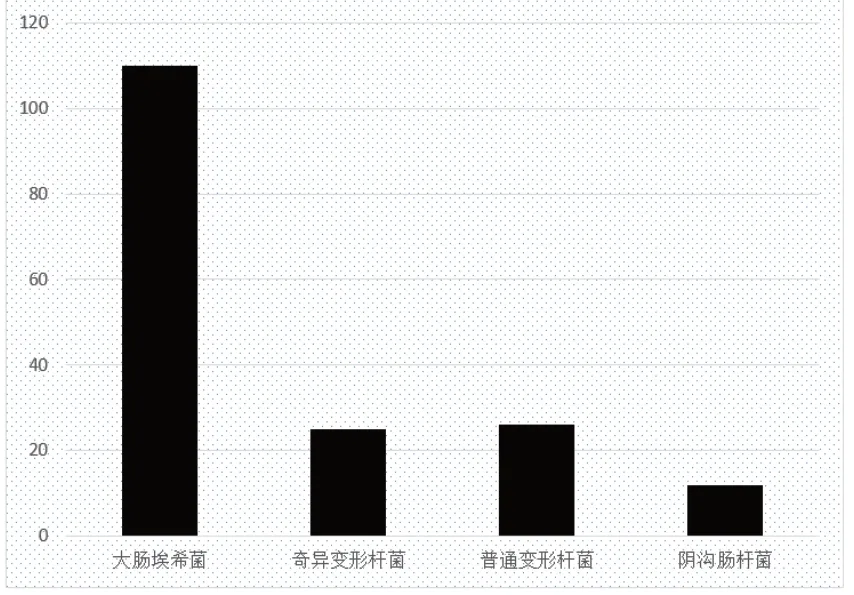
图1 病原菌种类分布
2.4 药敏结果
根据2.3结果对主要致病菌大肠埃希菌进行药敏分析后,其对亚胺培南、阿米卡星、哌拉西林/他唑巴坦的敏感性较高,分别达到100.00%、95.00%、84.32%,对头孢唑啉及诺氟沙星的敏感性较低,见表3。

表3 大肠埃希菌药敏分析
3 讨论
临床上的尿路感染较为常见,以原发多见,少数患者可能由医疗器械携带病原菌植入操作而感染。根据相关统计显示,尿路感染的主要病原菌为革兰阴性菌,随着当前生活方式的改变,感染人数也在不断增加,不但带给患者生理上的不适,而且使得患者的生活质量严重下降。尿路感染按照感染部位可区分为上尿路感染与下尿路感染,而上尿路感染通常为急性,临床对于该疾病的治疗主要贯彻“早发现,早治疗”的理念,针对疾病症状或病原体开展治疗,在明确患者病情后,给予常见的抗生素治疗,通常能较为迅速地减缓患者症状[4]。该疾病虽然治愈率较高,但仍具有不低的复发率,因此在未确定细菌药敏的情况下,长期应用同一抗生素不仅不能发挥药物的最佳功效,还可能使得病原菌的耐药性增加,致使患者的治疗周期延长,降低整体治疗效果[5]。微生物检验是临床上判断疾病程度的重要指标,如患者在疾病治疗过程中出现感染,利用检验仪器对组织标本进行分型定义,根据病原菌类型进行相应的诊断与用药治疗,能极大帮助医师对患者病情进行评估,具有重要的临床意义[6]。微生物检验能准确地将病原菌进行有效分类,根据患者病菌的不同选择准确的药物,减少细菌分类错误的发生,使临床用药的准确性得到提高。并且在临床中,最常见的阻碍在于尿路感染病原菌普遍具有耐药基因,尤其是免疫力低下的患者极易产生耐药性,不易治疗的同时还有较高的复发风险,而微生物检验则可在患者受感染初期便建立完整的细菌演变模型,根据其性质特征选用药效更好的药物控制感染[7]。在本次研究中,研究组患者在常规治疗基础上采用微生物检验,通过分析病原菌种类分布发现,大肠埃希菌是该组患者的主要致病菌,在确定病原菌种类后选用更为合适的抗生素,如敏感抗生素亚胺培南,该组的治疗有效率得到明显提升,复发病例较采用常规治疗方案的对照组明显减少,对于反复发作的患者,定期进行微生物检测能帮助其建立长期的病原菌观察方案,根据病原菌种类选择药物,虽然不能短时间完全杀灭细菌,但可以抑制细菌生长,稳定尿液中病原菌数量在低水平致使疾病难以复发。此外有研究表示[8],地理差异亦是影响抗菌药物选择的重要因素,如在2010年-2013年的一项调查中发现,亚太地区的抗生素耐药性已处于较高水平,由于革兰阴性菌的高耐药性导致患者的尿路感染变得愈发难以治愈,以往用于治疗尿路感染的经验性药物如氟喹诺酮类药物已不再广泛适用。因此,在感染性疾病的治疗过程中,需要持续检测病原菌的演变趋势。一项关于肠道革兰阴性菌敏感性的测试报道[9-11]显示,大肠埃希菌对哌拉西林及四环素等常见抗生素的耐药性已超过45%,同时该病菌还具有多重耐药性,可对3种以上的药物产生耐药性,此结论与本文结果相符,本次研究对179例尿路感染患者进行微生物检测,有110例患者因大肠埃希菌引发病症,通过尿培养及药敏试验结果来看,该地区大肠埃希菌对头孢唑啉、诺氟沙星等抗生素已具有较高的耐药性,对照组患者的有效率及复发率也印证了此说法。对照研究组药敏结果发现,亚胺培南、阿米卡星、哌拉西林/他唑巴坦仍具有较高的敏感性,可为后续经验性治疗提供理论依据。但本次研究由于纳入研究病例较少,同时由于地区局限性,可能存在一定误差,样本量进一步扩大时研究结果精度可能更高。
综上所述,微生物检测在尿路感染治疗中具有较高的实用价值,能帮助医师更快进行诊断,并根据病原菌种类选择敏感度更高的抗生素,有效杀灭病原菌,使得患者能彻底治愈疾病,避免复发的风险,减少患者的治疗周期,具有较高的临床价值,值得推广使用。

