早产儿与足月儿发生新生儿败血症的特点比较
黄伟棠++++++陈广明++++++王杰三++++++冯明华
[摘要]目的 探讨不同类型新生儿败血症的临床特点。方法 收集2013年7月~2015年6月于中山市博爱医院新生儿科住院的131例新生儿的住院资料,根据资料进行分组,比较不同类型新生儿败血症的临床情况。结果 早产儿的黄疸及腹胀发生率显著高于足月儿,差异有统计学意义(P<0.05)。两组的其他情况如实验室检查、细菌分布比较,差异无统计学意义(P>0.05)。结论 孕妇围生期及产时做好护理以避免并发症,早期识别新生儿黄疸、腹胀等临床表现,及时做血培养以早期诊断,早期合理抗生素治疗有助于提高新生儿败血症的生存率。
[关键词]新生儿败血症;黄疸;腹胀;病原菌;孕妇围生期
[中图分类号] R722.13+1 [文献标识码] A [文章编号] 1674-4721(2016)10(c)-0082-03
[Abstract]Objective To explore the clinical characteristics of different types of neonatal sepsis.Methods The hospitalization data of 131 cases of newborns were collected from July 2013 to June 2015 in the Neonatal Department of Bo-Ai Hospital of Zhongshan City,all patients were grouped according to the data,and the clinical situation of different types of neonatal sepsis were compared.Results The incidence rate of jaundice and abdominal distension in preterm infants was higher than that in full-term infants,with significant difference (P<0.05).There was no significant difference in other conditions such as laboratory tests, bacterial distribution in the two groups (P>0.05).Conclusion Good care during pregnant women and perinatal to avoid complications,early identification of neonatal jaundice,abdominal distension and other clinical manifestations,blood culture done in time to early diagnosis and appropriate antibiotic treatment are helpful to improve the survival rate of neonatal survival.
[Key words]Neonatal Septicemia;Jaundice;Abdominal distention;Pathogenic bacteria;Perinatal period of pregnant women
新生儿败血症(neonatal sepsis/septicemia)是指致病菌进入新生儿血液循环内并生长繁殖而造成全身各系统的中毒表现[1]。致病菌通常为定植于母亲产道的细菌,临床分离到的最常见的细菌分别为B族链球菌、大肠埃希菌及凝固酶阴性的金黄色葡萄球菌等[2]。2006年,WHO新生儿及围生儿死亡率报告指出,在750万新生儿中,预计50%的婴儿在出生4周内死亡,而其中98%的婴儿来自发展中国家。与此同时,马拉西亚每出生的1000个新生儿中,有3~4个会发生死亡[3]。2012年,WHO儿童死亡率水平及趋势报告显示,在新生儿死亡率最高的5个国家中,中国居于第三位[4]。在导致新生儿死亡的原因调查中,埃塞俄比亚的Kersa调查报告显示,新生儿败血症在新生儿死亡原因中占31.2%[5]。2006年,Ganatra等[6]等通过分析2000年的400万新生儿死亡病例的致死原因也发现,新生儿败血症占死亡人数的35%,因此,在我国新生儿死亡率仍较高的情况下,对于新生儿败血症的及时诊断及治疗具有重要意义。本研究选取中山市博爱医院新生儿科收治的新生儿作为研究对象,探讨不同危险因素对于新生儿败血症的意义,为防治感染、提高新生儿存活率提供参考。
1资料与方法
1.1一般资料
收集2013年7月~2015年6月于中山市博爱医院新生儿科住院的131例新生儿的住院资料,根据2003年中华医学会儿科学分会新生儿学组制订的《新生儿败血症诊疗方案》[1]中的诊断标准对新生儿资料进行筛选,疑诊及确诊为新生儿败血症的入选病例有118例,其中男76例,女42例;胎龄为(37周±5 d);出生时间均≤28 d。住院资料也包括母亲的孕期疾病及产时状况,如胎膜早破、羊水污染、尿路感染、绒毛膜羊膜炎、产程延长等。新生儿的情况包括胎龄、出生后时间、出生时情况、起病时间、临床表现、实验室检查[包括降钙素原(PCT)、C反应蛋白(CRP)]、细菌培养及其药敏结果、治疗方案等。上述方案均获得本院医学伦理委员会批准,且获得患者的知情同意。
1.2研究方法
根据收集到的资料将新生儿分为足月儿组(胎龄≥37周)及早产儿组(胎龄<37周)[8],同时整理分析收集到的资料,评估新生儿母亲的围生期及产时情况,分析新生儿的临床表现如黄疸、肺炎、发热、呼吸暂停、腹胀等情况。将实验室检查结果、细菌培养及药敏实验结果等综合分析。
1.3统计学处理
采用SPSS 20.0统计学软件对数据进行分析,计量资料以x±s表示,采用t检验,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2结果
2.1一般情况分析
将收集到的临床资料进行分析,其中早产儿65例,足月儿53例,两组的性别构成比较,差异无统计学意义(P>0.05)。
2.2总体新生儿的临床特点
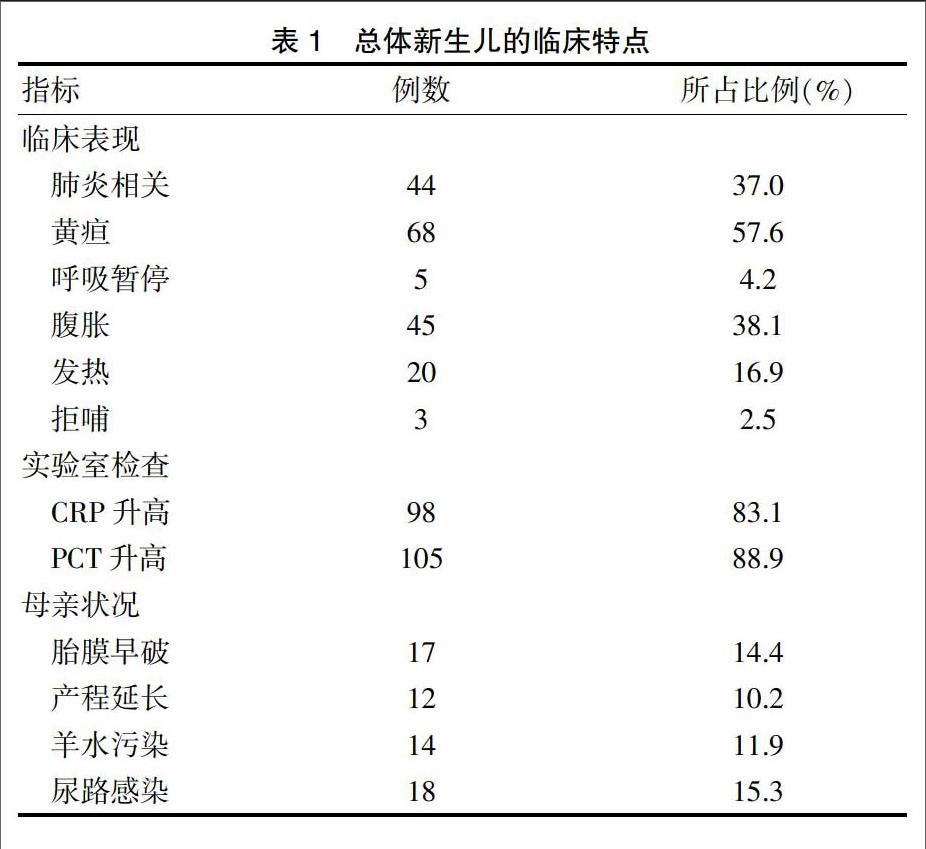
在新生儿败血症的临床表现中,黄疸最为常见,占发病总人数的57.6%;其次为肺炎相关症状[10],如气促、发绀、咳嗽、呛奶及肺部啰音等。此外,腹胀、发热等也是常见的临床表现,呼吸暂停等症状也会偶发。实验室检查项目显示,CPR及PCT在大部分患儿中均有升高。分析母亲的数据可发现,胎膜早破及尿路感染的发生率分别为14.4%及15.3%(表1)。
2.3败血症的致病菌分布
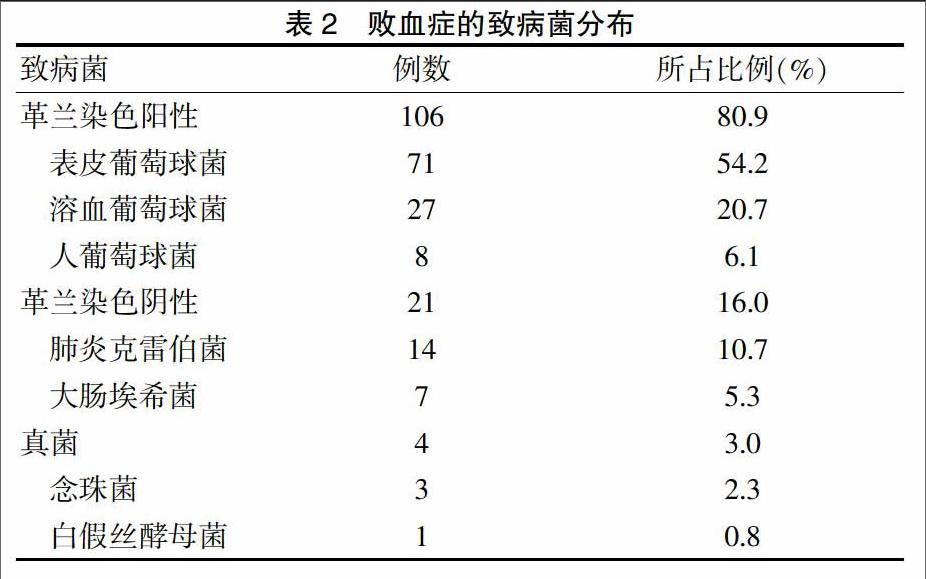
在患儿血中分离出的病原菌中,革兰阳性菌比例为80.9%,其中表皮葡萄球菌比例为67.0%;革兰阴性菌比例为16.0%,其中肺炎克雷伯菌比例为66.7%;真菌检出4株,其中念珠菌3株,白假丝酵母菌1株(表2)。
2.4早产儿及足月儿临床情况的比较
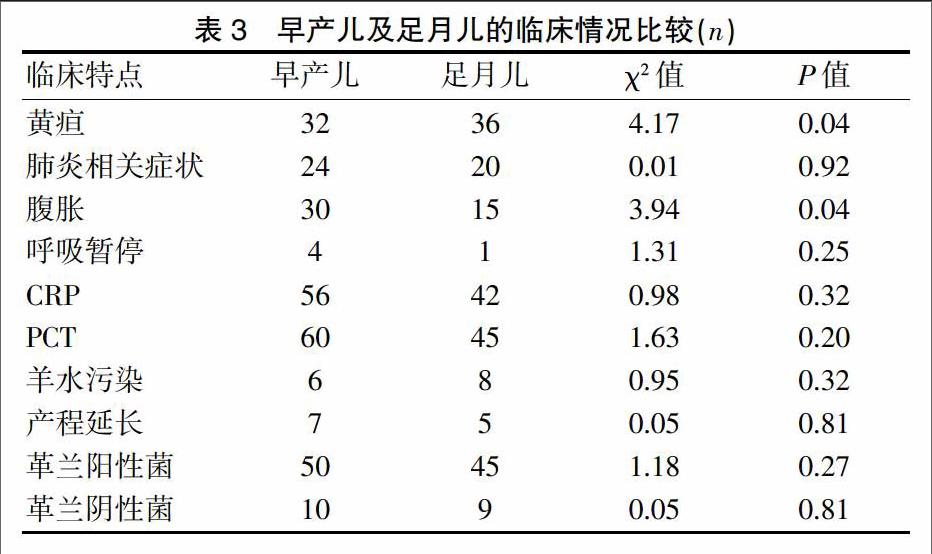
两组的临床表现如黄疸、腹胀发生率比较,差异有统计学意义(P<0.05)。两组的实验室检查指标如PCT、CRP,革兰阳性菌、革兰阴性菌检出率比较,差异无统计学意义(P>0.05)(表3)。
3 讨论
出生后28 d内的婴儿称为新生儿,由于新生儿的各个屏障结构如皮肤屏障、黏附屏障,免疫系统如细胞免疫、体液免疫发育不完善,极易因自身结构发育不完善(如先天性畸形等,或感染、呼吸功能不全等)而发生死亡[11]。在国内新生儿死亡率居高不下的情况下,关注新生儿致死原因,探寻相应的解决办法十分重要。在国内及国外的报道中,新生儿败血症占新生儿致死原因的第一位,因此寻找新生儿败血症的危险因素,及时诊断及治疗成为临床医师提高新生儿存活率的关键[12]。
本研究的数据显示,新生儿败血症的主要症状为黄疸以及肺炎相关症状如气促、发绀,腹胀,发热等。新生儿黄疸分病理性及生理性黄疸,出生后2~3 d后会出现黄疸,而新生儿法身败血症时也会出现黄疸,因此新生儿黄疸发生率较高。新生儿黄疸主要是由于患儿在发病时,肝脏胆红素代谢障碍,肝脏细胞摄取与处理胆红素的功能受损,导致机体非结合胆红素升高从而出现黄疸[13]。数据显示,早产的败血症患儿的黄疸发生率均较高,因此患儿出生后应密切观察其情况,根据出现的临床表现如黄疸、肺炎等做出早期诊断,早期进行血培养等帮助诊断,可提高患儿生存率。
比较不同组别的实验室检查可以发现,CRP及PCT升高对于新生儿败血症的早期诊断具有重要意义,而足月儿或是早产儿的实验室指标比较,差异无统计学意义,且有高达80%以上的患儿两项指标均会升高。PCT是血清降钙素的前肽物质[14-16],在正常机体中由甲状腺C细胞分泌,正常人体中其含量非常低,而在败血症等感染性疾病中,多种组织和细胞均开始应激性地分泌PCT,导致其血清浓度升高,因此PCT也是感染发生的一项敏感指标。CRP作为一种急性时相反应蛋白之一[17-19],在感染发生后6~8 h开始升高,24~48 h达到高峰,且其升高的幅度与感染的严重程度呈正相关,因此,作为患儿感染的一种报警指标,CRP应作为早期检查项目,早期抽血化验,检查患儿的相关感染指标。
通过对母亲相关情况的观察发现,胎膜早破及羊水感染是发生新生儿败血症的重要危险因素,应密切关注孕妇围生期的感染预防、疾病治疗,这对于提高孕妇存活率、新生儿存活率均有重要意义。本研究发现,新生儿败血症的细菌分布以革兰阳性菌居多,其中常见的为表皮葡萄球菌、溶血性葡萄球菌及肠球菌;革兰阴性菌其次,常见的为肺炎克雷伯菌及大肠埃希菌,这与既往的研究结果相似[12],因此在患儿败血症的治疗中,早期使用广谱抗生素,根据细菌及药敏结果及时调整,对于患儿的存活具有重要意义。根据2003年中华医学会儿科分会提出的《新生儿败血症诊疗方案》[1],新生儿败血症的治疗原则是收集标本后早期开始使用抗生素以控制病情,根据经验选择可用的抗生素,待药敏结果出来后根据测试结果选择敏感、有效的抗生素,除抗感染治疗外,维持患儿生命体征,维持水电解质平衡,加强营养,增强免疫力也是治疗中不可或缺的步骤。在治疗中根据病原菌检测结果合理使用抗生素,能够有效治疗患儿病情,同时也为临床治疗提供参考。
综上所述,新生儿败血症在不同新生儿中的多数临床表现、实验室检查、细菌检出中差异不明显。对于新生儿败血症的诊断,要综合临床表现、血培养结果进行综合评定。新生儿败血症的致病菌多为革兰阳性菌,因此早期使用广谱抗生素具有重要意义。针对导致新生儿败血症的危险因素,在对孕妇进行管理时就加强预防措施,在产时避免医疗行为带来的可能感染,采取综合措施能够提高孕妇、新生儿的存活率。
[参考文献]
[1]中华医学会儿科学分会新生儿学组.新生儿败血症诊疗方案[J].中华儿科杂志,2003,41(12):897-899.
[2]Manana MM,Ibrahim NA,Aziz NA,et al.Empirical use of antibiotic therapy in the prevention of early onset sepsis in neonates:a pilot study[J].Arch Med Sci,2016,12(3):603-613.
[3]Beck S,Wojdyla D,Say L,et al.The worldwide incidence of preterm birth:a systematic review of maternal mortality and morbidity[J].Bull World Health Organ,2010,88(1):31-38.
[4]UNICEF,WHO,Worldbank,et al.Levels and trends in child mortality report 2015[R].2015.
[5]Lawn JE,Johnson HL,Cousens S,et al.Global,regional,and national causes of child mortality:an updated systematic analysis for 2010 with time trends since 2000[J].Lancet,2012,379(9832):2151-2561.
[6]Ganatra HA,Stoll BJ,Zaidi AK.International perspective on early-onset neonatal sepsis[J].Clin Perinatol,2010,37(2):501-523.
[7]查丽,武荣,朱红利,等.101例新生儿败血症的病原学和临床特点分析[J].医学综述,2014,20(18):3405-3407.
[8]韩晋丽,张小莉,王艳芬,等.早产儿及足月儿新生儿败血症临床特征比较分析[J].中国妇幼保健,2016,31(6):1199-1201.
[9]陈昌辉,叶长宁,李茂军,等.新生儿感染性肺炎的临床和免疫功能研究[J].中华儿科杂志,2003,41(12):884-888.
[10]王凌越.新生儿败血症临床特点及危险因素[D].石家庄:河北医科大学,2011.
[11]唐晓娟,冯星.1606例新生儿败血症病原菌分布及其耐药性分析[J].临床儿科杂志,2014,32(3):210-213.
[12]Dey AC,Hossain MI,Afroze S,et al.A survey on current practice of management of early onset neonatal sepsis[J].Mymensingh Med J,2016,25(2):243-247.
[13]刘岚,蔡绍皙.新生儿病理性黄疸及治疗方法研究进展[J].国际儿科学杂志,2006,33(6),429-431.
[14]刘佩娟.综述C反应蛋白与降钙素原在感染性疾病中的应用[J].内蒙古中医药,2015,34(3),68-69.
[15]郭利美,秦微,谭稻香,等.降钙素原和超敏C反应蛋白在新生儿败血症早期诊断中的意义[J].中国医药科学,2016,6(1):211-213.
[16]黄晓华,吴绮,陈健.降钙素原检测在新生儿败血症中的临床意义[J].中国医药科学,2014,4(5):189-191.
[17]邱渊,姚曼红,朱艮苗.降钙素原在临床感染中的应用价值[J].国际检验医学杂志,2014,35(13),1760-1761.
[18]焦建成,余加林. 243 例新生儿败血症病原学及耐药性分析[J].儿科药学杂志,2010,16(5),28-30.
[19]林楚鹏,林琳,陈佩莹.前降钙素与CRP测定在新生儿败血症诊疗中的价值[J].中外医学研究,2014,12(22):48-49.

