经皮内固定与开放式内固定对多椎体胸腰椎骨折患者的疗效比较
张忠平
胸腰段脊椎骨折是骨科临床上常见的脊柱骨折部位,该骨折部位在临床上通常指的是脊椎T11~L2段的位置,由于该部位在胸椎后凸和腰椎前凸的交界位置,承受压力大,一旦发生超负荷的旋转压力,极易造成此处胸椎骨折[1-2]。多椎体胸腰椎骨折一般由意外坠落、外力重击等所致,具有较高的致残率,如果得不到及时有效的治疗,会对患者生活造成严重的影响[3-5]。目前微创技术在外科手术中得到广泛应用,经皮内固定术具有手术创伤和疼痛感较小、术后易于康复训练等优势[6-7]。本研究对多椎体胸腰椎骨折患者使用经皮内固定术进行治疗,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年3月-2021年3月在如皋市中医院治疗的85例多椎体胸腰椎骨折患者作为研究对象。(1)纳入标准:①椎体骨折数量≥2个;②符合文献[8]《临床诊疗指南·骨科分册》诊断标准;③符合手术标准。(2)排除标准:①既往实施其他腰椎手术;②合并恶性肿瘤;③严重精神或交流功能障碍、依从性极差。采用随机数字表法分为研究组(n=43)与对照组(n=42)。对照组,男20例,女22例;年龄26~63岁,平均(53.32±2.58)岁;A1+A3型35例,A2+A3型 4例,A1+C1型3例。研究组,男21例,女22例;年龄27~65岁,平均(54.13±2.67)岁;A1+A3型34例,A2+A3型6例,A1+C1型3例。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究已经医院伦理委员会批准,患者及家属均知情同意并签署知情同意书。
1.2 方法
对照组给予开放式内固定治疗。患者取俯卧位、行全身麻醉,对于连续性骨折患者选择邻近骨折椎体两端的正常椎体进行置钉,非连续性骨折患者根据骨折椎体间隔情况确定置钉位置。而后取后正中切口切开皮肤,使置钉椎体的横突基底部以及双侧关节突显露,选择合适进钉点及方向将椎弓根钉及预弯连接棒置入,将预弯连接棒撑开复位,确保骨折复位良好后锁紧螺帽,留置引流管,缝合切口。术后给予患者抗生素治疗1~2 d,并指导患者进行腰背肌功能锻炼。
研究组给予经皮内固定治疗。置钉位置与体位选择与对照组一致。消毒铺巾,根据术前皮肤标记线作纵形小切口,肌层钝性分离使关节突显露。而后在“G”臂正位透视下,将穿刺针穿至小关节突及横突交点处,与上终板平行方向将穿刺针穿入椎体内,使针尖到达椎弓根内缘,待针尖超过穿刺椎体后缘拔出穿刺针内芯后插入导丝,然后置入规格适宜的空心椎弓根钉,将钛棒按生理曲度预弯置入,撑开复位,确保骨折复位良好后锁紧螺帽,缝合切口。术后抗生素治疗及功能锻炼同对照组一致。
1.3 观察指标及评价标准
(1)置钉准确度:术后7 d对两组进行影像检查,对比置钉准确度,以Gertzbein-Robbins量表为评价标准,按准确程度分为A~E 5个级别,其中A级为置钉准确无侵犯,B级为突出小于2 mm,C级为突出 2~4 mm,D 级为突出 5~6 mm,E 级为突出6 mm以上,准确=A级+B级。(2)手术相关指标:比较两组手术时间、住院时间、术中出血量。(3)炎症因子:术前、术后12 h使用全自动生化分析仪检测两组C反应蛋白(CRP)、白介素-6(IL-6)水平。(4)肌酸激酶活性(CK):术前及术后1、2 d对两组肌酸激酶活性进行对比。(5)治疗满意度:依据《我院患者治疗效果调查表》对两组进行调研,总评分为100分,≥95分表示非常满意,70~94分表示基本满意,<70分表示不满意,总满意度=非常满意+基本满意。
1.4 统计学处理
采用SPSS 25.0软件对所得数据进行统计分析,符合正态分布的计量资料用(±s)表示,组间比较采用独立样本t检验;计数资料以率(%)表示,比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组置钉准确度对比
研究组置钉准确度略高于对照组,但差异无统计学意义(P>0.05),见表1。

表1 两组置钉准确度对比
2.2 两组手术相关指标对比
研究组住院时间、术中出血量均优于对照组(P<0.05);两组手术时间比较,差异无统计学意义(P>0.05),见表 2。
表2 两组手术相关指标情况对比(±s)

表2 两组手术相关指标情况对比(±s)
组别 住院时间(d)手术时间(min)术中出血量(ml)研究组(n=43) 6.49±2.10 90.45±8.97 98.38±20.38对照组(n=42) 8.87±3.04 87.28±9.32 359.24±30.28 t值 4.208 1.597 46.695 P值 0.000 0.113 0.000
2.3 两组炎症因子水平对比
两组术前炎症因子水平比较,差异无统计学意义(P>0.05),研究组术后 12 h CRP、IL-6 水平均低于对照组(P<0.05),见表3。
表3 两组炎症因子水平对比(±s)

表3 两组炎症因子水平对比(±s)
组别 CRP(mg/L)IL-6(pg/ml)术前 术后12 h 术前 术后12 h研究组(n=43) 9.62±1.83 15.89±0.78 10.57±1.52 16.05±1.05对照组(n=42) 9.59±1.80 25.90±0.95 10.55±1.50 26.40±1.65 t值 0.351 53.148 0.283 34.789 P值 0.806 0.000 0.917 0.000
2.4 两组肌酸激酶活性对比
两组术前肌酸激酶活性比较,差异无统计学意义(P>0.05);研究组术后1、2 d肌酸激酶活性均低于对照组(P<0.05),见表4。
表4 两组肌酸激酶活性对比[IU/L,(±s)]
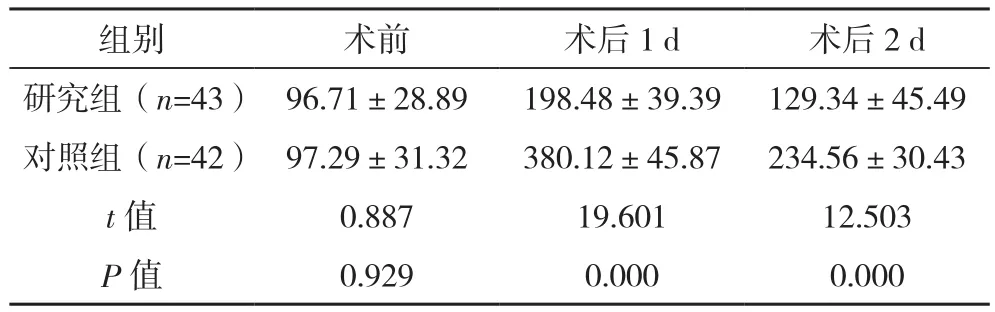
表4 两组肌酸激酶活性对比[IU/L,(±s)]
组别 术前 术后1 d 术后2 d研究组(n=43) 96.71±28.89 198.48±39.39 129.34±45.49对照组(n=42) 97.29±31.32 380.12±45.87 234.56±30.43 t值 0.887 19.601 12.503 P值 0.929 0.000 0.000
2.5 两组治疗满意度对比
研究组治疗满意度为97.7%(42/43),高于对照组的85.7%(36/42),两组比较差异有统计学意义(χ2=4.022,P<0.05)。
3 讨论
胸腰椎骨折,通常是患者受到外力对胸腰椎骨质产生的创伤和破坏,胸腰段脊椎由于处在胸椎后凸和腰椎前凸的交界处的特殊位置,该位置所承受的应力比较集中,一旦受到超负荷外力,极易造成损伤,因此该段胸椎是骨折发生率较高的部位[9],临床上发病率较高。有资料显示,在全身所有的骨折类型统计中,胸腰椎骨折占比6%,且在20岁以上人群中的发生率有23.6%,在骨科临床上的所有脊柱骨折类型中是最常见的一种[10]。胸腰椎骨折,可发生在各个年龄段,在中青年患者中,由于撞击、交通事故、高空坠落等因素较多,而在老年患者中,由于老年群体普遍存在骨质疏松等情况,在跌到或碰撞中均易发生胸腰椎骨折。在发生胸腰椎骨折后,患者会出现局部剧烈的疼痛,伴有损伤部位的压痛。脊柱骨折会引起严重的脊髓损伤,病死率在4.4%~16.7%。临床上胸腰椎骨折常采用手术治疗来重建脊柱的稳定性,恢复脊椎的形态、矫正角度畸形、解除损伤造成神经压迫,为脊神经的恢复正常创造有利的条件。随着社会发展,医疗技术水平不断进步,微创技术和医学影像学技术的提升,推动了胸腰椎骨折手术治疗水平的进步,将生物力学充分应用于复位器械中,具有良好的固定作用,经皮内固定通过稳定脊柱、减轻椎管压力、缓解神经压迫从而得到较理想的治疗效果[11-12]。
本研结果显示:研究组置钉准确度、手术时间方面与对照组相当,而在肌酸激酶活性、炎症因子水平、住院时间、术中出血量及治疗满意度方面均优于对照组(P<0.05)。表明经皮内固定术对多椎体胸腰椎骨折患者的治疗效果显著,且手术创伤小,肌酸激酶活性和炎症因子水平低,利于术后恢复,缩短住院时间。究其原因,经皮内固定术在具有清晰透视视野的辅助下,应用创口较小的手术器械通过导位针定位进行手术操作,经皮内固定术无须反复牵拉患处肌肉组织,可避免损伤局部毛细血管,同时还能减少对脊神经后支的损害,因此对患者神经、组织缺血程度较低;由于在手术时切口更小,在各个置钉处做较小切口,每个切口约2 cm,可降低患者痛苦,避免因切口过大造成严重手术创伤及并发症的发生,减少术后腰背痛发生情况。而传统的开放性手术虽然同样能达到手术目的,但手术过程中会大面积剥离或牵拉脊椎周边的肌肉组织,不利于脊椎的稳定性,而且开放性手术创伤较大,容易导致手术缺血;骨骼肌细胞中含有的肌酸激酶活性在受到损伤时含量也明显提高,肌酸激酶能反映出手术过程中肌肉损伤程度;手术创伤增大还会增加感染率及机体应激反应的发生,影响患者预后。相比之下,经皮内固定术在手术创伤和术后恢复方面具有明显优势,其操作过程更加精密和便捷、创口面积小、恢复快,避免了术中出血、软组织受损、脊神经后支和椎旁肌受损等弊端的发生,促进患者康复。另外,使用经皮内固定术,可有效避免或减少患者佩戴支具和卧床带来的负面影响,可以尽早开展术后肢体功能锻炼,有益于尽快康复。
综上所述,采用经皮内固定治疗多椎体胸腰椎骨折患者有良好的临床效果,可以减少术中出血量和住院时间,抑制炎症因子的产生,降低肌酸激酶活性,提升患者的治疗满意度。

