右美托咪啶联合喉上神经阻滞对改良腭咽成形术患者疼痛评分、生活质量及安全性的影响
唐晓怡,赵倩
(长沙市第四医院 麻醉科, 湖南 长沙 410006)
近年来,阻塞型睡眠呼吸暂停低通气综合征(obstructive sleep apnea-hypopnea syndrome,OSAHS)的患病人数逐渐增多,上气道阻塞是引起阻塞性睡眠呼吸暂停低通气综合征的主要因素,舌根部、咽部、鼻咽部、鼻部的发生率较高,患者可能同时出现多个平面的阻塞[1-2]。临床对于OSAHS的治疗,除了帮助患者减轻白天嗜睡程度、消除打鼾,同时要注重并发症的控制[3]。悬雍垂腭咽成形术在临床应用较早,该术式能够成功切除多余组织[4],不过术后并发症的发生风险较高,有学者对这一术式进行改进,不仅使软腭成形范围扩大,术后悬雍垂可以慢慢恢复到正常状态[5]。改良后的腭咽成形术使鼻咽腔、咽腔得以扩大,手术疗效明显提升,目前该改良术式在临床得到广泛应用[6]。右美托咪啶属于α肾上腺素受体激动剂,具有缓解术后患者疼痛和焦虑的作用[7]。研究表明右美托咪啶能够有效稳定多种手术患者的疼痛程度,提高术后镇痛效果[8]。喉上神经在舌骨大角水平分为内外支、内支为感觉支、穿甲舌膜入喉腔和喉上神经内支阻滞,可达到舌根、会厌及声门裂以上喉黏膜的麻醉效果[9]。因此,在临床中,部分手术也会应用到喉上神经阻滞进行麻醉,但在OSAHS患者行改良手术中喉上神经阻滞的麻醉效果还未知[10]。因此,本研究对垂腭咽成形术患者疼痛评分、镇静效果、舒适度、生活质量评分及继发效应等进行实验探究。
1 对象与方法
1.1 对象与分组
选取2019年1月~12月行改良腭咽成形术患者68例作为研究对象,采用随机数字表法,将患者均分为右美托咪啶组(D组)和喉上神经阻滞联合右美托嘧啶组(SD组),D组患者术中采用右美托咪啶麻醉,SD组患者术中在D组麻醉基础上加用喉上神经阻滞麻醉。纳入标准:(1)资料齐全、能够配合治此次研究;(2)患者需接受改良腭咽成形术;(3)麻醉分级Ⅰ~Ⅱ级,(4)患者知晓并同意参与研究。排除标准:(1)临床资料不全者;(2)不能明确表达自己感受者;(3)有糖尿病或精神病病史者;(4)患有其他基础疾病及重要器官严重病变者。收集两组患者性别、麻醉分级、年龄、体质量指数(BMI)等一般资料,研究获医院伦理委员会批准。
1.2 麻醉及手术
D组患者静脉泵注右美托咪啶麻醉,剂量为0.5 ug/kg,在泵注10 min后减少至0.1~0.3 ug/kg。SD组患者在D组患者麻醉基础上行喉上神经阻滞,超声高频探头(5~10 MHz)纵向放置在颌下腺区域,超声下可见高回声的舌骨大角和甲状软骨,找到甲舌膜可基本确定喉上神经[11];穿刺针平面外进针舌骨大角和甲状腺软骨间注入2%利多卡因2 mL,恰好在舌骨膜之上,相同的方法阻滞另一侧。
1.3 观察指标
1.3.1疼痛程度 采用视觉模拟评分法(visual analogue scale,VAS) 于T0(麻醉前)、T1(给药后10 min)、T2(给药后30 min)、T3(给药后60 min)及T4(手术结束时)5个时点进行疼痛程度评价。VAS评分标准:0分表示患者切口无痛感,1~2分表示切口偶尔有略微疼痛,3~4分表示切口经常伴有略微疼痛,5~6分表示偶尔出现明显疼痛,7~8分表示经常出现明显疼痛,9~10分表示切口出现剧烈疼痛。
1.3.2镇静效果 采用Ramsay量表于T0、T1、T2、T3、T4时点进行镇静评分检测,记录两组患者的镇静效果。Ramsay镇静评分标准:1分表示不安静、烦躁,2分表示安静合作,3分表示能听从指令、嗜睡,4分表示睡眠状态,但可唤醒,5分表示对较强的刺激才有反应,6分表示深度睡眠、呼唤不醒。
1.3.3舒适度 采用BCS(bruggrmann comfort scale)评分对两组患者在T0、T1、T2、T3、T4时点舒适度进行评价。BCS评分标准:0分表示持续不适感觉,1分表示咳嗽时有强烈不适感,2分表示咳嗽时有略微不适感,3分表示深呼吸时无痛感但咳嗽时有不适感,4分表示咳嗽时没有不适感。
1.3.4生活质量 采用健康调查简表(SF-36)对患者进行生活质量评价,评分量表包含生理职能、躯体疼痛、精力、社会功能、情感支撑、精神健康、一般健康状况及日常活动8项,共计100分,分数越高,生活质量越好。
1.3.5继发效应发生情况 于手术期间观察记录两组患者继发效应发生情况,包括嗜睡、呼吸困难、心律失常等。
1.4 统计学方法
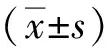
2 结果
2.1 一般资料
两组OSAHS患者的性别、麻醉分级、年龄、BMI等一般资料比较,差异无统计学意义(P>0.05)。见表1。

表1 两组OSAHS患者一般资料比较
2.2 疼痛评分
在T0时点时D组OSAHS患者和SD组疼痛情况比较,差异无统计学意义(P>0.05);T1~T4时段SD组OSAHS患者VAS评分显著低于D组,差异有统计学意义(P<0.05)。见表2。

表2 D组和SD组OSAHS患者VAS评分比较
2.3 镇静效果
在T0时点时D组OSAHS患者和SD组镇静效果比较,差异无统计学意义(P>0.05);在T1~T4时段SD组OSAHS患者镇静效果优于D组,差异有统计学意义(P<0.05)。见表3。

表3 D组和SD组OSAHS患者Ramsay镇静评分比较
2.4 舒适度
T0时间段D组OSAHS患者和SD组BCS评分比较,差异无统计学意义(P>0.05);T3~T4时段SD组OSAHS患者舒适度评分低于D组,差异有统计学意义(P<0.05)。见表4。

表4 D组和SD组OSAHS患者BCS评分比较
2.5 生活质量
术后SD组OSAHS患者生理职能、躯体疼痛、精神健康、一般健康状况及日常活动等8项生活质量评分高于D组,差异有统计学意义(P<0.05)。见表5。

表5 D组和SD组OSAHS患者SF-36评分比较
2.6 继发效应发生情况
SD组和D组OSAHS患者均出现继发效应,SD组继发效应发生情况低于D组,差异有统计学意义(χ2=5.400,P=0.021)。见表6。
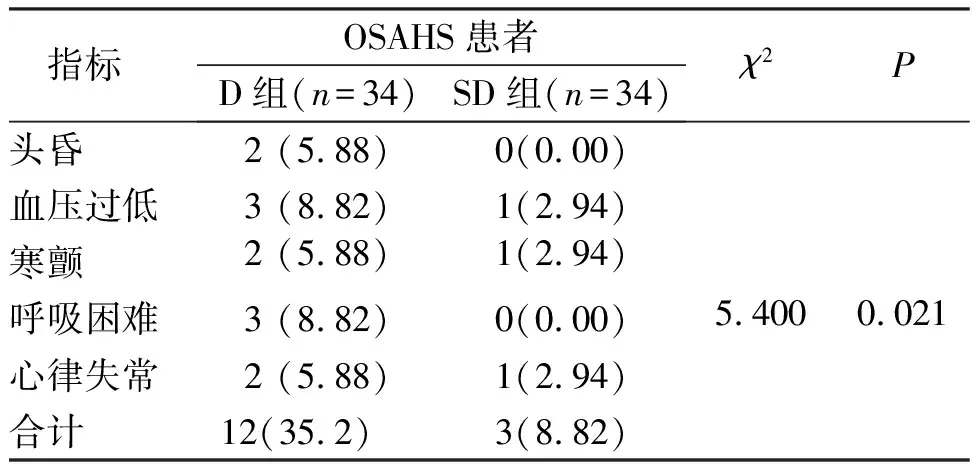
表6 D组和SD组OSAHS患者继发效应发生情况比较[n(%)]
3 讨论
OSAHS患者临床伴有打鼾、间断缺氧等多种并发症,潜在危险性较高[12]。临床对于这一疾病的治疗,除了要帮助患者减轻白天嗜睡程度、消除打鼾,同时要注重并发症的控制。临床对于OSAHS的治疗方法包括正压通气、外科手术等[13]。在外科手术治疗中,可选择的术式有多种,其中腭咽成形术是常用术式,但这一术式的远期成功率在50%左右。当前随着研究的深入,腭咽成形术得到改良,治疗效果明显提升[14]。但在改良腭咽成形术中麻醉药物的选择种类较多,其中喉上神经阻滞的作用效果研究较少。本研究结果显示,在T0时间段D组和SD组患者疼痛情况、镇静效果、BCS评分无差异,其他时间段SD组患者VAS评分、Ramsay评分,两组患者组间时间存在交互作用,T3-T4时间段SD组患者舒适度评分比D组低,组间与时间不存在交互作用。术后SD组患者SF-36评分明显比D组高。SD组继发效应发生情况显著比D组低。表明右美托咪啶与喉上神经阻滞联合麻醉与单一右美托咪啶相比较,前者对改良腭咽成形术患者的镇痛效果更佳,能够显著降低其疼痛程度。
本研究表明,右美托咪啶与喉上神经阻滞联合麻醉的麻醉效果较佳,对于改良腭咽成形术患者来讲,能够减少其术中疼痛。临床研究显示,在改良腭咽成形术中应用右美托咪啶能够有效缩短阻滞起效时间,同时延长其作用时间,其在改良腭咽成形术中应用,能够缓解因抗阿片类药物引起的肌肉强直,减少肌肉颤动、多语等发生,并可减轻术中牵拉引起的应激反应,但是可能会导致患者呼吸抑制与心动过缓[15]。此外,该药物还具有保护心血管、稳定血压心率的作用,主要是通过提升副交感神经输出实现这种功效。右美托咪啶对患者呼吸无不良影响,同时是当前临床手术中可唤醒的麻醉药物,安全性较高。MEI B通过对84例胃癌根治术患者研究发现,患者术后给予右美托咪啶经脉注射发现患者疼痛情况减轻,镇痛止痛效果更佳,体内炎性因子表达下降[16],这与本研究结果相似。
喉部的感觉神经是一个强有力的反射区,有喉上神经内支支配。使用超声引导下对双侧喉上神经进行阻滞,达到麻醉舌根、会厌及声门裂以上喉黏膜的效果,为改良腭咽成形术提供上呼吸道准备,可有效抑制手术过程中的心血管反应,减轻应激反应,维持血流动力学稳定,减少术后咳嗽、恶心和咽喉痛的发生率和严重程度喉部的感觉神经是一个强有力的反射区,有喉上神经内支支配。使用超声引导下对双侧喉上神经进行阻滞,达到麻醉舌根、会厌及声门裂以上喉黏膜的效果,为改良腭咽成形术提供上呼吸道准备,可有效抑制手术过程中的心血管反应,减轻应激反应,维持血流动力学稳定,减少术后咳嗽、恶心和咽喉痛的发生率和严重程度[17]。在以往研究中研究中,超声下阻滞双侧喉上神经可减少插管时喉部粘膜刺激性,使喉黏膜对气管的耐受性增加,以及减少手术对黏膜的刺激,阻滞配方中的局麻药,可提供镇痛、改善局部血供的作用[18]。在以往研究中表明,超声下阻滞双侧喉上神经可减少插管时喉部粘膜刺激性,使喉黏膜对气管的耐受性增加,以及减少手术对黏膜的刺激,阻滞配方中的局麻药,可提供镇痛、改善局部血供的作用[18]。ECHEVERRI-OSPINA Y C等[19]对喉活检患者进行上气道神经阻滞,发现神经阻滞可以改善术后镇痛效果,减少呛咳和咽喉痛。LIAO Y C等[20]研究双侧喉上神经阻滞对吸入化疗刺激物后咳嗽反射影响,发现阻滞后可消除喉反射。双侧喉上神经阻滞患者最关心的问题之一是术后反流误吸的风险增加,因此,在应用喉上神经阻滞时,应注意术后反流误吸的问题[21]。
综上所述,右美托咪啶联合喉上神经阻滞对接受改良腭咽成形术患者的镇痛镇静效果较好,能够明显改善患者术后生活状态,同时,治疗安全性较高,建议应用于临床。

