牙周组织再生术后行口腔正畸治疗对牙周炎患者龈沟液中炎症因子水平的影响*
晏燕, 陈先卓
(1.川北医学院附属医院 口腔科,四川 南充 637000;2.川北医学院附属医院 整形美容烧伤科,四川 南充 637000)
牙周炎是由牙菌斑内细菌侵犯引起的慢性炎症,可损害牙龈、牙周膜等牙周支持组织,临床又将其称为破坏性牙周病[1]。牙周炎早期仅表现为牙龈红肿,但随病情进展,可出现牙周组织疼痛、牙龈出血、牙齿松动、牙缝变大,最终导致牙齿丧失,严重危害患者身心健康。临床诊断牙周炎主要通过视诊、探诊、咬诊与X线检查,确诊为牙周炎后可根据患者病情发展阶段进行针对性治疗[2]。牙周组织再生术在牙周炎治疗中运用较广,但部分患者存在牙齿松动、畸形等口腔问题,采用牙周组织再生容易造成创面感染,影响治疗效果。口腔正畸治疗对存在特殊口腔环境患者而言有较好辅助治疗作用,能够促进牙周组织修复[3]。基于此,本研究选取60例牙周炎患者行对比试验,探讨牙周组织再生术联合口腔正畸对牙周炎患者VAS评分及龈沟液中白细胞介素-5(interleukin-5,IL-5)、白细胞介素-6(interleukin-6,IL-6)、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)及白介素-1β(interleukin-1β,IL-1β)的影响,现报道如下。
1 对象与方法
1.1 研究对象
选取2018年3月—2021年3月行牙周组织再生术联合口腔正畸治疗的牙周炎患者42例为观察组,选择与观察组患者性别、年龄匹配的同时段行牙周组织再生术的42例牙周炎患者为对照组。纳入标准:(1)符合《牙周病诊疗指南》[4]中牙周炎的相关诊断标准、并经X线等影像学检查确诊;(2)入组前3个月未予其他牙周治疗者;(3)依从性好患者;(4)牙周炎患病不足2年者。排除标准:(1)恶性口腔疾病者;(2)凝血功能异常者;(3)妊娠、哺乳期或生理期妇女;(4)恶性肿瘤者、肝生功能异常、基础代谢异常、严重感染性疾病等。收集两组患者性别、年龄、病程、牙齿畸形类型及牙齿松动程度基础资料。
1.2 治疗方法
两组患者均实施牙周基础治疗,选牙科医师(具有5年以上临床经验)对患者牙龈洁治,牙龈下化脓者进行龈下刮治,平整牙根,调牙合治疗。对照组实施牙周组织再生术治疗(牙周袋超过1个位点探针深度在 5 mm以上,根尖片提示牙槽骨为角形吸收时方可进行),牙骨丧失严重且恶化为深周袋患者选择临近牙槽嵴边缘处植入人工骨至牙周骨缺损区,用手术针缝合黏骨膜瓣,将受损牙龈组织彻底清除。观察组于在牙周组织再生术治疗后6个月实施正畸治疗(牙周探针深度在4 mm以上方可进行),采用磨牙粘结颊面管固定患者口腔,然后在移位不齐处置入直丝弓矫正器,并使用镍钛丝固定上下牙,使患者牙齿排列整齐,确认排列位置后再处理牙间隙(滑动法)。治疗时,遵循先小后大原则实施加力操作,进行口腔健康知识宣讲,确保患者能正确掌握口腔矫正器清洁方式,每周检查1次牙周与菌斑状况,3 d进行1次牙齿清洁。
1.3 观察指标
1.3.1临床疗效 治疗6个月后,对治疗效果进行评价,分为显效、有效和无效[5]。显效为牙周外观与健康者无异,无疼痛、红肿等牙周炎典型症状;有效为牙周外观有所恢复,疼痛、红肿等牙周炎典型症状得到相应改善;无效为牙周外观无明显改善,牙周疼痛、红肿等等临床症状及体征无明显变化;总有效率=显效率+有效率。
1.3.2疼痛情况 于治疗前、治疗后6个月时采用疼痛视觉模拟评分量表(visual analogue scale,VAS)[6]评估其疼痛情况,量表最低分0分、最高分10分,疼痛程度随分值升高增加。
1.3.3炎症因子水平 于治疗前、治疗后6个月时分别取患者龈沟底的龈沟液,加入磷酸缓冲盐溶液摇匀(摇晃30 min),10 000 r/min离心10 min,取上清液用酶联免疫吸附法检测IL-5、IL-6、IL-1β及TNF-α水平。
1.3.4牙龈指标 于治疗前、治疗后6个月测患者牙龈指数(gingival index,GI),观察牙龈质、颜色变化和出血倾向,采用0~3分4级评分,0、1、2、3分别表示牙龈健康、轻度炎症、中度炎症、重度炎症;龈沟出血指数(sulcus bleeding index,SBI),取钝头牙周探针轻探龈沟,查看出血情况,牙龈形状和颜色,采用5级分类,完全健康为5分;轻微炎症且在轻探龈沟后出血为4分;明显炎症,探诊后出血,但不溢出龈沟为3分;龈炎较重,探诊后出血并溢出龈沟为4分;重度炎症,探诊后出血或自动出血为5分;牙菌斑指数(dental plaque index,PLI),取探针轻滑牙面,依据牙面菌斑厚度及面积计分,采用0~3分4级评分,0~3分别表示牙龈区无菌斑、在游离龈缘和牙颈部用探针探牙面时可发现黏着一层薄膜、在龈袋内或临近的牙面上肉眼可见到软垢堆积、在龈袋内或龈缘上和临近的牙面上有更多的软垢;临床附着丧失(clinical attachment loss,AL)水平,使用牙周探针伸入龈沟中检测,AL越大,附着丧失程度越严重。
1.3.5牙周组织再生指标 于治疗前、治疗后6个月时采用锥形束CT测量并记录术区牙槽骨密度及骨缺损高度。牙槽骨密度越低、骨缺损高度越大,牙周损伤越严重。
1.4 统计学处理
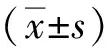
2 结果
2.1 基础资料
两组患者在性别、年龄、病程、牙齿畸形类型及牙齿松动程度基础资料比较,差异无统计学意义(P>0.05)。见表1。
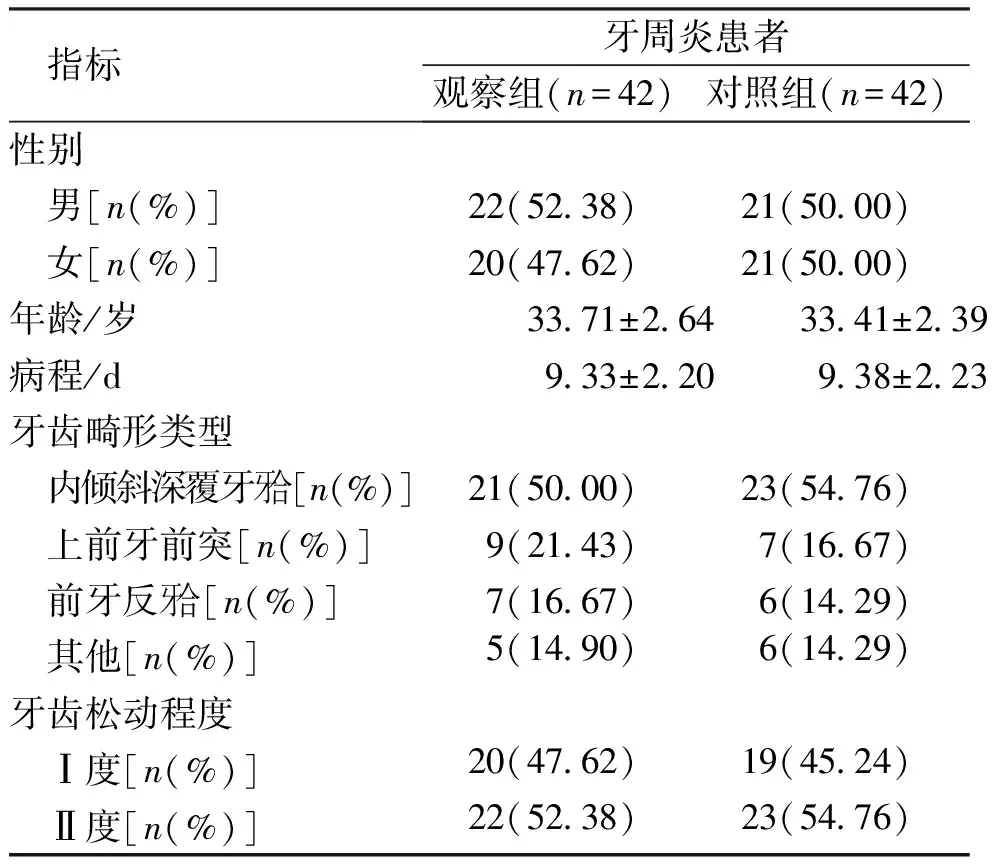
表1 两组牙周炎患者基础临床资料比较
2.2 临床疗效
84例患者中74例治疗有效,总有效率为88.10%;观察组总有效率高于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组牙周炎患者临床疗效比较[n(%)]
2.3 VAS评分
治疗后,两组牙周炎患者VAS评分较治疗前均降低,且观察组患者在治疗后6个月时VAS评分低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组牙周炎患者VAS评分比较分)
2.4 龈沟液中炎症因子水平
治疗后,两组牙周炎患者龈沟液中IL-5、IL-6、IL-1β及TNF-α水平均较治疗前降低;且观察组变化程度更明显,差异有统计学意义(P<0.05)。见表4。

表4 两组牙周炎患者龈沟液中炎症因子水平比较
2.5 牙龈指标
治疗后,两组患者GI、SBI、PLI、AL水平均较治疗前降低,且观察组GI、SBI、PLI、AL水平低于对照组,差异有统计学意义(P<0.05)。见表5。

表5 两组牙周炎患者牙龈指标比较
2.6 牙周组织再生指标
治疗前,两组牙周炎患者牙槽骨密度、骨缺损高度比较,差异无统计学意义(P>0.05);治疗后,两组牙槽骨密度升高、骨缺损高度降低;且观察组牙槽骨密度高于对照组,骨缺损高度低于对照组,差异有统计学意义(P<0.05)。见表6。
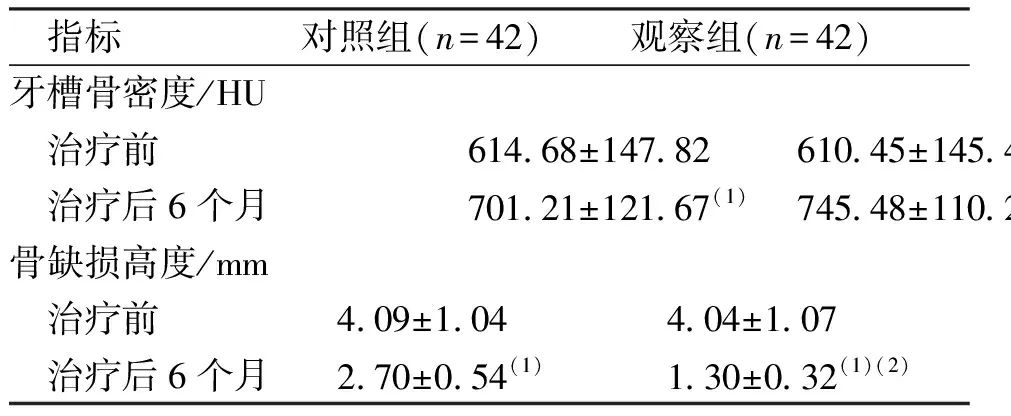
表6 两组牙周组织再生指标比较
3 讨论
据流行病学调查显示,牙周炎在15岁人群中检出率达到6.5%,在35~44岁牙龈出血人群中检出率为87.4%。牙周炎发病率有随年龄变化趋势,35岁后出现概率显著上升,55岁左右是发病高峰期,男性较女性而言患病率更高,吸烟者较不吸烟者患病率更高。牙周炎早期通常无明显症状,容易被忽视,当患者感到口腔不适时往往病程已经进展至较为严重阶段。临床治疗牙周炎以局部治疗配合全身治疗为主,局部治疗指的是针对牙周炎症状进行治疗,如龈上洁治术、牙周袋处理等。全身治疗则指除对牙齿局部疾病进行治疗外,还需对其相关系统性疾病进行干预[7]。近年来,随着临床医学技术不断发展,牙周组织再生术联合口腔正畸在牙周炎局部治疗中应用频率越来越高,且已取得较好临床效果[8],其治疗机制为牙周组织再生术可为口腔正畸治疗提供良好的基础环境,促进受损牙周再生和牙根周围组织吸收。
左常艳等[9]在研究牙周组织再生术联合口腔正畸治疗牙周炎患者的效果时发现,牙周组织再生术与口腔正畸联合时疗效更好。本研究结论与其一致,在本研究中,实施牙周组织再生术联合口腔正畸治疗效果明显优于单独实施牙周组织再生术。说明牙周组织再生术与口腔正畸联合确实能够提高牙周炎疗效,且该联合疗法在促进机体牙周软组织修复以及控制口腔炎性反应方面效果较佳。此外,在本研究中,两组患者治疗后VAS评分均下降,且观察组变化更大,这主要是因为牙周炎术后疼痛由手术损伤与牙周炎症引起,牙周组织再生术与口腔正畸治疗两者有相互协同功效,有助于病情恢复,从而减轻牙龈疼痛[10]。
有学者表示,牙周炎的发生与发展以及牙周组织生长、修复与机体免疫细胞因子有一定联系[11]。IL-5、IL-6同属白细胞介素家族因子,在促进机体炎症反应方面有一定作用。当机体炎性因子水平升高时,牙周组织修复进程受到影响,炎性因子过量时会损伤牙周组织的修复能力不利于牙周炎预后恢复。有学者已证实,IL-1β、TNF-α能够直接、间接地提高机体骨吸收,通过抑制金属蛋白酶组织抑制因子释放,加重牙周炎恶性发展[12]。
段立江等[13]研究显示,牙周组织再生术联合口腔正畸治疗牙周炎可显著改善机体炎性因子水平。在本研究中,所有研究对象在治疗后炎性因子水平均有降低,且观察组降低程度更明显。这说明牙周组织再生术联合口腔正畸在减轻牙周炎局部炎症反应方面效果优于单纯牙周组织再生术,牙槽骨密度及骨缺损高度以及GI、SBI、PLI、AL是客观评价牙周状态的常用指标[14]。通过分析两组患者牙槽骨密度及骨缺损高度与GI、SBI、PLI、AL能够评估患者牙齿结构与牙周状态。从结果来看,两组患者虽在治疗后牙槽骨密度及骨缺损高度以及GI、SBI、PLI、AL均得到改善,但观察组改善程度更深。这与赵玺等[15]研究结果一致,推测原因在于正畸治疗可利用修复学手段纠正患牙松动、移位和咀嚼无力等症状,能够在消除创伤的同时,固定松动牙,修复缺失牙,控制病理性松动移位,利用牙周病变组织愈合,改善牙齿异常结构,促进牙齿咬合平衡,维持牙齿稳定性,促进牙周组织恢复。
综上所述,于牙周组织再生术后行口腔正畸治疗可显著提高牙周炎患者的治疗效果,促进牙周恢复,改善牙周状态,其机制可能与联合治疗降低龈沟液中炎症因子水平有关。

