急性心肌梗死患者的实验室指标特征分析*
杨舒羽,张 禾,梁珊珊,李小玲,赵艳华,王 益,周茹依,干 伟△
1.四川大学华西医院实验医学科,四川成都610041;2.四川省自贡市第四人民医院,四川自贡 643000
心血管疾病在世界范围内的发病率仍居首位,冠状动脉病变及相关并发症是主要的发病和死亡原因,其中最严重的并发症为心肌梗死[1]。急性心肌梗死(AMI)是指在冠脉病变的基础上发生急性心肌缺血性坏死,根据心电图可分为ST段抬高型心肌梗死(STEMI)和非ST段抬高型心肌梗死(NSTEMI)[2]。与NSTEMI患者相比,STEMI患者往往表现为罪犯动脉完全闭塞,跨壁缺血发生率更高,心肌梗死面积更大。NSTEMI患者冠状动脉病变支数更多,远期预后更差[3]。生物学指标,特别是心肌标志物和心力衰竭标志物,在心肌梗死的发生、发展及预后评估方面发挥着重要作用,但其他临床常规指标在心肌梗死时如何变化,特别是STEMI和NSTEMI两种类型之间的临床指标有何区别,目前的研究非常有限。本研究分析了STEMI和NSTEMI患者的临床资料、血细胞分类计数、血生化及心肌标志物水平,并将其与健康人群进行比较,旨在找出从健康到发生AMI时的指标变化,以及STEMI和NSTEMI患者实验室指标的异同,为探索心肌梗死发生的病理生理学机制提供数据支持。
1 资料与方法
1.1一般资料 选取2018年1月至2021年11月于四川大学华西医院急诊科就诊的AMI患者463例作为心梗组,其中包括STEMI组225例和NSTEMI组238例,筛选同一时期体检人群中无心脑血管疾病的表观健康成年人139例作为对照组,3组年龄和性别等一般资料比较,差异无统计学意义(P>0.05),具有可比性。收集患者首次就诊时的一般资料、血细胞分析和实验室生化指标。排除严重肝、肾疾病,白血病,恶性肿瘤,自身免疫性疾病,严重贫血,严重感染,甲状腺功能异常等患者。本研究符合医学伦理学标准,并在得到四川大学华西医院伦理委员会的批准后实施。
1.2仪器与试剂 血细胞计数和分类采用Sysmex XN3100全自动血液分析仪及配套试剂和质控品。生化指标的检测采用罗氏Cobas c702全自动生化分析仪及部分配套试剂,其中胆红素测定采用日本富士和光纯药株式会社试剂,胱抑素C测定采用四川迈克生物有限公司试剂,总胆汁酸测定采用烟台澳斯邦生物工程有限公司试剂;除胱抑素C采用迈克配套质控以外,其他质控品均采用伯乐质控。心肌标志物的检测采用罗氏Cobas c601全自动电化学发光分析仪及配套试剂和质控品。
1.3方法 抽取健康体检人员空腹静脉血及患者入院24 h以内的首次静脉血3管。(1)1管EDTA-K2抗凝血用于血细胞分析,包括红细胞计数(RBC)、血红蛋白(Hb)、血细胞比容(HCT)、白细胞计数(WBC)、血小板计数(PLT)、平均红细胞体积(MCV)、平均红细胞血红蛋白含量(MCH)、平均红细胞血红蛋白浓度(MCHC)、中性粒细胞计数(NEUT)、淋巴细胞计数(LYMPH)、单核细胞计数(MONO)、嗜酸性粒细胞计数(EO)、嗜碱性粒细胞计数(BASO);(2)1管肝素抗凝血用于心肌标志物测定,包括肌红蛋白(MYO)、肌酸激酶同工酶质量(CK-MB MASS)、N端-B型尿钠肽前体(NT-proBNP)、肌钙蛋白T(TNT-T);(3)1管为血清管用于生化指标测定,包括总胆红素(TB)、直接胆红素(DB)、总蛋白(TP)、清蛋白(ALB)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、谷氨酰转肽酶(GGT)、碱性磷酸酶(ALP)、总胆汁酸(TBA)、葡萄糖(GLU)、肌酸激酶(CK)、乳酸脱氢酶(LDH)、羟丁酸脱氢酶(HBDH)、尿素(UREA)、肌酐(CREA)、尿酸(UA)、胱抑素C(Cys-C)、总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、钾(K)、钠(Na)、氯(Cl)、钙(Ca)、镁(Mg)、磷(P)。各项目均按照实验室SOP文件要求进行检测,室内质控在控,各项目均参加国家临床检验中心室间质评且成绩均合格。

2 结 果
2.1对照组、NSTEMI组和STEMI组临床特征分析 STEMI组和NSTEMI组患者的体质量指数(BMI)均明显高于对照组(P<0.05),以BMI>24 kg/m2定义为超重,BMI>28 kg/m2定义为肥胖,其中NSTEMI组超重人群占52.5%,肥胖人群占15.5%;STEMI组超重人群占51.1%,肥胖人群占12.0%。STEMI组与NSTEMI组BMI比较,差异无统计学意义(P>0.05);NSTEMI组高血压、糖尿病患病率分别为62.5%、31.5%,均高于STEMI组(P<0.05)。见表1。
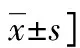
表1 对照组、NSTEMI组和STEMI组基本临床资料[n(%)或
2.2对照组、NSTEMI组和STEMI组血细胞分析结果比较 NSTEMI组和STEMI组WBC、NEUT、MONO水平均高于对照组(P<0.05),STEMI组上述指标高于NSTEMI组(P<0.05);NSTEMI组和STEMI组RBC、Hb、HCT水平均低于对照组(P<0.05),NSTEMI组低于STEMI组(P<0.05)。见表2。

表2 对照组、NSTEMI组和STEMI组血细胞分析结果比较[M(P25,P75)]
2.3对照组、NSTEMI组和STEMI组生化指标比较 心梗组和对照组相比,TP、ALB、ALT、AST、GGT、ALP、CK、LDH、HBDH、UREA、UA、GLU、TC、TG水平差异均有统计学意义(P<0.05),其中除TC、TP、ALB以外,心梗组的其余指标均比对照组高(P<0.05),STEMI组与NSTEMI组上述指标比较,差异均无统计学意义(P>0.05)。见表3。

表3 对照组、NSTEMI组和STEMI组生化指标比较[M(P25,P75)]
2.4NSTEMI组和STEMI组心肌标志物水平比较 STEMI组MYO水平高于NSTEMI组(P<0.05),NSTEMI组TNT-T、NT-proBNP水平均高于STEMI组(P<0.05)。见表4。

表4 NSTEMI组和STEMI组心肌标志物水平比较 [M(P25,P75)]
3 讨 论
冠状动脉粥样硬化是冠心病和卒中的主要原因,AMI作为冠心病最主要的死亡因素一直以来受到全球的重视[4]。生物学标志物在AMI患者的诊断中发挥着重要作用,应用最多的为心肌标志物(如MYO、CK-MB MASS及TNT-T)对心肌梗死的诊断,以及心力衰竭标志物(如NT-proBNP和BNP)对心肌梗死患者预后的判断[5]。而其他指标在心肌梗死患者中如何变化,特别是在STEMI和NSTEMI患者中有何异同,目前缺乏系统的研究。本研究通过比较对照组、NSTEMI组和STEMI组患者的一般资料和实验室指标,发现肥胖人群更易发生心血管事件,炎症参与动脉粥样硬化斑块的形成,斑块破裂最终导致动脉血管闭塞发生心肌梗死。心肌梗死的发生多伴随炎症进一步加剧,血液WBC、NEUT和MONO都显著升高。STEMI发生时,通常WBC、NEUT、MONO升高更明显,提示STEMI炎性反应更强。患有高血压和糖尿病等基础疾病的人群更易发生NSTEMI,且远期更易发生心力衰竭。
本次研究发现,相比对照组,心梗组患者的BMI更高,其中NSTEMI组超重人群占52.5%,肥胖人群占15.5%;STEMI组超重人群占51.1%,肥胖人群占12.0%,可见心梗组中超过50.0%的人群BMI偏高,提示BMI与动脉粥样硬化的发生和发展密切相关。长期以来,肥胖一直被认为是冠心病的主要危险因素[1]。肥胖和冠状动脉粥样硬化之间的联系是复杂的。肥胖可通过身体不同部位的病变脂肪组织(包括心包脂肪)引发炎症状态,导致动脉高血压、代谢紊乱和冠状动脉粥样硬化。有研究表明,BMI与阻塞性冠状动脉狭窄有显著相关性[6],严格控制BMI可以有效预防心血管疾病。
在本次研究中,NSTEMI组患者相比STEMI组患者,其糖尿病和高血压患病率更高。糖尿病是心血管疾病的主要危险因素之一,高血压和高血糖可对动脉系统造成严重损害[7]。以往研究证明,由于共病和多支冠状动脉病变,NSTEMI具有较高的死亡风险[4]。这些共病包括心肌灌注减少,心肌需氧量增加引起的严重高血压或持续快速心律失常、慢性肾病、肺部疾病、糖尿病等[4]。LI等[8]的研究也证实,相比STEMI患者,NSTEMI患者收缩压和舒张压更高,高血压、心力衰竭的患病率更高。NSTEMI患者具有更高的共病负担,高血压、糖尿病等基础疾病持续加重可导致心肌功能进一步受损,可能是影响NSTEMI长期预后的因素。
就血细胞分类计数而言,本研究结果显示心梗组患者的WBC、NEUT、MONO均明显高于对照组,其中STEMI组上述3种细胞计数高达对照组的2倍,而与NSTEMI组相比,STEMI组的WBC、NEUT、MONO也更高。心肌梗死的发生机制为血管炎性反应反复刺激引起动脉粥样硬化斑块形成,当斑块破裂脱落导致血栓形成引起动脉闭塞,最终导致心肌细胞缺血坏死[9]。全身或局部炎症贯穿动脉粥样硬化的所有阶段,炎性反应的各种触发因素导致急性或慢性白细胞增多,以及局部和系统性非特异性分子的合成。有研究表明,WBC可以预测心肌梗死的范围大小,即使在正常范围内,高白细胞及其亚群计数也与梗死面积呈正相关[10]。中性粒细胞参与斑块形成,低级别全身炎症可通过中性粒细胞基因修饰促进动脉粥样硬化的进展。STEMI发生时常伴有更严重的心肌损伤反应,NEUT更高[11]。当血管内皮发生损伤时,单核细胞穿过内皮在内膜中增殖,分化成巨噬细胞并吸收脂蛋白,形成泡沫细胞[12-13]。有研究显示,MONO较高(>500个/mm3)的患者冠状动脉事件发生率高于计数较低的患者,有冠状动脉事件的患者基线MONO明显高于无冠状动脉事件的患者。外周血MONO升高,冠状动脉斑块周围响应信号的单核细胞和巨噬细胞也可增加,从而增加炎性反应、冠状动脉狭窄程度和动脉粥样硬化斑块破裂的风险[14]。AMI发生后,单核细胞迅速聚集到梗死区,促进伤口愈合和细胞外基质的更新。本次研究结果还显示,STEMI组患者WBC、NEUT、MONO明显高于NSTEMI组患者,提示STEMI患者机体的炎性反应和免疫反应更大。RBC、Hb和HCT则恰恰相反,结果显示对照组最高,NSTEMI组最低。有研究表明,预先存在的贫血状态与急性冠脉综合征(ACS)的发生和进展密切相关,长期慢性贫血可能引发心室重构和心功能不全[15]。虽然在本次研究中,NSTEMI和STEMI患者并未显示出明显的贫血,RBC、Hb和HCT略低于对照组,可能提示心梗组患者由于机体营养状况下降,可对造血产生负面影响。同时,NSTEMI患者相比STEMI患者伴随更多的基础疾病,包括高血压、糖尿病、慢性肾病等。心肌灌注减少、高血糖可导致红细胞破坏增加,红细胞寿命缩短。而肾脏是产生促红细胞生成素(EPO)的场所,肾脏功能受损可抑制EPO的产生,进一步抑制红细胞的生成。
在本次研究中,心梗组与对照组相比,TP和ALB水平低于对照组(P<0.05),提示肝脏合成功能降低;而血清酶学指标,如ALT、AST、ALP、GGT、CK、LDH、HBDH水平显著高于对照组(P<0.05)。原因可能是:一方面,AST、CK、LDH、HBDH为传统心肌酶谱,心肌梗死时也会升高,另一方面,ALT、ALP、GGT水平显著升高也支持肝细胞受损。因此,可以认为心梗组患者的肝功能比对照组更差。本研究结果还提示,心梗组TG水平较对照组高,而TC水平更低,差异有统计学意义(P<0.05)。TG和LDL-C已被证明是冠心病的危险因素,本研究中3组LDL-C和HDL-C差异无统计学意义(P>0.05),可能的原因为:一方面,心梗组的采血时间为入院后、医疗干预前,由于心肌梗死发生时间的不确定性,不能保证为空腹采血,而对照组均为空腹采血,因此可能造成TG升高而TC降低;另一方面,心梗组患者高血压和糖尿病等基础疾病多,患者本身可能已经在进行降脂治疗,因此,本研究中的血脂结果仅供参考。
本次研究将STEMI组和NSTEMI组的心肌标志物进行比较分析,发现STEMI组的MYO达NSTEMI组的2.5倍(P<0.05)。STEMI发生时患者往往胸痛剧烈,MYO在体内迅速升高,患者到达医院就诊时间较早,容易被检测出。NSTEMI发生早期患者通常胸痛不明显,部分患者在出现胸痛后才到达医院,MYO可能已开始下降或恢复至正常。而相比MYO,TNT-T在NSTEMI组更高,结果接近STEMI组的2倍(P<0.05)。TNT-T是心肌损伤的特异性标志物,在心肌梗死发生时可升高。TNT-T通常在胸痛发生后5 h内开始升高,在STEMI早期可以处于正常水平,而NSTEMI患者到达医院的时间更晚,TNT-T可能已经出现升高。同时,NSTEMI患者往往伴有既往心力衰竭事件和更严重的冠状动脉病变,这些慢性心肌损伤可导致TNT-T进一步升高[16-17]。因此,本研究中STEMI组和NSTEMI组MYO和TNT-T的差异可能与心肌梗死发生后的就诊时间和胸痛时间长短有关,同时NSTEMI的共病因素也是导致TNT-T升高的原因。
本次研究还发现,与STEMI组相比,NSTEMI组中的NT-proBNP水平更高。NT-proBNP是国际公认的诊断心力衰竭的标志物,在ACS的预后评估中也起重要作用,BIBBINS-DOMINGO等[18]发现,NT-proBNP与冠心病患者的诱导性缺血有关,缺血导致局部心肌功能障碍和壁张力增加,与收缩期和舒张期功能障碍无关。NSTEMI患者的NT-proBNP水平明显高于STEMI患者,可能是由于NSTEMI与STEMI患者NT-proBNP释放动力学不同,两组缺血区表现出不同的频谱所致。VORA等[19]研究发现,与STEMI患者相比,NSTEMI患者存在更多的既往缺血事件、既往血运重建术、既往心力衰竭、共病和多支血管病变。这些差异有助于NT-proBNP在AMI早期用于预测缺血严重程度,可在一定程度上区别STEMI和NSTEMI,同时NSTEMI患者中的糖尿病患者因高血糖增加心肌耗氧量,导致心力衰竭加重,从而导致NT-proBNP水平升高。因此,NT-proBNP可以作为影响ACS长期预后的因素,监测NT-proBNP可降低左心室收缩/舒张功能不全和心力衰竭的发生率。
本研究仍然存在局限性,研究样本量有限,心肌梗死患者急诊入院时首次采集血液不全是空腹血,可能对血糖和血脂结果分析不够全面,同时本研究未确切统计患者胸痛时间长短,在以后的临床实践中还有待于进一步研究。
综上所述,本研究首次将AMI患者与健康人的基本临床资料和血细胞分类计数、血生化及心肌标志物等指标进行分析,阐述了从人体健康到发生心肌梗死时血液中各项指标的变化,以及STEMI与NSTEMI的临床指标差异。本研究结果提示,炎症参与心肌梗死的发生、发展,AMI发生时,血液中WBC、NEUT和MONO均显著升高,STEMI患者通常伴随更严重的炎性反应,心肌梗死面积更大,WBC、NEUT和MONO更高,而NSTEMI患者具有更多的共病负担,未来发生心力衰竭的风险更高,长期预后更差。

