以肺部表现首发的NK/T细胞淋巴瘤合并口腔病变1例并文献复习
周 海, 郏 琴
(上海市杨浦区市东医院呼吸科, 上海 200438)
结外NK/T细胞淋巴瘤(Extranodal NK/T cell lymphoma,ENKTL)是非霍奇金淋巴瘤的一种,有许多临床表现,鼻腔是最常见的原发部位,其次常见于鼻咽部、腭部、皮肤、软组织、胃肠道和睾丸,与EB病毒感染密切相关。世界卫生组织(World health organization,WHO)淋巴造血组织肿瘤分类(2001年)将其命名为“结外NK/T细胞淋巴瘤,鼻型”。鼻腔以外与鼻腔内的ENKTL患者在种族、年龄、性别及免疫表型上无明显差异,但预后较差[1]。肺部NKTL较为少见,常被误诊为肺炎或肺部肿瘤。本研究报道1例肺部症状首发、合并肠道穿孔、口腔病变的NK/T细胞淋巴瘤,探讨以肺部表现为首发症状的NK/T细胞淋巴瘤的临床病理特征、免疫表型及治疗和预后。
1 病例报告
患者男性,69岁,既往体健,无吸烟史。因“发热,气促1周”于2019年2月1日于本院急诊就诊。体温最高39.0℃,伴活动后气促。胸部CT提示左肺占位,肿瘤不能除外。诊断肺部感染,肿瘤待排,予抗感染治疗两周,体温有所下降,但活动后胸闷、气促较前加重,来我院就诊后收入病房。体温37.8℃,R22次/分,HR86次/分,BP110/66mmHg,神清,精神欠佳,两肺呼吸音粗,未及干湿性啰音。浅表淋巴结未及肿大。腹软,肝脾无肿大,双下肢无浮肿。血常规辅助检查白细胞16.35×109L-1,中性粒细胞92.1%,淋巴细胞4.2%,单核细胞3.7%,C反应蛋白(C reactive protein,CRP)121.2mg/L。肝肾功能正常。肿瘤标记物检查骨胶素211、前列腺特异性抗原(Prostate specific antigen,PSA)、癌胚抗原(Carcinoembryonicantigen,CEA)、神经元特异性烯醇化酶(2-phospho-D-glycerate hydrolase,NSE)、鳞状细胞癌抗原(Squamous cell carcinoma antigen,SCCA)、癌抗原50(Cancer antigen 50,CA50)、甲胎蛋白(Alpha fetoprotein,AFP)均正常。入院诊断为肺占位,肺部感染。气管镜黏膜活检标本经10%的福尔马林固定后石蜡包埋,切片(3μm)。采用En Vision两步法进行免疫组织化学染色。所有检测靶标均设置阴性对照。
入院后予抗感染治疗(头孢唑肟2.25g,静滴,2次/d,西南药业股份有限公司,规格0.75g/支,批号2019010017;莫西沙星0.4g,静滴,1次/d,南京优科制药有限公司,规格400mg/支,批号20180419),患者体温波动于37.4~37.8℃,气促症状无明显好转。2019年2月21日行PET-CT检查发现左侧主支气管内肿块伴阻塞性肺不张(SUVmax=4.77),口腔左侧璧肿块可能(34mm×33mm,SUVmax=8.35),第7颈椎及部分胸椎转移可能(SUVmax=6.94)。2019年2月22日突发腹痛,腹部CT见腹腔少量游离气体,急诊行腹腔镜下空肠穿孔修补术,未取活检。术后仍呼吸困难,并出现咽痛症状,遂行电子气管镜检查,气管镜下见左肺主支气管及左下肺支气管管壁数个圆形隆起(“串珠样”隆起,图1),气管狭窄,于黏膜隆起处行黏膜活检,提示淋巴组织增生性病变,免疫组化发现白细胞共同抗原(leukocyte common antigen,LCA)(+)、分化簇(Cluster of differentiation,CD)56(+),CD3(+),原位杂交显示:EB病毒(Epstein-Barr Virus,EBV)编码小RNA(EBV-encoded RNA,EBER(-),见图2。行软腭肿块活检提示淋巴组织增生性病变,免疫组化证实CD3(+),CD2(+),CD56(+),穿孔素(Perforin,Perf)(个别+),T细胞胞浆内抗原(T cell intracellular antigen 1,TIA-1)(+),淋巴细胞增强因子(lymphoid enhancer factor,LEF-1)(+),CD7(+),CD8(+),生长因子受体结合蛋白(growth factor receptor-bound protein,GRB)(少部分+),果蝇zeste基因增强子的人类同源物2(enhancer zestehomolog,EZH)(2%+),CD43(+),CD38(少部分+),见图3。患者被诊断为结外NK/T细胞淋巴瘤。明确诊断后先后予VP-16联合GEMOX+L(依托泊苷联合吉西他滨、奥沙利铂、左旋门冬酰胺酶)方案化疗2疗程,CHOP方案化疗1疗程。后针对鼻咽、口咽及颈部淋巴结区域行放疗,50Gy/25Fx。2019年8月27日复查PET-CT证实,与2019年2月21日比较,左侧口咽壁、左肺占位病变伴肺不张及骨骼(第7颈椎及部分胸椎骨)病变明显消散,口咽壁增厚。结合病史,上述部位仍有较低肿瘤活性或淋巴瘤活性抑制改变。2019年10月12日随访胸部CT见左上肺楔形影消散,左主支气管内“串珠样”改变消失(图4)。
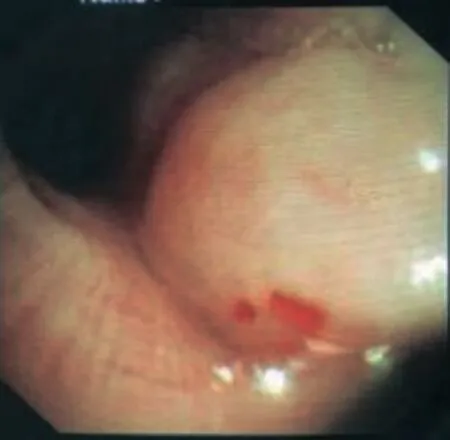
图1 气管镜观察左侧主支气管病理改变

图2 黏膜隆起处黏膜LCA(+)、CD56(+),CD3(+)、EBER(-)的免疫组化分析(免疫组化,200×)

图3 软腭肿块CD3(+)、CD2(+)、CD56(+)、TIA-1(+)、LEF-1(+)、CD7(+)、CD8(+)、CD43(+)的免疫组化分析(免疫组化,200×)
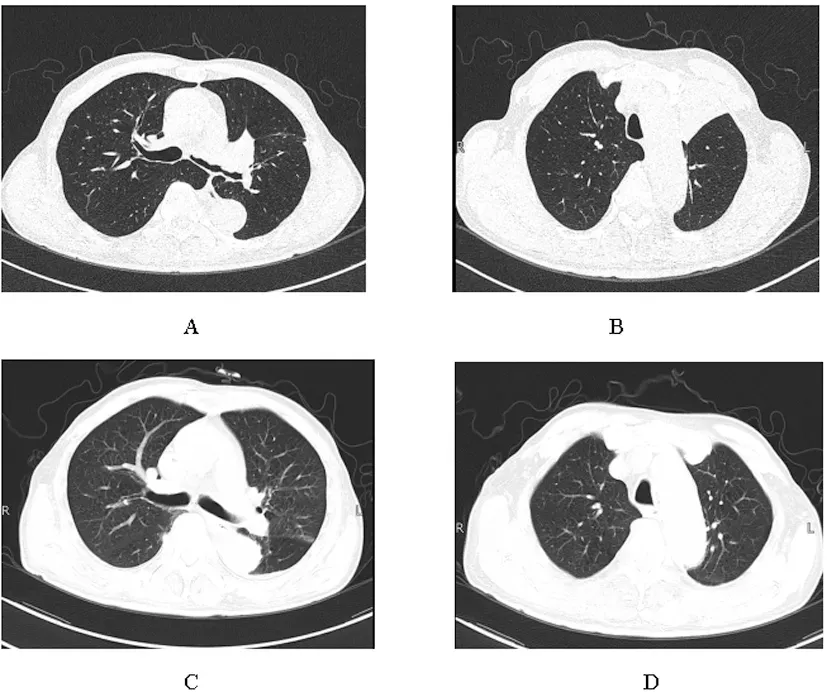
图4 不同时期胸部CT检查结果
A为2019年2月21日胸部CT左肺主支气管内可见串珠样改变,B为2019年2月21日胸部CT可见左上肺楔形实变影,C为2019年10月12日胸部CT可见治疗后左肺主支气管内串珠样改变消失,D为2019年10月12日胸部CT可见治疗后左上肺楔形实变影消散。
2 讨 论
肺部非霍奇金淋巴瘤比较少见,约占肺部恶性肿瘤的0.5-1%[2]。大部分为成熟的B细胞淋巴瘤,以肺黏膜组织相关性淋巴瘤最多见,一般进展缓慢,患者预后较好。肺NK/T细胞淋巴瘤非常罕见,恶性程度高,患者预后差[3]。肺部淋巴瘤病因及发病机制尚不完全清楚,有报道称可能与长期的慢性刺激导致的免疫反应和基因突变有关,如吸烟、感染、自身免疫性疾病等[4]。
在PubMed、Embase数据库以“primary pulmonary NK/T cell lymphoma” 为检索词对文献进行检索。自1990年至2019年10月,国内外共报道16例,亚洲病例明显多于欧美地区,其中美国3例,日本2例,韩国1例,中国大陆8例,中国台湾2例。年龄范围20-83岁,中位年龄50.81岁,男性略多于女性,男女比例为9∶7。患者的主要临床症状为发热(75%)、咳嗽(62.5%)、呼吸困难(37.5%)、咯血(6.25%)、盗汗(6.25%)等。胸部CT检查大部分变现为肺部实变影、肿块和肺结节,个别表现为肺部絮状影和胸腔积液,仅1例出现纵膈淋巴结肿大[5]。大部分患者在短期内死亡,生存期最短的患者于发病1周后死亡[6],生存期最长的患者随访1年后仍存活[7]。
肺NK/T细胞淋巴瘤的胸部CT表现并无明显特异性,常表现为以下三种类型:肿块结节型(单发或多发)、间质型(弥漫性网状改变)和肺炎型(炎性渗出样改变)[2]。部分患者可出现全血细胞减少及乳酸脱氢酶(lactate dehydrogenase,LDH)增高,均无特异性。因此,肺NK/T细胞淋巴瘤最终仍然依靠病理组织学检查。文献资料显示,既往大部分病例为肺活检明确诊断,包括经电子气管镜下肺活检、经皮肺穿刺活检及外科手术活检,仅1例依靠胸腔积液诊断[3]。此外有3例患者虽经肺活检检查仍未明确,最终依靠尸检病理明确,所以对诊断不明的患者反复活检也是必要的。本例患者是首先通过电子气管镜下活检诊断,后口腔组织活检也支持该诊断。肺NK/T细胞淋巴瘤典型形态学改变是肿瘤细胞在支气管黏膜或肺实质内以血管为中心破坏血管,呈弥漫性、浸润性生长伴有凝固性坏死和凋亡小体。可见小淋巴细胞、浆细胞、嗜酸性粒细胞和组织细胞。免疫组化中肿瘤细胞CD2、CD3ε、CD56、EBER、细胞毒性标记(穿孔素、颗粒酶B等)阳性,还常有CD7、CD8阳性[8]。本例患者中CD3ε、CD56、CD7、CD8均为阳性。
肺NK/T细胞淋巴瘤患者如出现快速增大的肿块和EBER(+),常提示预后不良。最佳的治疗方案目前还没有定论,大部分的患者接受了CHOP(环磷酰胺、多柔比星、长春新碱、泼尼松)方案的治疗。本例患者经全身经脉化疗后肺部阴影完全消失,治疗有效。但有报道称,由于P-糖蛋白存在所致药物抵抗,使肺ENKTL对化疗敏感性不高[9],患者容易出现复发,最常见的部位是皮肤及皮下组织[10]。近年来,有报道称对于ENKTL,包含左旋天冬醋胺酸酶的化疗方案,要优于CHOP方案[11]。亦有指南推荐,鉴于ENKTL的不良预后,可以在诱导化疗达到完全缓解后进行造血干细胞移植[12]。
肺NK/T细胞淋巴瘤临床表现不典型,诊断困难,且病情发展快,预后差,正确的诊断和及时的治疗对患者十分重要。一旦延误诊断和治疗可能会导致患者短期内死亡。因此,在临床上出现难以控制的肺炎且抗生素治疗无效,同时伴肺部阴影或结节增长迅速的情况时,需与本病鉴别,应尽早行病理组织学检查。

