瘢痕子宫足月妊娠合并子宫肌瘤孕妇阴道分娩的效果及安全性分析
佟玲
瘢痕子宫是剖宫产术、肌瘤剔除术等手术后形成的子宫状态,我国剖宫产率较高,因而近年来瘢痕子宫妊娠者占比也较高,成为产科的主要危险因素[1]。子宫肌瘤为女性高发的良性肿瘤,其与雌、孕激素等密切相关,妊娠期受激素水平变化影响,子宫肌瘤增长速度较快,严重者可危及母婴健康[2]。瘢痕子宫足月妊娠合并子宫肌瘤孕妇多采取剖宫产分娩,经阴道分娩的风险尚不明确,有必要深入分析[3]。为此,本次研究选取2019 年5 月~2020 年2 月本院69 例瘢痕子宫足月妊娠合并子宫肌瘤孕妇作为研究对象,分析该类孕妇阴道分娩的效果及安全性,现报告如下。
1 资料与方法
1.1 一般资料 选取2019 年5 月~2020 年2 月本院69 例瘢痕子宫足月妊娠合并子宫肌瘤孕妇作为研究对象,按分娩方式不同分为阴道试产组(35 例)和剖宫产组(34 例)。阴道试产组年龄25~35 岁,平均年龄(29.86±4.83)岁;分娩次数1~2 次,平均分娩次数(1.50±0.39)次;与上次剖宫产间隔时间2~3 年,平均与上次剖宫产间隔时间(2.51±0.42)年。剖宫产组年龄25~36 岁,平均年龄(29.53±4.92)岁;分娩次数1~2 次,平均分娩次数(1.52±0.45)次;与上次剖宫产间隔时间2~4 年,平均与上次剖宫产间隔时间(2.78±0.89)年。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。本研究经院伦理委员会批准通过。
表1 两组一般资料比较()

表1 两组一般资料比较()
注:两组比较,P>0.05
1.2 纳入及排除标准 纳入标准:产前超声确诊妊娠合并子宫肌瘤符合阴道试产指征;胎儿胎位、胎心等指标正常;生化指标等实验室指标正常;足月妊娠;产前超声检查提示胎儿净重≤3.5 kg;本次妊娠与上次剖宫产间隔时间>2 年;上次剖宫产为腹部下端横向切口,愈合良好,厚度>3 mm;阴道试产组产妇及家属均同意阴道试产,剖宫产组产妇和家属均自愿放弃阴道试产,两组均签署知情同意书。排除标准[4]:存在绝对剖宫产指征者;多胎妊娠;先兆性子宫破裂者;合并妊娠期高血压等妊娠合并症者;合并急慢性感染性疾病者;凝血功能异常者;子宫肌瘤直径≥6 cm 者等。
1.3 方法 剖宫产组行剖宫产进行分娩,腹部消毒,铺无菌巾,连续硬膜外麻醉后下腹部作横切口,分离脂肪层、筋膜层,充分暴露子宫下段,切开子宫浆膜层、肌层,破开胎膜,取出胎儿,切断脐带,胎儿和胎盘娩出后行肌瘤剔除术。阴道试产组孕妇行阴道试产,试产期间密切观察孕妇与胎儿体征,观察羊水、阴道出血等情况,必要时实施会阴侧切术;胎儿娩出后密切观察胎盘娩出情况,必要时手取胎盘,避免出血量过大。分娩中发现先兆性子宫破裂、产程停滞、胎盘早剥等剖宫产指征立即转为剖宫产。经阴道分娩结束后对宫腔进行检查,观察有无子宫瘢痕裂伤、胎盘残留等情况,并注射5 IU 缩宫素注射液(成都市海通药业有限公司,国药准字H51021983,规格:0.5 ml∶2.5 IU),按摩子宫促进宫缩。针对分娩后出血量较大、子宫收缩乏力者,肌内注射250 μg 卡前列素氨丁三醇(商品名:欣母沛,Pharmacia &Upjohn Company,注册证号H20120388,规格:1 ml∶250 μg)。
1.4 观察指标 记录阴道试产组中转剖宫产率;比较两组产妇产后出血量、住院时间、新生儿Apgar 评分及并发症发生情况。并发症主要包括宫缩乏力、胎盘早剥、产后大出血及产后感染等。
1.5 统计学方法 采用SPSS22.0 统计学软件进行数据统计分析。计量资料以均数±标准差 ()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 阴道试产组中转剖宫产情况分析 阴道试产组阴道试产成功34 例(97.14%),中转剖宫产1 例(2.86%)。
2.2 两组产后出血量、住院时间及新生儿Apgar 评分比较 阴道试产组产后出血量少于剖宫产组,产后住院时间短于剖宫产组,差异有统计学意义(P<0.05);两组新生儿Apgar 评分比较,差异无统计学意义(P>0.05)。见表2。
表2 两组产后出血量、住院时间及新生儿Apgar 评分比较()
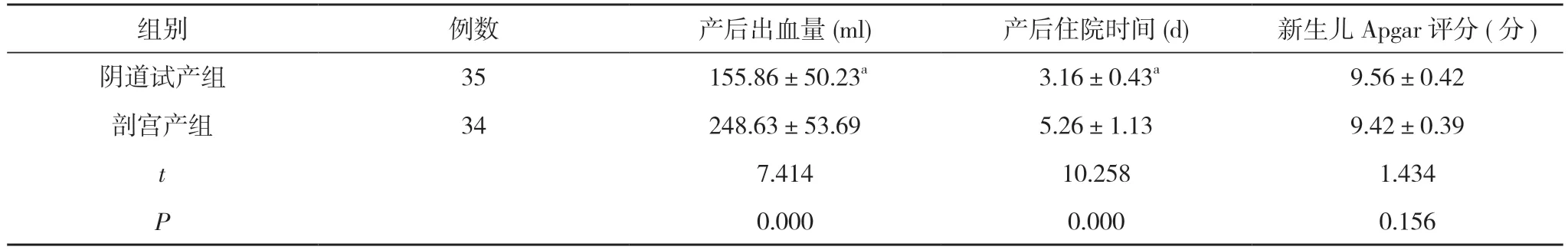
表2 两组产后出血量、住院时间及新生儿Apgar 评分比较()
注:与剖宫产组比较,aP<0.05
2.3 两组并发症发生情况比较 阴道试产组发症发生率与剖宫产组比较,差异无统计学意义(P>0.05)。见表3。

表3 两组并发症发生情况比较(n,%)
3 讨论
瘢痕子宫合并子宫肌瘤是不利于阴道分娩的重要危险因素,可增加子宫破裂、产后大出血、胎盘早剥等风险,严重者可危及母婴安全,需合理选择终止妊娠时间和分娩方式[5]。瘢痕子宫足月妊娠合并子宫肌瘤孕妇的分娩方式存在较多争议,临床多建议实施剖宫产进行分娩,阴道分娩率相对较低,该类孕妇阴道分娩的效果和安全性有待进一步明确[6,7]。
瘢痕子宫足月妊娠合并子宫肌瘤孕妇分娩方式相关研究显示,在产前B 超检查、子宫切口愈合情况、胎儿体重等指标正常情况下,可指导产妇进行阴道试产,密切监测产程,阴道分娩效果良好,成功率可达到80%~95%,中转剖宫产术率仅为5%~20%,且未明显增加产后出血量,母婴结局良好[8-10]。本次研究严格把控剖宫产指征,指导无绝对剖宫产指征的产妇进行阴道试产,阴道试产成功率较高,仅1 例(2.86%)产妇中转剖宫产,提示符合阴道试产指征且无绝对剖宫产指征者阴道分娩效果良好。此外,本次研究结果还显示,阴道试产组产后出血量(155.86±50.23)ml 少于剖宫产组的(248.63±53.69)ml,产后住院时间(3.16±0.43)d 短于剖宫产组的(5.26±1.13)d,差异有统计学意义(P<0.05);阴道试产组发症发生率与剖宫产组比较,差异无统计学意义(P>0.05)。由此可知阴道分娩产后出血量较少,且未明显增加分娩并发症风险,安全性较高。在新生儿结局方面,阴道试产组新生儿Apgar 评分(9.56±0.42)分与剖宫产组的(9.42±0.39)分比较,差异无统计学意义(P>0.05)。由此提示该类产妇进行阴道分娩可有效保障新生儿安全。瘢痕子宫足月妊娠合并子宫肌瘤孕妇可在严格控制指征、严密监测产程的条件下进行阴道试产,但是应注意充分利用超声评估胎儿体重、胎位、胎心等指标,观察瘢痕位置、愈合情况,厚度是否>3 mm,子宫肌瘤直径<6 cm,同时结合实验室检查及其他临床资料,综合分析、确认孕妇无异常指标才可实施阴道试产,若发现先兆性子宫破裂、产程停滞等剖宫产指征应及时实施剖宫产[11-13]。
综上所述,瘢痕子宫足月妊娠合并子宫肌瘤孕妇阴道分娩结局良好,有效降低了产后出血量,缩短了产后住院时间,且未增加分娩风险,应合理指导孕妇进行阴道试产,进而降低剖宫产术实施率。

