脑小血管病患者步态障碍与认知功能的关系研究
王金芳,王晏文,王万铭,李越秀,张玉梅
脑 小 血 管 病(cerebral small vessel disease,CSVD)是指由于各种病因影响脑内小动脉、微动脉、毛细血管、微静脉和小静脉所致的一系列临床、影像、病理综合征[1],隐匿起病、缓慢发展,部分可急性发作,临床上可表现为卒中、认知障碍、步态和平衡功能障碍、情绪障碍、排尿障碍等,严重影响了患者的生存质量。其中步态和平衡功能障碍明显增加患者跌倒风险,是患者日常生活能力下降、住院率增加、并发症和死亡率增加的重要因素之一。
CSVD 患者认知障碍和步态障碍常并存,研究发现步态缓慢是老年人认知能力下降和痴呆的预测因子,并与死亡率增加有关[2]。然而,步态障碍却未得到认知障碍同等的重视度[3],步态障碍与CSVD患者以执行功能减退为特征的认知减退模式的关系亦需进一步研究。因此,本研究试图通过早期探索CSVD 患者步行能力与执行功能的关系,为防止CSVD患者摔倒致残及通过运动锻炼延缓痴呆进展提供依据。
1 资料与方法
1.1 一般资料
选择2019年12月至2020年12月于长江航运总医院神经内科住院的CSVD 患者60 例。纳入标准:头部MRI 检查符合CSVD 特征[4,5]:①近期皮质下小梗死(recent small subcortical infarct):DWI提示急性深部小梗死[腔隙性梗死],直径<2 cm;②假定血管源性的白质高信号(white matter hyperintensity of presumed vascular origin):FLAIR 提示白质高信号,见于白质和深部灰质及脑干,呈T2/FLAIR 高信号,T1WI 多不可见但偶为低信号,数量较多时可融合;③腔隙性脑梗死(lacunar infarction):FLAIR 上提示腔隙,内为脑脊液,直径在0.3~1.5 cm之间,位于白质或深部灰质或者脑干,信号同脑脊液;④血管周围间隙(perivascular space):T2WI 提示血管周围间隙,因内为脑脊液样液体故而呈高信号,直径<3 mm,圆形或线形,位于白质和深部灰质,明显时T1上可见低信号;⑤脑微出血(cerebral microbleed,CMB):CMB 在颅脑磁敏感加权成像序列(susceptibility weighted imaging,SWI)表现为小范围(通常直径为2~5 mm,最大不超过10 mm)的圆形或卵圆形黑色信号病灶,周围无水肿现象;⑥脑萎缩(brain atrophy,本研究将在CSVD 的前提下出现的脑容积减少,而非肉眼可见的特定局部损伤例如颅脑创伤或脑梗死所致的脑容积减少定义为脑萎缩。MRI可见脑体积缩小,脑沟变宽加深,脑回变窄,脑室扩大。排除标准:不能纠正的视力、听力障碍,或其他原因,不能配合检查;可疑存在其他神经系统疾病;其他原因的脑白质高信号,如多发性硬化、代谢或中毒性脑病、感染等;有严重的骨关节疾病,影响活动;因卒中就诊者,在急性症状发生6 月后进行认知和运动功能评估;可能的心源性栓塞或大动脉硬化性脑梗死;影响步态的神经系统疾病及其他系统疾病,如帕金森病、颈腰椎疾病、严重的骨关节疾病等;近期使用乙酰胆碱酯酶抑制剂、安定类药物。本研究经长江航运总医院伦理委员会审批通过,所有患者知情同意。
1.2 方法
1.2.1 临床资料收集 收集所有患者的年龄、性别、受教育年限等人口学资料,统计高血压、糖尿病、脂蛋白代谢紊乱、用药情况、吸烟史、饮酒史、家族史、神经系统查体、近期实验室检查及影像资料等相关临床信息,进行关于平衡功能的自我测评,主要包括是否使用辅助设备帮助行走、设备的类型,是否使用相应的药物等。所有受试者均完成焦虑抑郁自评量表以确定其心理状态。
1.2.2 患者分组 60例患者被分为跌倒组与非跌倒组;其中具备如下症状中1项或多项考虑为步态和平衡功能障碍[6],纳入跌倒组:运动速度减慢,步长减小,行走拖地,行走、转身、起立过程中不稳或不安全感,入组前6月自述≥2次的跌倒史。跌倒的定义为任何导致与支撑表面意外接触的事件,需排除任何不可避免的环境导致的跌倒发生,如椅子倒塌。所有受试者经过评估后,1 例患者因跌倒后骨折被排除,最终32 例非跌倒患者和27例跌倒患者被纳入本研究。
1.2.3 神经心理学量表评价 采用简易精神状态量表(Mini-Mental State Examination,MMSE)与蒙特利尔认知评估量表(Montreal Cognitive Assessment,MoCA)评价受试者的总体认知水平,连线测验、数字符号转换测验、词语分类流畅性测验、数字广度测验及色词干扰测验评估患者的注意及执行功能。
1.2.4 运动功能评价 采用起立-行走计时测试(get-up and go test,TUG)评价受试者的运动功能。测试者记录患者背部离开椅背到再次坐下(靠到椅背)所用的时间(测试时间),共测试3次,取后两次的时间均数,得到最终时间。在鉴别跌倒人群时,以16 s 为界限值,TUG 的敏感性和特异性为87%[7]。简明运动试验(Short Physical Performance Battery,SPPB)[8]包括站立平衡检查(包括并联站立、半串联站立及串联站立)、4米行走和5次重复坐位起立测评,每部分0~4分,总分为各部分计分之和,大于12分表示运动功能正常。Berg平衡量表[9]将平衡功能由易到难分为14项内容进行检查,每项评分内容分为0~4五个等级,总分为各部分计分之和,最低分0分,最高分56分。
1.3 统计学处理
采用IBMSPSS19.0 版统计软件处理数据,对各变量进行描述性分析,分类变量采用频数(百分数)表示,连续变量以(均数±标准差)表示。组间正态分布计量资料的比较采用两独立样本t检验,组间计数资料的比较采用χ2检验。将性别、年龄和受教育程度作为控制变量,运用皮尔逊相关分析对入组被试运动功能评分与认知功能评分进行相关分析,进一步运用多元线性回归分析CSVD 患者SPPB 评分与注意功能的关系,P<0.05为差异有统计学意义。
2 结果
2.1 2组一般临床资料比较
非跌倒组32 例,跌倒组27 例,2 组一般资料差异均无统计学意义(均P>0.05),见表1。
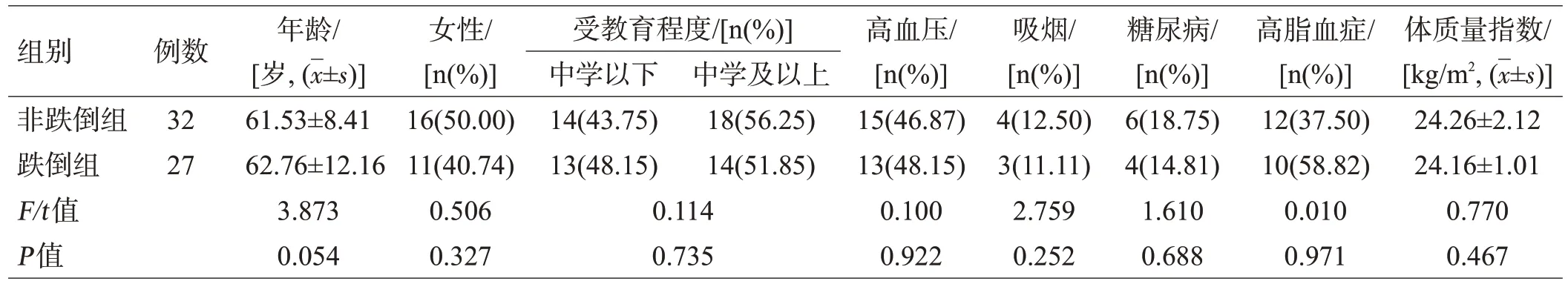
表1 2组一般资料比较
2.2 2组认知功能评分比较
与非跌倒组相比,跌倒组的总体认知功能评分(MMSE、MoCA 评分)和执行功能评分均降低,差异有统计学意义(P<0.05),见表2。
表2 2组认知功能评分的比较()
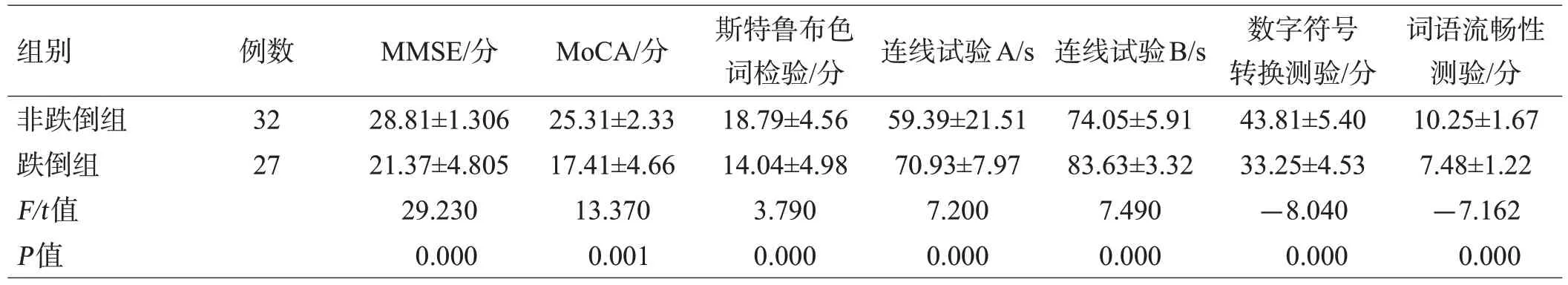
表2 2组认知功能评分的比较()
组别非跌倒组跌倒组F/t值P值例数32 27 MMSE/分28.81±1.306 21.37±4.805 29.230 0.000 MoCA/分25.31±2.33 17.41±4.66 13.370 0.001斯特鲁布色词检验/分18.79±4.56 14.04±4.98 3.790 0.000连线试验A/s 59.39±21.51 70.93±7.97 7.200 0.000连线试验B/s 74.05±5.91 83.63±3.32 7.490 0.000数字符号转换测验/分43.81±5.40 33.25±4.53-8.040 0.000词语流畅性测验/分10.25±1.67 7.48±1.22-7.162 0.000
2.3 2组总体运动功能分析结果
6.67 %的患者不能完成并联站立,30%不能完成半串联站立,31.67%不能完成串联站立,8.33%不能完成5 次重复坐位站起,见表3。与非跌倒组相比,跌倒组的运动功能评分(SPPB、TUG、BBS评分)均降低,差异有统计学意义(P<0.05),见表4。
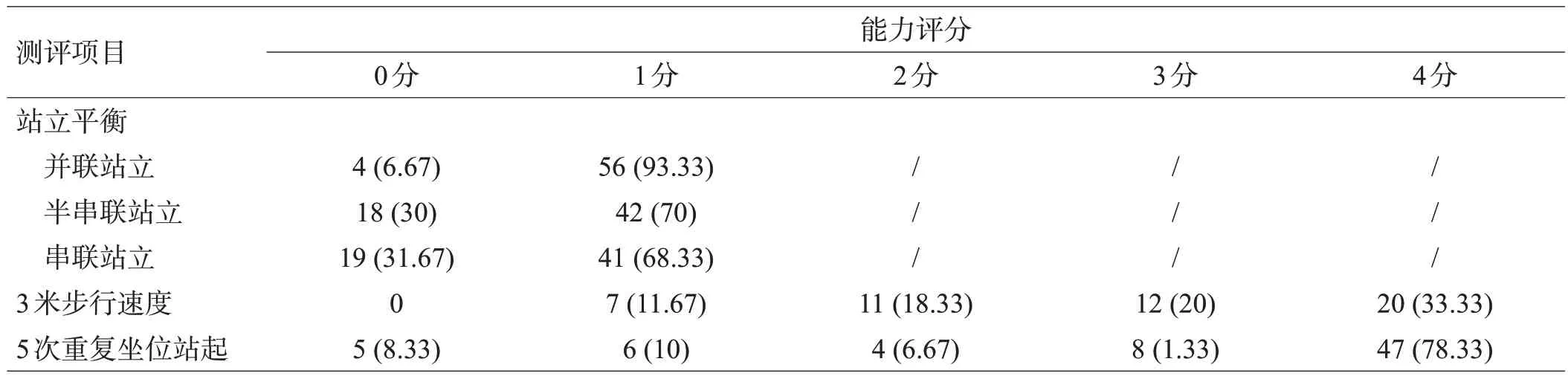
表3 入组患者SPPB结果[例(%)]
表4 2组运动功能评分比较()
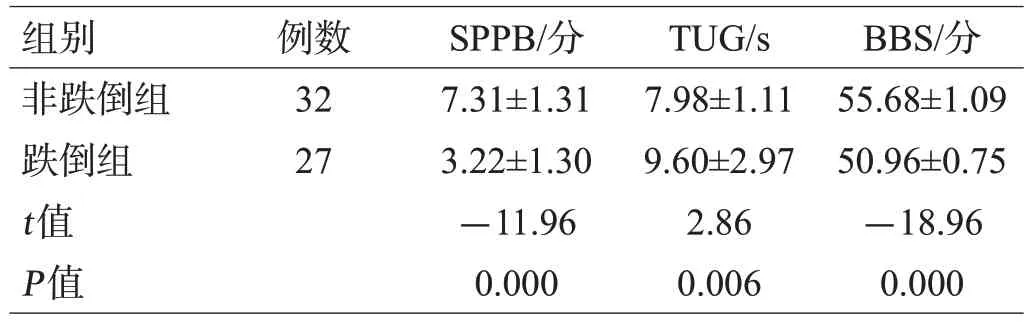
表4 2组运动功能评分比较()
组别非跌倒组跌倒组t值P值例数32 27 SPPB/分7.31±1.31 3.22±1.30-11.96 0.000 TUG/s 7.98±1.11 9.60±2.97 2.86 0.006 BBS/分55.68±1.09 50.96±0.75-18.96 0.000
2.4 CSVD患者运动功能与认知功能障碍的相关性分析
将性别、年龄和受教育程度作为控制变量,对MMSE、MoCA 评分分别与BBS 评分与SPPB 评分进行皮尔逊相关分析,结果发现:入组患者MMSE、MoCA 总分与BBS 评分及SPPB评分显著相关(P<0.05),见表5。将评估执行功能的连线试验A、连线试验B、斯特鲁布色词检验、数字符号检验、词语流畅性测验作为自变量,SPPB评分作为因变量纳入多元回归分析发现,SPPB评分结果与斯特鲁布色词检验结果呈负相关,与数字符号转换检验结果呈正相关,见表6。
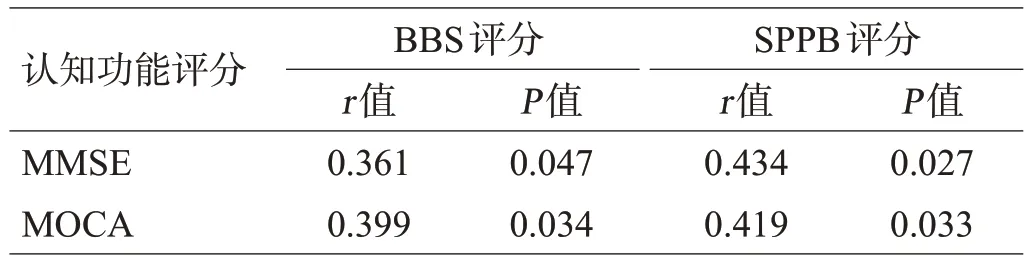
表5 CSVD患者认知功能评分与步态评分相关性分析
3 讨论
CSVD 患者步态异常与认知功能障碍常共存,研究发现执行功能障碍可预测老年人跌倒风险[10],而步速减慢亦可预测认知障碍[11]。因此,明确CSVD 运动功能与认知功能的关系具有重要意义。本研究基于CSVD 患者临床认知功能与总体运动评分进行分析发现,CSVD 患者简明运动及平衡功能减退与其注意功能减退明显相关,CSVD 患者跌倒组步态与认知功能的障碍程度更严重,且步态障碍与认知功能障碍的严重程度相关。这有利于认识早期筛查步态和平衡障碍的重要性,为防止CSVD 患者摔倒致残及通过运动锻炼延缓痴呆进展提供依据。
正常的步态和平衡能力是锥体系和锥体外系共同协调的结果,由于脑白质病变、腔隙性梗死等脑小血管病变破坏了脊髓运动系统和皮质、基底节纤维联系的完整性,因此CSVD患者往往表现出一定的步态和平衡功能障碍[12,13]。本研究得出同样的结论,CSVD患者存在步态障碍与认知功能障碍,且认知功能受损越重的患者其步态与平衡障碍越重。
既往关于CSVD的研究也多集中在认知功能障碍方面。步态需要认知过程的参与,机制上步态与认知互通有无[12]。步态障碍是预测认知障碍的独立危险因素[14],除认知障碍外,CSVD步态障碍还与患者远期死亡风险增加显著相关[15]。在认知域中,执行和关注与步态控制关联密切,本研究通过对CSVD患者SPPB评分和执行功能评分的相关分析,发现CSVD患者运动功能减退与执行/注意功能损害有相关性。澳大利亚塔斯马尼亚认知与步态研究纳入了385 例社区人群,采用传统影像学序列进行基于体素的白质分析,发现累及丘脑前辐射的白质高信号,可能通过影响额叶运动皮质与基底神经节、脑桥等皮质下结构的连接影响步态[16]。欧洲多中心参与的LADIS研究也发现,胼胝体萎缩同时与认知功能减退及步态障碍有关[12]。研究表明,腔隙性脑梗死、脑微出血、白质损害等脑小血管病变与老年步态障碍相关[17,18]。CSVD患者的步态障碍可能还涉及其他因素,包括病变位置和伴随发生腔隙性梗死的数量等[19]。Karlijn等[20]通过基于体素的形态学分析研究CSVD患者白质完整性与步态完整性之间的关系,结果表明白质完整性的广泛破坏与步态异常相关,尤其是参与运动表现认知控制的前额叶皮质白质纤维的缺失与步态障碍的关系更明显。我国学者赵静等[21]利用弥散张量成像结合脑灌注评估发现脑白质完整性损伤尤其是颞叶损伤是CSVD 患者伴发MCI 的重要标志,且与脑血流灌注有关。前期研究认为包括额叶、胼胝体在内的受累脑区白质完整性异常可能是引起CSVD患者认知和步态障碍的共同解剖学基础[20]。学者进一步研究了白质病变和腔隙性梗死的严重程度和部位对步态的影响,结果表明白质病变和腔隙性梗死均与步速和TUG评分独立相关[13,22]。亦有研究者发现CSVD 患者步态障碍与皮质厚度有关[23]。RUN DMC 研究对 485 例老年 CSVD 患者进行研究,发现CMBs越多,步幅越短,在Tinetti和TUG测试中的表现越差。CSVD影像学标志总负荷评估是一种评估CSVD引起的脑损伤的新方法[24],研究发现CSVD 的总MRI 负荷较高与较低的步态速度和较差的TUG性能有关[20]。总之,步态障碍的产生是一个非常复杂的过程,其发生机制尚需进一步研究。
综上所述,CSVD患者存在认知功能和躯体运动功能减退,随着认知功能的减退,其步态不稳及平衡障碍的发生风险的增加。但患者及家属对这些特征的改变认识度不够,需要医护工作者早期筛查步态特征的改变,尤其是存在认知功能障碍患者的步态及平衡功能的早期筛查,以预防和降低跌倒的发生风险。
