脑卒中并发便秘危险因素的Meta分析*
彭寒梅,蒋运兰,周月,陈曾丽,谢红梅,刘露
(1.成都中医药大学,四川成都 610072;2.成都中医药大学附属医院,四川成都 610075;3.四川护理职业学院,四川成都 610100)
脑卒中又称中风,是脑动脉系统病变引起血管痉挛、闭塞或破裂,造成急性发展的脑局部循环障碍和以偏瘫为主的肢体功能损害[1]。便秘已成为脑卒中后的常见并发症之一[2]。国外有关研究显示,卒中后便秘的发病率在30%~60%之间[3-4],卒中后便秘会诱发脑出血、心律失常、心肌梗死等,降低了患者的生存率及生活质量,同时给患者造成极大的心理负担、经济负担[5-7]。因此,明确卒中后便秘的危险因素对于早期预防和有效管理意义重大。到目前为止,已有多项研究调查了脑卒中后便秘发生的危险因素,各研究结果不尽一致且部分研究仅是单因素分析。杨宇等[8]表明神经功能受损程度是卒中后便秘的危险因素。周朝芳[9]认为卒中病变部位影响着神经功能缺损程度,脑的排便中枢受损影响胃肠动力。王海英等[10]认为是进食的食物量、种类、进食方式影响胃肠动力而造成便秘。关于卒中后便秘的危险因素暂无综合的结论,因此本文收集了国内外关于卒中后便秘的危险因素的研究文献并对其进行Meta分析,探讨多种危险因素与脑卒中后便秘发生的相关性,以期为早期采取精准的防治措施、帮助临床上患者恢复起一定指导作用。
1 资料与方法
1.1 纳入与排除标准
1.1.1 纳入标准①研究对象:经临床诊断标准、CT、MRI证实的脑卒中患者;年龄≥18岁。②研究类型:队列研究、病例-对照研究。③暴露因素:与脑卒中并发便秘相关的暴露因素。④结局指标:与脑卒中后发生便秘的相关因素的RR值、OR值和P值。
1.1.2 排除标准①无法获取结局数据的文献;②非英文或中文的综述文献、个案报道;③危险因素与大多数研究有明显差异;④无法提取OR值及单因素分析的文献。
1.2 检索策略计算机检索中国知网、维普、SinoMed、万方、PubMed、Web of Science、EMbase、The Cochrane Library数据库至2021年5月1日有关脑卒中患者发生便秘的危险因素的病例-对照研究、队列研究。采用主题词和自由词相结合的检索方式。中文检索词:卒中、脑卒中、脑梗死、脑梗塞、脑出血、脑血管事件、便秘、危险因素、影响因素、相关因素等;英文检索词:strokes、cerebrovascular accident、cerebrovascular accidents、strokes cerebrovascular、apoplexy、cerebral stroke、risk factors、related factors、influence factor等。以CNKI为例制定检索策略,见表1。

表1 CNKI数据库检索策略
1.3 文献筛选及资料提取 两名研究者根据纳入排除标准,独立的筛选文献、提取资料、进行交叉核对,出现分歧时进行讨论或咨询第三方。先阅读文题初筛,排除综述及不相关的文献,再阅读摘要和全文。提取内容:①基本信息,如第一作者、研究地区等;②研究对象的基线特征;③暴露因素的具体细节;④结局指标及结果测量数据。
1.4 偏倚风险评价 两名研究者进行偏倚风险评价、交叉核对。通过纽卡斯尔-渥太华量表(Newcastle-Ottawa Scale,NOS)文献质量评价量表进行评价;由3个维度8个条目组成,研究对象选择4个条目、组间的可比性1个条目、结果/暴露因素测量3个条目,用“是”、“否”及“不清楚”作答,满分9分。1分为描述清楚,0分为描述不清楚或不适合,可比性最高分为2分,≥6分表示质量较高,≤6分表示质量较低,得分越高表示偏倚风险越低[11-12]。
1.5 统计方法 选择RevMan 5.4软件对提取的数据进行Meta分析。分类变量则用OR为效应指标,各效应量均给出其估计值和95%CI。首先判断各研究结果间的异质性:纳入文献的异质性采用χ2检验进行分析并根据I2值判断异质性大小,P>0.10、I2≤50%为无统计学异质性,则选择固定效应模型;P≤0.10、I2>50%为有统计学异质性,则需要分析异质性来源,排除明显的临床异质性,选择随机效应模型。临床异质性明显,则选择亚组分析等方法进行处理,或只行描述性分析。若纳入Meta的文献篇数≥10,则用漏斗图评估发表偏倚。
2 结果
2.1 文献筛选流程及结果 共获得相关文献903篇,逐层筛选,最终纳入13项研究,其中队列研究3篇[13-15]、病例对照研究10篇[16-25],共纳入研究对象2812例,流程及结果见图1。

图1 文献筛选流程及结果
2.2 基本特征与偏倚风险评价结果 共纳入13篇文献,其中英文文献3篇、中文10篇,危险因素8个,基本特征与偏倚风险评价结果见表2。
2.3 Meta分析结果
2.3.1 年龄 共纳入8项研究[13,16,18-23],选择随机效应模型评估危险因素,结果显示:年龄≥60岁(OR1.35,95%CI[1.17,1.55],P<0.00001)是脑卒中并发便秘的危险因素,见图2。
2.3.2 性别 共纳入5项研究[16,18,21-23],选择固定效应模型评估危险因素,结果显示:性别(女性)(OR3.77,95%CI[2.48,5.73],P<0.00001)是脑卒中并发便秘的危险因素,见图3。

图3 性别(女性)对脑卒中后便秘影响的森林图
2.3.3 卒中类型(出血性脑卒中)共纳入6项研究[17-19,21-23],选择随机效应模型评估危险因素,结果显示:卒中类型(出血性脑卒中)(OR2.87,95%CI[1.94,4.25],P<0.00001)是脑卒中并发便秘的危险因素,见图4。
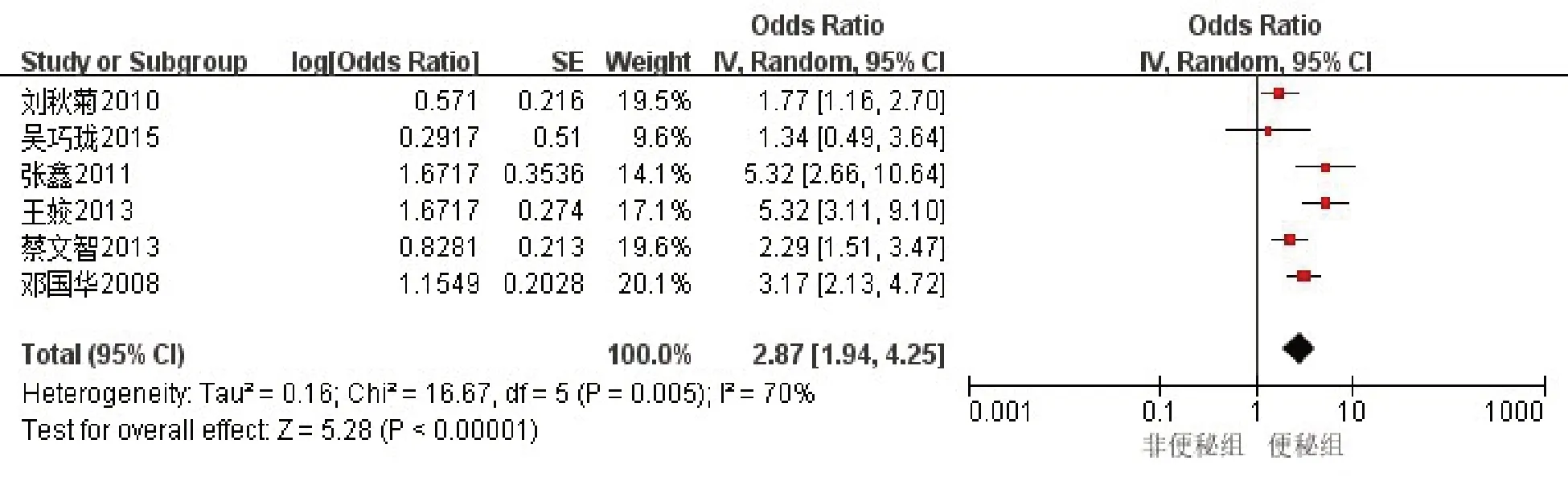
图4 卒中类型对脑卒中后便秘影响的森林图
2.3.4 卒中病变部位 共纳入4项研究[17,21,23-24],选择随机效应模型评估危险因素,结果显示:卒中病变部位(基底节病变)(OR4.15,95%CI[1.61,10.71],P=0.003)是脑卒中并发便秘的危险因素,见图5。
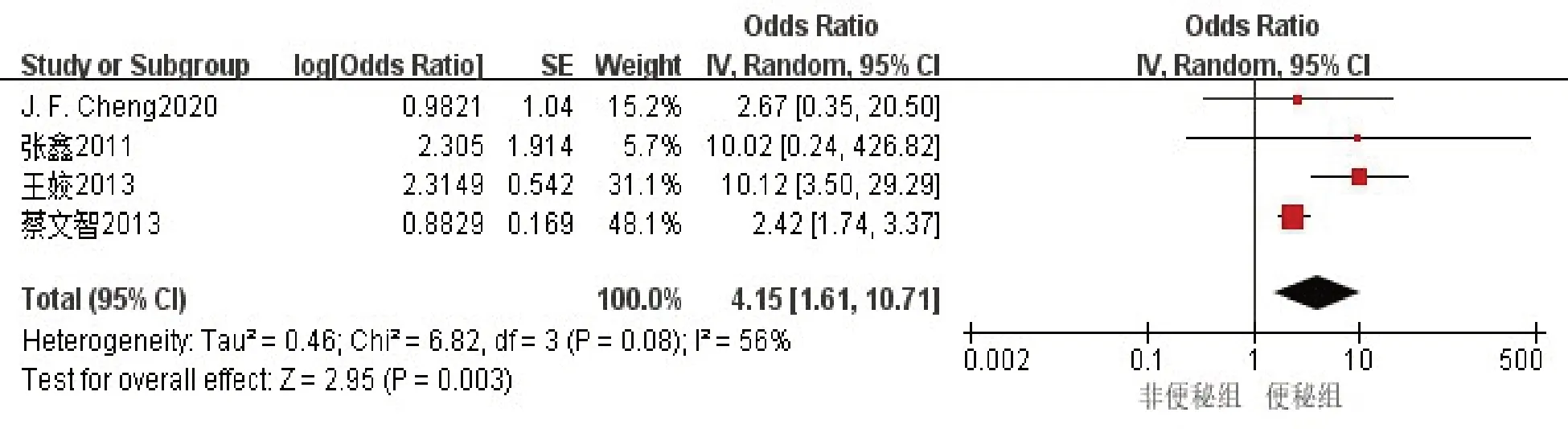
图5 卒中病变部位对脑卒中后便秘影响的森林图
2.3.5 排便环境 共纳入3项研究[14-15,19],选择固定效应模型评估危险因素,结果显示:排便环境(隐蔽环境)(OR2.36,95%CI[1.69,3.28],P<0.00001)是脑卒中并发便秘的危险因素,见表3。
2.3.6 合并糖尿病 共纳入2项研究[16,25],选择固定效应模型评估危险因素,结果显示:糖尿病(OR1.55,95%CI[0.79,3.05],P=0.20)不是脑卒中并发便秘的危险因素,见表3。
2.3.7 BI共纳入2项研究[14,25],选择随机效应模型评估危险因素,结果显示:BI(OR1.00,95%CI[0.95,1.04],P=0.87)不是脑卒中并发便秘的危险因素,见表3。
2.3.8 应用抗抑郁药 共纳入2项研究[18,22],选择固定效应模型评估危险因素,结果显示:应用抗抑郁药(OR3.66,95%CI[1.68,7.96],P=0.001)是脑卒中并发便秘的危险因素,见表3。
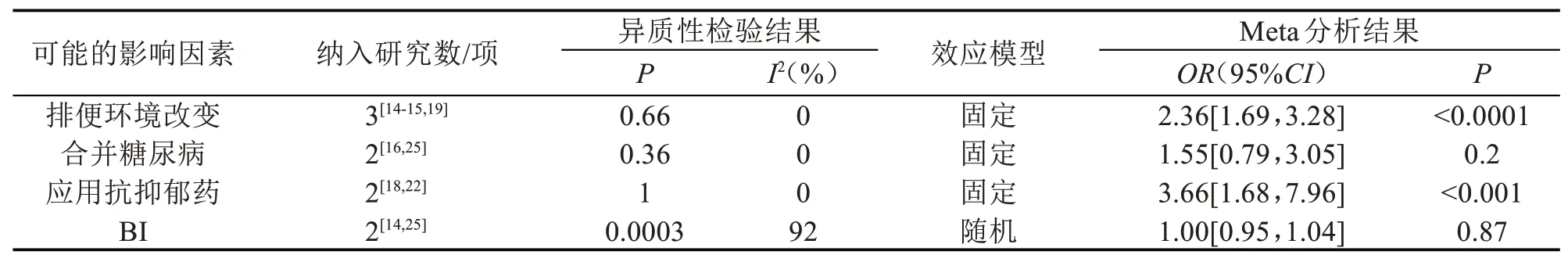
表3 脑卒中后便秘危险因素的Meta分析结果
2.4 敏感性分析和发表偏倚 逐个剔除纳入研究进行敏感性分析,剔除前后结果未发生方向性改变,表明本研究的结果相对较稳定。在年龄这一危险因素分析中,戚胜这篇研究与其他研究不同,横线落于左侧,利于非便秘组,但剔除该研究,结果并未发生方向性改变。分析其原因,可能与该研究便秘组和非便秘组病例数有关,该研究非便秘组为243例,便秘组为106例,人数差异较大。由于各结局指标所纳入的研究数量<10,故未进行发表偏倚检验。
3 讨论
目前,脑卒中已成为全球首要致残病因和次要致死原因[26],具有高致残率、高发病率和高死亡率。现如今,脑卒中也成为我国的第一大致死原因[27],已严重影响患者的预后、生活质量等,分析其危险因素,对于脑卒中后便秘的防治意义重大。
戚胜等[20]的Logistic回归分析中还提及了文化程度低、性格、饮食、锻炼、经济等这些相关因素,但在其他研究当中未提及;或其他研究有这些因素,但评定指标不一致,故未进行Meta分析。在卒中后便秘的危险因素中,年龄被纳入研究的次数最多,这部分研究均认为年龄>60岁更容易在脑卒中后发生便秘。老年患者器官功能逐渐减退,参与排便的肌肉收缩力减弱,排便动力下降,对于蔬菜、水果等膳食纤维含量高的食物摄入不足,从而导致大便干结、停留在结直肠时间长,最终不易排出[28];在脑卒中患者中,女性比男性更容易发生便秘,这更多可能与女性患者性格有关。由于女性较敏感、心理承受能力较弱,卒中后容易出现紧张、焦虑、抑郁等不良情绪,这些不良情绪抑制了自主神经对大肠的支配,从而影响排便,出现排便障碍[29]。因此对于高龄女性的脑卒中患者需要多加关注,及时准确评估,因其可能更容易发生便秘。目前关于脑卒中病变部位与便秘关系的研究不多,YI JH等[30]表明受损脑区与出现排便障碍与否之间并无相关性,LIN CJ等[25]却表明卒中的病变部位是排便障碍的独立危险因素,与本研究结果一致。现存的关于排便隐蔽环境改变、合并糖尿病这两个因素与卒中后便秘相关性的研究相对较少,Meta分析结果显示排便环境是否隐蔽和糖尿病是脑卒中并发便秘的危险因素,但由于研究数量及质量的限制,还需更多研究进一步探索其之间的相关性。在一些研究中提到一些药物与脑卒中后便秘相关。Lim SF等[15]研究认为服用预防性泻药者在卒中后发生便秘的可能性小,Cheng JF等[24]认为抗高血压药、脱水药是脑卒中后便秘的影响因素。本研究结果显示,应用抗抑郁药是脑卒中后便秘的影响因素,但纳入研究较少。在药物因素这一方面,部分研究提及了各类药物,但数量普遍较少并且未指出具体何种药物会影响卒中后便秘,故还需要更进一步的探索。同时通过本研究发现,国外更多的是关于卒中后发生并发症的综合分析、高质量护理及医疗状况评估与卒中并发症的关系、卒中后出现失禁情况的探讨,而针对于单一的卒中后便秘的相关因素研究较少;而国内较多研究探讨卒中后便秘及便秘后的干预治疗措施,国内外卒中后便秘这方面研究出现的差异,不知是否与国内外生活环境、饮食情况及身体状况等相关,这也是值得探讨的问题。关于脑卒中并发便秘的一些其他相关危险因素目前尚无定论,未来还需更多高质量研究进一步论证,以探索脑卒中并发便秘的机制与原因。
本研究的局限性在于:①由于部分危险因素的研究数量较少,因此对于本研究结果的解释仍需谨慎;②研究质量(病例对照研究、队列研究)得分≥6分,但部分病例对照研究在可比性因素控制上做得不好,并未控制混杂因素,或是在暴露方面并未做到或提及盲法,质量相对较低;③纳入研究仅来源于社区、医院,且医院占比多;④本研究纳入研究大多为中文发表的文献,国外对于单一卒中后便秘研究较少,更多关注于卒中后出现的并发症发生率、评估、高质量护理及医疗并发症,以及老年患者便秘情况等,这可能会导致一定的选择性偏倚。
综上所述,本研究通过相关文献进行Meta分析,认为高龄(≥60岁)女性、出血性脑卒中、卒中位于基底节病变部位,以及隐蔽的排便环境、是否应用抗抑郁药这些因素可能是卒中后便秘的危险因素,通过监测这些因素,可对卒中后未发生便秘患者进行早期预防,已发生者则及时采取措施,改善其预后情况。但由于本研究的局限性,结果及其余危险因素的相关性尚需更严谨的临床试验验证。

