臀肌挛缩综合症对患者运动能力的影响分析
谢齐,丁陶,李智,吴宏日
臀 肌 挛 缩 症(gluteal muscle contracture,GMC)[1-3]是多种原因导致臀部肌肉及筋膜发生纤维化挛缩,继而引发髋关节特定功能障碍的临床症候群。该病在发展中国家比较多见,有文献报道我国青少年人群患病率为7‰~9‰[4-5]。由于GMC 所表现的异常姿态严重影响患者生活质量或身心健康,早期手术已逐渐成为常规治疗手段。当前,GMC 研究多数以探查其病因病理和评估临床疗效为主[6-12],很少有观察GMC 对患者运动能力的影响,以及患者术后改善情况。对部队学员而言,不仅要关注部队学员生活质量(如异常姿态),而且要注重GMC 对学员必要军事素质的影响[13]。其中,3 km 耐力跑是涉及髋关节且衡量部队学员运动能力的重要指标之一,有研究表明GMC 患者髋关节肌肉力量受到的影响主要表现在屈肌肌群、外旋肌群以及外展肌群肌肉力量发生代偿性增强,伸肌肌群力量较弱[6],这些肌群力量异常发展是影响3 km耐力跑的关键。因此,本研究分析了GMC 对患者运动能力(3 km 跑)的影响,并进一步观察手术后主要功能要素的变化,为在运动中有效识别此类患者及采取针对性治疗提供参考。
1 资料与方法
1.1 患者资料
GMC 临床症状表现为行走或奔跑障碍、坐位时无法翘二郎腿,无法完成并腿下蹲,下蹲过程双髋分开呈蛙式位且过程出现髋部弹响现象。某部队高校于2021 年11 月至2022 年5 月有1 名24 岁男性学员和8 名20 岁男性学员均因训练中发现异常姿态和中长跑成绩不能提升而就诊。经功能筛查后发现:所有患者站立位双膝明显外展且双脚呈“外八字”,并腿下蹲双膝外展无法并拢,脚跟无法触地,快速行走或跑步时膝关节外张并伴随躯干左右摆动,呈上下跳跃,并且步频越快越明显。X 片检查可见假性双髋外翻,股骨颈干角>130°,小粗隆明显可见。经综合评估后所有病例均为双侧臀肌GMC,并将患者病症具体细分为3 型,单纯臀大肌挛缩型、单纯臀中肌挛缩型和复合挛缩型(包括臀大肌、臀中肌、臀小肌),9 例患者中单纯臀大肌挛缩5 例,单纯臀中肌挛缩1 例,复合挛缩型3 例。研究已获得学员的书面知情同意书,用于发表本病例相关临床和训练资料。
1.2 方法
3 km 跑耐力训练中所有学员前期手术愿望不强。但是为了提升3 km 跑成绩,教练监测实施2 个月心肺耐力训练,发现患者除训练效果不佳、成绩提升缓慢外,还存在核心肌群不稳定、肌力不平衡等问题,最终所有学员接受手术治疗。
学员采用常规的双侧臀肌挛缩开放手术,切去臀部变性纤维化的挛瘢痕。术后病理提示病变组织肉眼呈灰褐色、条索状,镜下骨骼肌明显萎缩且呈现纤维玻璃样变。9 例患者于2021 年12 月进行手术,术后1 周出院,且待伤口完全愈合后逐步恢复耐力训练。专项耐力训练计划于2020 年2 月至2021 年5 月进行,训练手段主要以肌力平衡、核心稳定、肌肉耐力为目标导向实施。见表1。并实时记录9 例患者术前术后(6 个月)不同阶段姿态和3 km 跑数据(综合成绩、配速、步频步幅)的变化。

表1 3 km 耐力跑专门性训练计划
1.3 统计学处理
2 结果
2.1 异常姿态的改善情况
术后6 个月观察结果表明,患者站立位双膝无明显外展,双脚呈“外八学”幅度减少,自然下蹲时脚跟可以勉强触地,双膝能够并拢,快速行走和跑步时膝关节自然前屈无外展,身体左右摆动幅度明显减小,无上下跳跃。提示9 例患者治疗后综合评级均为良好。
2.2 运动能力(3 km 跑)综合成绩的改善情况
术前9例GMC患者3km 跑阶段1:术前初始成绩(未训练)总用时长为(16.07±0.69)min,阶段2:测试(术前训练)总用时长为(15.86±1.39)min,阶段3:术后6 个月专门性训练后,总用时长为(13.35 ± 0.58)min。9例患者3 km跑阶段1、阶段2和阶段3总用时长逐渐减少,差异具有统计学意义(F=3.40,P<0.05)。
2.3 3 km 跑配速的改善情况
对9 例GMC 患者进行步态测试,3 km 跑平均配速阶段1:术前初始成绩(5.50±0.07)min,阶段2:术前训练后(5.50±0.29)min,阶段3:术后6个月(4.50±0.19)min,3 个阶段的平均配速差异有统计学意义(P<0.05)。分别进行两两比较发现,在平均配速上阶段1与阶段2比较差异无统计学意义(P>0.05),阶段2 与阶段3 比较差异有统计学意义(P<0.05)。每千米配速中第1个1 km阶段1:术前初始成绩(4.50±0.07)min,阶段2:术前训练后(4.50±0.09)min,阶段3:术后6 个月(4.50 ± 0.42)min,3 个阶段的第1 个1km 差异有统计学意义(P<0.05)。第2 个1km 阶段1:术前初始成绩(5.50±0.03)min,阶段2:术前训练后(4.50 ± 0.09)min,阶段3:术后6 个月(4.50 ±0.42)min,3 个阶段的第2 个1km 差异有统计学意义(P<0.05)。第3 个1km 阶段1:术前初始成绩(6.00±0.03)min,阶段2:术前训练后(5.50±0.05)min,阶段3:术后6 个月(4.50 ± 0.00)min,3 个阶段的第3 个1 km差异有统计学意义(P<0.05)。见表2。
表2 9 例患者术前术后3 km 不同阶段配速情况(min,± s)
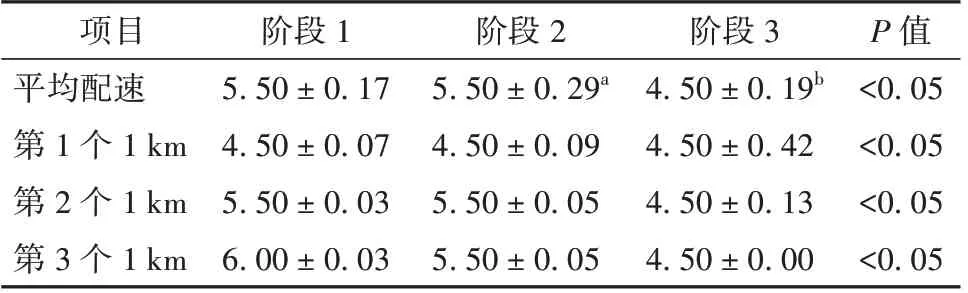
表2 9 例患者术前术后3 km 不同阶段配速情况(min,± s)
注:与阶段1 比较aP>0.05,与阶段2 比较bP<0.05;阶段1 为未进行训练的术前初始成绩,阶段2 为术前训练2 个月后成绩,阶段3 为术后6 个月并结合耐力训练成绩
P 值<0.05<0.05<0.05<0.05项目平均配速第1 个1 km第2 个1 km第3 个1 km阶段1 5.50±0.17 4.50±0.07 5.50±0.03 6.00±0.03阶段2 5.50±0.29a 4.50±0.09 5.50±0.05 5.50±0.05阶段3 4.50±0.19b 4.50±0.42 4.50±0.13 4.50±0.00
2.4 3 km 跑步频及步幅的改善情况
从散点图分布提示,9 例患者初始术前每分钟步频变化异常,总步数2 575 步,平均步频154 步,步频均呈现总步数多,步频慢现象。见图1A。同时,术后6 个月每分钟步频较术前变化不明显,总步数2 198 步,平均步频160 步,总步数显著减少,但每分钟步频提高。见图1B。另外,所有患者术前平均步幅较小,术前平均步幅为1.21 m,说明受到髋关节的影响明显,同理想步幅比较显示步幅偏小且浮动较大。见图1C。术后6 个月测试平均步幅为1.37 m,其步幅较术前得到较明显提升且趋于稳定。见图1D。

图1 GMC 学员3 km 跑步频、步幅术前术后分布情况
3 讨论
3.1 GMC 影响高校部队学员运动能力
本研究表明,GMC 不仅对患者正常姿态造成影响,而且明显降低患者跑动能力。其中,GMC 患者跑动步幅整体较大缩小,不同时间段内步幅变化幅度增大,同时患者每分步频数增多且不稳定,该2 个功能要素整体影响学员能力训练和3 km 跑成绩。值得注意的是,当前文献描述GMC 对患者姿态影响较多[14-17],还没有学者评估其对运动能力的具体影响。这种影响可能与GMC 病理生理特征有关[18-19]。GMC 除了导致本身的肌群纤维化挛缩外,还会引起周围肌群、筋膜,甚至骨关节的结构性变化,继而导致下肢整体动作模式、肌肉动力链、骨骼轨迹等发生变化,从而对跑动能力造成重要影响。
同时,术后再评估数据表明患者步幅改善较大,并使3 km 跑测试成绩总体得到较明显提升,其中步频的变化不是特别明显。其一方面表明,手术结合特定功能锻炼能使髋关节限制得到较明显释放,这与其他类似研究相一致[7-10]。另一方面也提示,GMC 主要通过影响步幅水平而限制其运动能力。
3.2 手术结合特定训练是改善GMC 运动能力的有效手段
虽无明确定论,手术治疗已逐渐成为GMC 标准手段。根据文献提示,所有已建立的手术方法的临床效果都比较好[7-10]。尤其是内镜手术由于在美容效果方面优于传统开放手术且并发症少而越来越受到青睐。其他患者所尝试的非手术(物理疗法)治疗通常会失败[2]。本研究表明,患者治疗后相关异常姿态评级为良,且首次说明术后GMC 运动能力能得到明显提升。手术治疗是改善GMC 患者异常姿态和运动能力的必要有效手段。GMC 患者在接受手术治疗前的常规耐力训练仍不能有效提升运动水平进一步说明这一点。
除手术治疗外,许多患者[16-17,20-21]强调术后早期实施长时间康复训练是GMC 患者获得良好预后的重要条件,但忽略了不同运动所具备的特有属性,尤其是部队患者的军事训练,应当采用专门性训练手段,帮助其恢复,增强军事素质。术后6 个月(康复后即开始循序渐进训练)的3 km 跑测试数据表明,仅患者的步幅水平得到较大改善,而步频未能得到明显提升,具体原因可能是还未针对踝足关节肌群的力量、协调素质开展有效训练而导致的。因此需要更多类似研究进行解释。结合有关术后康复的研究提示[17,21-22],针对该类部队患者能够进一步提升跑动能力,可能仍需要探索更为有效和针对性更强的专门性恢复训练手段和对策。
3.3 GMC 有时难以早期识别,某些患者的“运动”提示值得警惕
目前,GMC 诊断对专业临床医生来说不是难题,其通过特定病史、异常姿势或临床影像学一般能获得明确诊断[1,23-24]。然而,患者自身或非临床医生有时很难对其进行早期识别。虽然患者在站姿、蹲姿和步态等方面存在严重脚外八、身体晃动、膝关节外张,但部分正常学员的体态和运动习性也存在相似问题,而正常学员能够通过训练有效提高成绩。Chiang 等[25]通过队列分析也发现,典型蛙腿蹲姿并非GMC 特有特征。这就导致GMC 患者在部队日常生活中有时难以早期甄别。
某些部队患者的“运动”提示可能对GMC 早期识别有用。当患者训练成绩提升缓慢甚至停滞,组训者往往一味提高训练强度和密度,采用增强意志品质的训练方法施加干预,非但不能帮助患者找到原因提升成绩,反而使患者产生多种消极情绪,严重影响了患者的治疗时间、康复训练效果和健康心理建设[2,26]。因此,结合GMC 异常姿态,应加强对个别患者步态、体态与运动状态中差异的关注,从而提高对个别患者的GMC 警惕性诊断。鉴于当前有关GMC 对患者运动能力影响研究的匮乏,未来可能需要更多该方面的理论和调查研究,从而为GMC患者(尤其是部队特殊患者)早期识别和有效康复奠定基础。

