基于肌骨超声经筋排刺法治疗中风后偏瘫肩痛的疗效观察
李梦
偏瘫肩痛在中风患者中的发生率较高,可达85%以上[1],对患者康复训练、功能恢复和生存质量都有很大影响[2]。偏瘫肩痛通常发生在中风后2 周~2 个月。中医学将其归为经筋病变,认为“经筋之病,寒则反折筋急,热则弛纵不收”,主要发病机理在于筋急与筋缓,即偏瘫侧肌肉力量和张力的异常,这与现代医学关于中风后上肢屈肌痉挛、伸肌力弱的特点相符合,经筋间力量失衡致肩关节失常,进而导致运动模式异常引发损伤与疼痛[3]。一直以来,针灸在治疗中风偏瘫肩痛中占有重要地位,而经筋排刺法是石学敏院士在传统针法基础上,结合实际临床经验改良的针刺手法。该手法多以经络辨证为基础,结合经筋在体表的分布。此疗法根据患者临床体征,在综合辨证的基础上判断病症归于何经、何筋,再辅以针刺操作,包括沿血管排刺、以痛点为中心排刺或排刺受压神经通路治疗疾病[4]。在已有的报道中,医师是以常规问诊查体方法,如触诊,对病变及疼痛部位进行定位,但中风后肩痛的发病因素较为复杂,在常规诊疗中对于实际病理损害与局部症状部位的判断会出现些许偏差,进而影响最终的疗效。目前,肌骨超声在肩关节疾患的辅助诊断中起着越发重要的作用,也获得了大多数医师的认可,其大大提高了肩周疾病诊断的准确度。本研究以肌骨超声作为经筋排刺治疗的影像学支持,探讨通过精准评估的方法是否可提高治疗中风后偏瘫肩痛的疗效。
1 资料与方法
1.1一般资料 选择2020 年10 月~2021 年11 月广州中医药大学深圳医院收治的120 例中风后偏瘫肩痛患者为研究对象。所有患者均符合《中风病诊断和疗效评定标准》[5]中中风的诊断标准,及《中国康复医学诊疗规范》[6]中偏瘫肩痛的诊断标准;并经头颅CT 和(或)磁共振成像(MRI)扫描确诊。将所有患者按照随机数字表法分为观察组与对照组,每组60 例。观察组男22 例,女38 例;年龄39~77 岁,平均年龄(58.2±9.1)岁;脑梗死41 例,脑出血19 例;病程1~3 个月,平均病程(2.2±0.3)个月;Brunnstrom 上肢分期:Ⅱ期 28 例,Ⅲ期20 例,Ⅳ期12 例;左侧偏瘫38 例,右侧偏瘫22 例。对照组男24 例,女36 例;年龄39~75 岁,平均年龄(59.3±11.2)岁;脑梗死 43 例,脑出血17 例;病程1~3 个月,平均病程(2.1±0.8)个月;Brunnstrom 上肢分期:Ⅱ期27 例,Ⅲ期21 例,Ⅳ期12 例;左侧偏瘫36 例,右侧偏瘫24 例。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本次研究获得本院医学伦理委员会的批准,所有患者均被告知且自愿签署知情同意书。
1.2纳入及排除标准
1.2.1纳入标准 ①符合诊断标准;②男女不限,年龄≤80 岁;③处于中风后恢复期,病程1~3 个月;④神志清楚,体征与病情基本平稳,依从性好,配合度较高。
1.2.2排除标准 ①中风前己有习惯性肩关节脱位或肩关节周围炎病史患者;②肩痛由丘脑病变导致者;③伴认知功能障碍及重度失语、沟通障碍者;④合并严重的心、肝、肾等功能障碍、精神障碍、急性感染、传染性疾病以及其他重大疾病患者;⑤有其他原因如晕针、凝血功能障碍、酒精过敏等不宜进行针灸治疗者;⑥依从性较差、不配合治疗、资料不全者。
1.3方法 患者均给予常规康复与基础药物治疗,康复训练包括:①良肢位摆放:包括仰卧位、健侧卧位良肢位、患侧卧位良肢位;②运动训练:包括被动训练和主动训练,如床上桥式运动、关节活动度的维持训练等;③理疗:中频治疗、超声波治疗等。对照组在常规康复与药物治疗基础上,根据传统体查结果给予常规针刺治疗;观察组在常规康复与药物治疗的基础上,利用肌骨超声对患者的肩痛部位进行诊查,并针对超声诊查结果给予经筋排刺治疗。所有针刺治疗1 次/d,5 次/周,治疗1、3、6 周后评估各观察指标。
1.3.1常规针刺治疗 患者取坐位,取患者肩痛侧的肩前穴、肩髎穴、肩髃穴、臂臑穴、外关穴、曲池穴、合谷穴[7]。对所取穴位进行常规消毒后,选用一次性无菌针灸针(规格:0.30 mm×40 mm)直刺,提插捻转得气后接电针仪(波形:连续波,频率:0~10 Hz,强度:以患者能耐受为度,约2~4 mV),留针期间予以特定电磁波谱疗法(TDP)照射。治疗1 次/d,40 min/次,5 次/周。
1.3.2经筋排刺治疗 患者取坐位,取肩痛侧五条循经线[8]。第一线:臂臑到巨骨(阳明经),第二线:臑会到肩髎(少阳经),第三线:肩贞下2 寸到天宗(太阳经),第四线:云门到天府(太阴经),第五线:天池上2 寸到天泉(厥阴经),以及合谷、外关、曲池。对所取穴位进行常规消毒后,选0.30 mm×40 mm 一次性无菌针灸针,在每一条循经线上相隔1 寸直刺1 针,提插捻转、稍有针感即可,合谷、外关、曲池选用0.25 mm×25 mm 一次性无菌针灸针直刺,提插捻转,有较强针感即可。最后,接电针仪,每一循经线为一组,外关、合谷为一组,电针仪所取波形:连续波,频率:0~10 Hz,强度:以患者能耐受为度,约2~4 mV,留针期间予以TDP 照射。治疗1 次/d,40 min/次,5 次/周。
1.3.3针刺靶点选择 对照组的治疗定位通过常规问诊检查来确定。观察组的治疗定位通过常规问诊+便携式超声诊断系统相结合来确定。设备:超声诊断 系 统(Konica Minolta,型 号Sonimage HS1)。选 择4~18 MHz 的超声探头对肩部软组织进行检查、扫描,对肩部软组织较为肥胖或肌肉体积相对较大的患者可将超声扫描频率下调至5~9 MHz。受试者取端坐位,检查者将线阵探头置于受试者偏瘫侧肩部,根据既定的检查顺序进行扫描(顺序:肱二头肌长头肌腱→肩胛下肌肌腱→喙突下滑囊→冈上、冈下、小圆肌肌腱→肩峰→肩锁关节→盂肱关节)[9],对肩关节进行全范围、全覆盖的超声检查,对于病变部位,用记号笔在体表标记病变的部位。
1.4观察指标及判定标准 记录分析观察组患者患侧肩关节肌骨超声检查结果,比较两组患者临床疗效以及治疗前和治疗1、3、6 周的VAS、Fugl-Meyer 上肢运动功能评分。疗效判定标准:无效:疼痛缓解度<25%;好转:肩痛减轻,疼痛缓解度25%~49%;显效:肩痛及压痛基本消失,活动时有疼痛,疼痛缓解度50%~84%;痊愈:肩痛及压痛消失,疼痛缓解度≥85%。愈显率=(痊愈+显效)/总例数×100%。采用VAS 评估患者肩痛程度,标尺“0”端与“10”端分别代表无痛和剧烈、难忍受的疼痛,患者主观选择相应分数表示自身疼痛的严重程度,其评分越高,表示肩痛越强。疼痛缓解度=(治疗前VAS 评分-治疗后VAS 评分)/治疗前VAS 评分×100%。上肢运动功能评分:Fugl-Meyer 上肢运动功能评分量表共包含了10 个方面,33 个项目,每项0~2 分,满分为66 分。总分越高,表示上肢综合运动能力越好。所有指标均由同一医生评估。
1.5影像学诊断标准 肩周各损伤部位的超声影像表现:①肩袖肌腱病:受累肌腱增厚,内部回声减低、不均匀,伴或不伴周围滑囊以及关节部位损伤。②钙化性肌腱炎:肌腱内可见钙化灶。③肱二头肌腱炎:肌腱增粗,腱鞘内积液,边界不清,压痛感明显。④滑囊炎:滑囊壁不同程度增厚,其内存在无回声或低回声、可压缩、可移动的液体。⑤肩锁关节病变:关节腔增宽,骨质增生,关节积液,关节面骨皮质不平滑,关节周围韧带与关节囊膨出。⑥粘连性肩关节囊炎:肱二头肌长头腱腱鞘积液,肩关节被动外展、外旋受限,盂肱关节活动度下降。
1.6统计学方法 采用SPSS19.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1观察组患者患侧肩关节肌骨超声检查结果 观察组60 例患者中,粘连性肩关节囊炎16 例,肩锁关节病变14 例,肩袖肌腱病8 例,肱二头肌腱炎7 例,肩关节半脱位7 例,钙化性肌腱炎4 例,滑囊炎4 例。
2.2两组患者治疗前后VAS 评分比较 治疗前、治疗1 周时,两组患者VAS 评分比较,差异无统计学意义(P>0.05)。治疗1、3、6 周时,两组VAS 评分均低于本组治疗前,且治疗3、6 周时,观察组VAS 评分分别为(2.47±1.33)、(1.96±0.31)分,均低于对照组的(3.91±1.41)、(3.79±1.35)分,差异具有统计学意义(P<0.05)。见表1。
表1 两组患者治疗前后VAS 评分比较(,分)

表1 两组患者治疗前后VAS 评分比较(,分)
注:与本组治疗前比较,aP<0.05;与对照组比较,bP<0.05
2.3两组患者治疗前后Fugl-Meyer 上肢运动功能评分比较 治疗前,两组患者Fugl-Meyer 上肢运动功能评分比较,差异无统计学意义(P>0.05)。治疗1、3、6 周时,两组患者Fugl-Meyer 上肢运动功能评分均高于本组治疗前,且治疗6 周时,观察组Fugl-Meyer上肢运动功能评分(38.43±9.58)分高于对照组的(29.14±8.01)分,差异均具有统计学意义(P<0.05)。治疗1、3 周时,两组患者Fugl-Meyer 上肢运动功能评分比较,差异无统计学意义(P>0.05)。见表2。
表2 两组患者治疗前后Fugl-Meyer 上肢运动功能评分比较(,分)
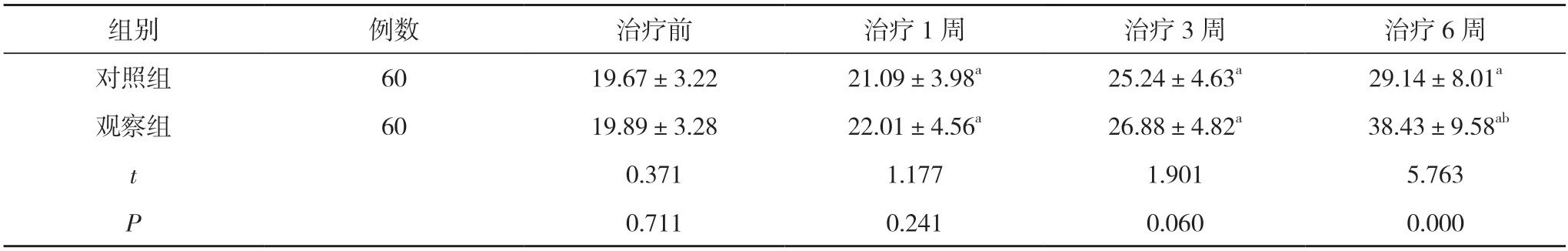
表2 两组患者治疗前后Fugl-Meyer 上肢运动功能评分比较(,分)
注:与本组治疗前比较,aP<0.05;与对照组比较,bP<0.05
2.4两组临床疗效比较 观察组愈显率76.67%高于对照组的56.67%,差异具有统计学意义(P<0.05)。见表3。

表3 两组临床疗效比较(n,%)
3 讨论
现代医学研究显示,中风后早期肩关节周围软组织,特别是肩胛带附近,肌张力降低,肌肉无运动功能,不正确的肢体摆放姿势及锻炼方法,或错误的上肢肢体运用等均会使肢体向下拖垂。进入痉挛期后,肩关节周围软组织因痉挛或紧张而出现摩擦挤压,导致肩关节活动受限[7]。长时间的过度牵拉以及后期的肌肉痉挛会导致肩关节周围组织(包括肌腱、韧带、关节囊等)撕裂、损伤,进而刺激了肩关节软组织中高度密集分布的神经感受器,出现肩痛。临床研究证实中风后肩痛是发病率较高的并发症之一,其严重阻碍了上肢功能恢复的进程[8,9]。虽然目前对于肩痛的发病机制研究透彻,但许多学者一致认为肩痛是多种临床因素综合作用所导致的。另有文献报道中风后肩痛是由于其周围软组织存在多处损伤[10]。目前,我国对中风后偏瘫肩痛的治疗方法多种多样,包括运动治疗、体外冲击波治疗、针灸治疗等,并且近些年研究显示,单种治疗手段已经不能解决患者的疼痛,因此现在趋向于联合多种治疗手段的综合康复方向发展。目前针刺治疗中风及其并发症被国内外众多学者所认同,特别是改良针刺疗法与现代康复治疗技术的结合,使得中风后的肩痛治疗具有“本标共治”的特色。
经筋,起于四肢末端,结聚于骨骼、关节,行走于躯干头面。在肩部结聚的经络有、太阳经筋、阳明经筋、少阳经筋、太阴经筋、厥阴经筋、少阴经筋。我国传统医学认为中风后肩痛的主要病机是“经筋”失调,运行不畅,不通则痛,称之为筋痹,其归于经筋病范畴。石学敏院士在古代针法基础上,结合临床实践创立的经筋排刺针法。排刺是指依据一定的取穴规律,在靶点位置以相对密集的间距进行循经针刺,呈现一种成行的多针刺法。该针刺法刺激量大,治疗范围广。以痛点为中心排刺或排刺受压神经通路治疗疾病。
本项研究结果显示常规针刺法与经筋排刺法对中风后肩痛患者的疼痛与上肢功能均有显著改善。此外,观察组均优于对照组,其愈显率显著高于对照组。表明这两种针刺疗法联合康复训练对中风后肩痛均具有良好的疗效,经筋排刺法配合常规康复训练具有更佳的镇痛与改善上肢功能的效果。其可能的机制是经筋排刺针法将阿是穴效应、循经效应诸多因素综合,对机体的刺激量远大于常规针刺,因此经筋排刺阵法更能刺激局部组织释放腺苷,附近传入神经上的A1 腺苷受体受到更多腺苷的影响,进而切断了传入冲动的传输[11,12]。此外,多点精准针刺病灶,使治疗靶点部位的血液循环得到大幅改善,代谢增强,经筋损伤部位的修复速度加快,进而促进肢体肌力、肌张力、关节活动度等的恢复。经筋排刺针法和康复训练联合形成了良性机制,大幅促进肢体功能,改善中风后肩痛及活动受限。
当前肩痛针刺治疗靶点的定位多采用常规的诊疗手段,如触诊、疼痛弧实验等,但由于中风后肩痛的发病因素及病理机制较为复杂,存在局部症状部位与实际的损伤病灶不一致的情况[13,14]。此外,患者偏瘫侧的感知觉异常也会影响常规诊疗结果的可靠性。因此,肩痛部位的确定需要一种更为客观的手段加以辅助。本研究将肌骨超声作为确定针刺治疗靶点的影像学辅助手段,研究结果显示经治疗后,VAS 评分与Fugl-Meyer 上肢运动功能评分均较治疗前改善,且观察组优于对照组,差异有统计学意义(P<0.05)。在肌骨超声的辅助下,医生可以更准确定位病变部位,使针刺更有针对性,从而达到更佳的疗效。据文献报道,肌骨超声具有无创、操作简便、耗时短,价格便宜等优势,可以实现动态评估关节周围软组织的生理与病理情况[15]。因此,肌骨超声有望成为针刺的精准康复媒介。
综上所述,在肌骨超声的辅助下,采用经筋排刺法联合常规康复训练可有效促进中风后偏瘫肩痛患者的全面康复。

