早期与晚期新生儿感染性肺炎的临床表现及超声特点分析
樊建峰,张广英,李华林,陈 旭
(1.山东第一医科大学附属淄博妇女儿童医院超声科,山东 淄博 255000;2.山东第一医科大学第一附属医院超声诊疗科,山东 济南 250014)
肺炎是新生儿常见呼吸道疾病,导致每年约上百万患儿死亡,约占全球新生儿死亡总人数的10%。与其他肺部疾病不同,新生儿感染性肺炎(infectious pneumonia,IPN)发病快、进展快,若不及时治疗,患儿可出现呼吸衰竭、败血症,甚至死亡[1]。胸部X 线和CT 检查一直是临床上主要的影像检查方法。但X线检查的特异性和敏感性均较低,CT 检查价格高、辐射剂量大、床旁检查不方便。肺脏超声利用超声波伪像进行疾病的诊断和鉴别诊断,操作简便、重复性强、无辐射,便于床旁开展,已在临床成功应用[2-7]。本研究旨在分析比较早期与晚期新生儿IPN 的临床及超声表现差异。
1 资料与方法
1.1 一般资料 选取山东第一医科大学附属淄博妇女儿童医院2019 年1 月至2020 年8 月收治的49 例新生儿IPN 患儿为研究对象,均符合《实用新生儿学》中新生儿IPN 的诊断标准[8]。
依据日龄[9],将49 例新生儿分为早期组25 例,晚期组24 例。早期组25 例中,男10 例,女15 例;日龄0~7 d,体质量1.3~2.9 kg,平均(2.7±0.63)kg;经阴道分娩20 例,剖宫产5 例;足月儿16 例,早产儿9 例。晚期组24 例中,男17 例,女7 例;日龄8~28 d,体质量2.9~4.0 kg,平均(3.0±0.55)kg;经阴道分娩19 例,剖宫产5 例;足月儿14 例,早产儿10 例。本研究经医院伦理委员会批准,均得到患儿家属的知情同意。
1.2 纳入及排除标准
1.2.1 纳入标准 ①具有体温异常、咳嗽、吐沫/口腔流液、呼吸困难、吸气性三凹征等1 个以上的临床表现;②肺部可听及粗细不等的干、湿啰音;③血常规明显异常,如白细胞和/或C-反应蛋白水平明显升高;④胸部X 线检查表现为双肺纹理增多,可见斑片状高密度影,边缘模糊,部分呈磨玻璃样改变。
1.2.2 排除标准 ①出现肺出血、气胸等影响超声检查结果的严重并发症;②无显著感染的实验室证据;③符合呼吸窘迫综合征或胎粪吸入综合征的患儿;④合并明显的先天性胸廓发育不良的患儿;⑤部分临床资料缺失、信息不完整的患儿。
1.3 仪器与方法 采用Hitachi Aloka Noblus 型床边彩超机,线阵式探头,探头频率2~12 MHz,机器增益调整至最大灵敏度并消除噪声信号。为避免机器自身造成的检查误差,每次检查的预设条件保持一致。消毒超声探头及双手,避免院内交叉感染。参照2019 年修订的《新生儿肺脏疾病超声诊断指南》中的分区扫查法[10],在患儿安静状态下,取仰卧位、侧卧位或俯卧位行全方位扫查,依据双侧乳头连线,把胸骨旁线、腋前线、腋后线将双肺分为6 个区域12 个肺野,并做好记录以备后续分析。
1.4 超声观察指标 观察各肺段及肺野内胸膜线连续性、A 线是否存在、B 线有无增多、有无肺实变及实变区域大小、是否合并支气管充气征、是否有肺泡-间质综合征、胸腔有无积液等。
1.5 统计学处理 运用SPSS 22.0 软件行数据分析。计数资料以例数或率(%)表示,组间比较行χ2检验,其中符合正态分布的基本信息资料和数据结果组间比较行两样本t 检验。以P<0.05 为差异有统计学意义。
2 结果
2 组吐沫/口腔流液、体温异常、咳嗽、肺部干湿啰音、吸气性三凹征等临床表现差异均有统计学意义(均P<0.05)(表1)。2 组A 线消失、B 线增多(图1~5)、胸膜线异常(图3)、肺泡-间质综合征(图1)、胸腔积液(图4)等超声表现差异均无统计学意义(均P>0.05),而2 组肺实变与支气管充气征(图2)差异均有统计学意义(均P<0.05)(表2)。
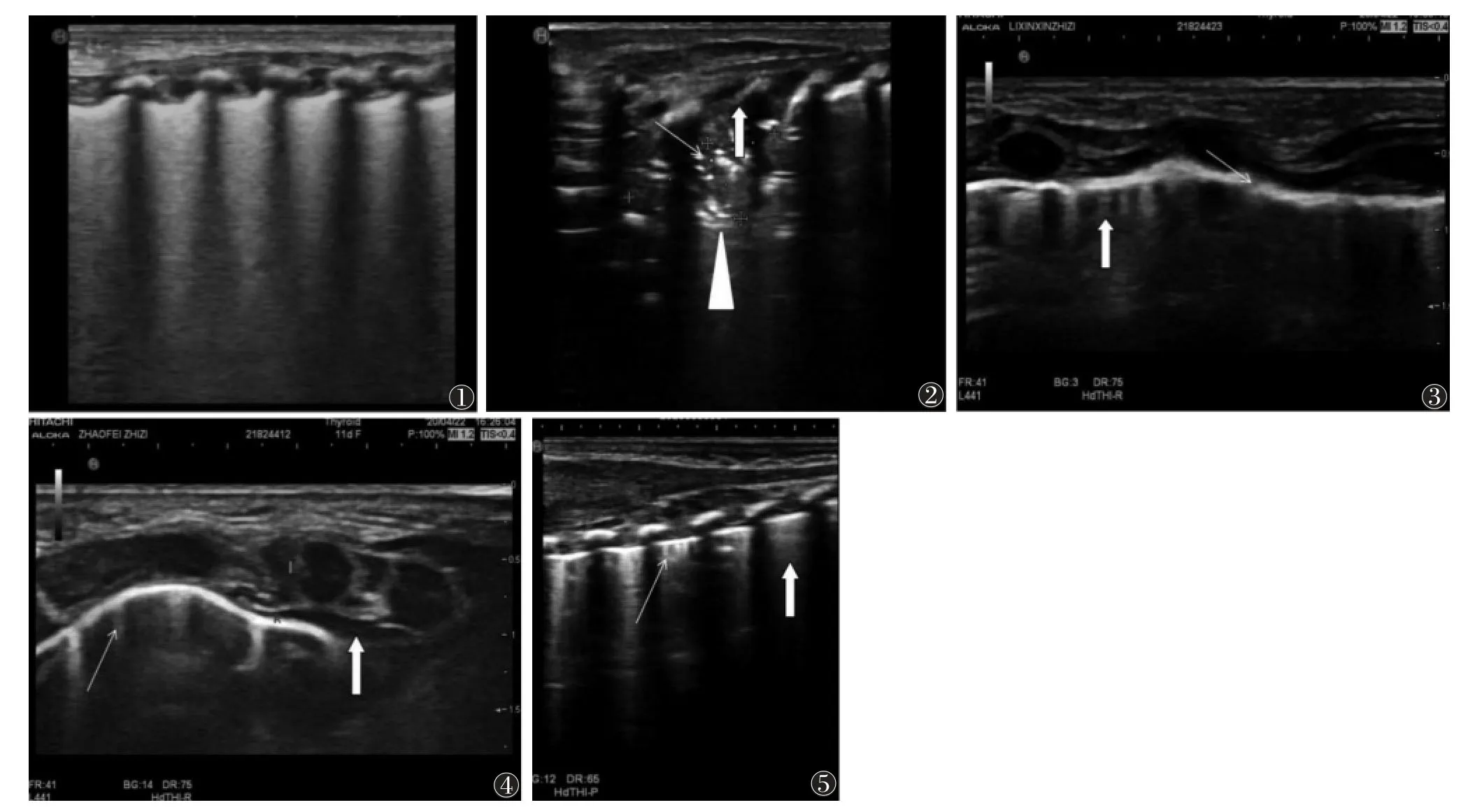
图1~5 新生儿感染性肺炎的超声图像 图1 患者,男,10 d,肺泡-间质综合征改变,胸膜线模糊,A 线消失,多个肋间隙存在融合B 线 图2 患者,女,1 d,肺野内胸膜下肺部分实变(粗箭)及支气管充气征(细箭),可见A 线消失及致密B 线(三角箭)图3 患者,男,8 d,肺野内部分胸膜线模糊消失(细箭),可见A 线消失及散在B 线(粗箭)图4 患者,男,11 d,右侧胸腔见少量积液(粗箭)、A 线消失及散在B 线(细箭)图5 患者,男,2 d,肺野内可见A 线消失、稀疏B 线(细箭)及融合B 线(粗箭)
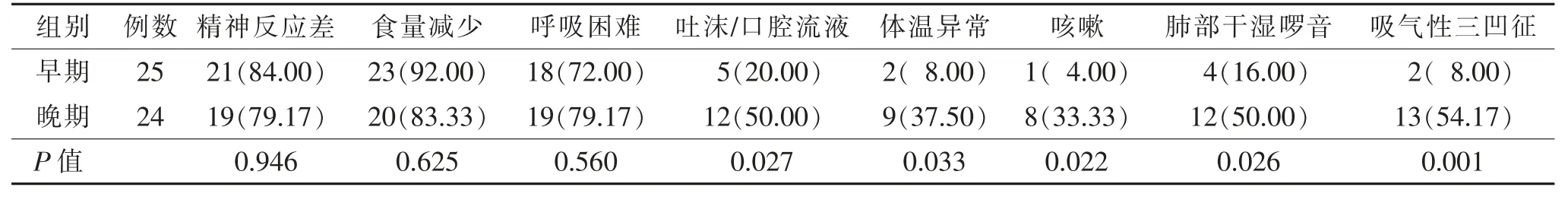
表1 早期与晚期新生儿感染性肺炎的临床表现比较 例(%)
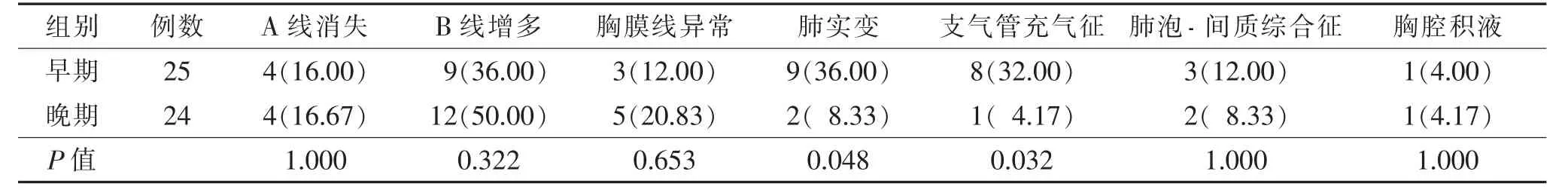
表2 早期与晚期新生儿感染性肺炎的肺部超声表现比较 例(%)
3 讨论
新生儿IPN 的发生、发展机制是由于肺泡内气体交换面积的减小和病原体的影响,患儿可出现不同程度的缺氧和中毒感染症状,如精神反应差、食量减少、呼吸困难、吐沫/口腔流液、体温异常、咳嗽、肺部干湿啰音、吸气性三凹征等。肺内支气管管壁随炎症进展出现不同程度的水肿增厚,甚至管腔出现堵塞,完全堵塞时可引起周边肺组织不张。
呼吸系统疾病一直是超声医师检查的禁区,但随着对超声波和肺部相关疾病认识的不断深入,超声已成功应用于肺部疾病的诊断中,并逐渐在临床工作中显示出优势,如诊断新生儿IPN、湿肺、呼吸窘迫综合征等新生儿常见病,相比传统X 线床旁检查,超声机器较小、移动灵活方便,可实时观察病情进展,且无辐射。Bourcier 等[11]研究显示,肺脏高频超声检查成人肺炎的敏感度显著高于X 线检查。另外,超声检查对儿童时期肺炎也具有重要作用[12]。不少学者已证明超声检查诊断新生儿肺部相关疾病准确率较高[13]。
超声检查时胸膜正常呈现为一条高回声线,随呼吸运动而有节律的运动。胸膜线下方可见多条相互平行、间距相等的A 线[14],其物理本质是一种超声波的混响伪像。当肺脏因炎症损伤、胸膜下渗出液体增多时,超声图像中会显示出数量不等的垂直于胸膜的强回声线,称为B 线[15]。B 线提示显示区域肺组织含水量异常增加。有研究发现,同一幅图像内数条B 线之间距离约7 mm 时,说明渗出液数量相对较少;同一幅图像内数条B 线之间距离约3 mm 时,说明渗出液数量相对较多,肺内气体减少,以此可反映肺炎渗出程度[16]。当肺泡内完全被渗出液填充时,即发生肺实变[17],超声图像显示为类似肝脏样的回声。目前,关于肺部超声征象在早期及晚期新生儿IPN的肺部诊断效能的研究较少。新生儿呼吸系统结构及功能发育随年龄增长不断完善,新生儿IPN 高频超声声像图表现主要有胸膜线异常、A 线消失、B 线增多、肺实变,部分患儿有空气支气管征、肺泡-间质综合征及胸腔积液。目前,对以上征象尤其是肺实变和空气支气管征(新生儿IPN 较严重的病变),在早期、晚期新生儿间是否存在差异的报道较少。本研究发现,胸膜线异常、A 线消失、B 线增多虽为IPN 的非特异度征象,但诊断敏感度在新生儿时期均较高。且肺部超声显示,早期新生儿IPN 肺实变和充气支气管征出现率较晚期高,原因可能是新生儿IPN 为肺泡内因炎症导致渗出液积聚,通过支气管向周边进展,早期新生儿相比晚期新生儿支气管腔较小,更易堵塞。
此外,本研究虽2 组患儿体质量、性别差异有统计学意义,但新生儿体质量与年龄呈正相关,性别不是肺炎影响因素,因此不影响本研究2 组患儿的可比性。早期与晚期新生儿IPN 的临床表现存在一定差异,其中早期新生儿IPN 的吐沫/口腔流液、体温异常、咳嗽、肺部干湿啰音、吸气性三凹征等临床症状的出现率明显低于晚期新生儿IPN。因为早期新生儿机体反应能力较差、肺活量相对不高,所以肺炎患儿临床表现不典型,如咳嗽和体温升高均不明显,提示临床医师评估病情时不能完全依靠患儿的临床症状,还应结合影像学检查结果,从而避免漏诊、误诊的可能。
本研究存在一定不足:样本量相对较小,且主要来自新生儿重症监护病房,在诊断评价上可能存在一定偏差;部分患儿呼吸道分泌物菌群培养方面临床提供数据不全面、参考数据有限,纳入病例中可能有吸入性肺炎患儿。
综上所述,超声是现阶段临床诊断新生儿肺炎的重要手段。新生儿IPN 肺部超声以胸膜线模糊、A线消失及B 线增多为最常见表现,早期新生儿IPN肺实变、支气管充气征表现较晚期新生儿IPN 更明显,而临床症状和体征差异不明显。因此,临床医师准确掌握不同时期患儿肺炎的临床症状和超声表现,有助于IPN 的明确诊断并及时制订合理治疗方案,对提高治愈率、降低患儿死亡率有重要意义。

