小儿热性惊厥与血清25-羟基维生素D水平关联分析
丁可军,侯红林,许键炜
热性惊厥在儿科临床较为常见,发病率报道为4%左右[1],多见于6岁以下小儿,与年龄大小密切相关。目前发病机制尚不完全明了,可能和小儿脑发育不充分、遗传以及感染密切相关[1]。维生素D是一种具有抑制神经兴奋性作用的脂溶性维生素,人体不可或缺[2-3]。热性惊厥发生的高峰期与小儿生长发育高峰期明显重叠,此阶段小儿极易发生维生素D缺乏。二者之间是否存在联系,发生热性惊厥的患儿血清维生素D处于何种水平,文献报道不多。故本课题统计了近5年在郎溪县人民医院儿科确诊为热性惊厥的小儿临床数据,并多角度加以分析,从而了解血清维生素D水平与小儿热性惊厥的关联。
1 资料与方法
1.1 研究对象 收集2015-2019年在安徽省郎溪县人民医院儿科住院诊断为热性惊厥伴呼吸道感染的患儿306例作为热性惊厥组,收集同期住院诊断为呼吸道感染(上呼吸道感染、支气管感染、支气管肺炎)、0~8岁(新生儿除外)、既往体健且无热性惊厥家族史的患儿306例作为非热性惊厥组,2组性别、年龄差异均无统计学意义(P>0.05)(见表1)。排除患有遗传代谢病、先天性心脏病以及先天性肺发育不良的患儿。热性惊厥诊断标准参考《热性惊厥诊断治疗与管理专家共识(2016)》[1]:(1)美国儿科学会(AAP)2011年发布的指南指出热性惊厥是指小儿在一次发热病程中(直肠温度≥ 38.5 ℃,腋温≥ 38 ℃)发生的惊厥,无中枢神经系统感染临床证据及导致惊厥的其他因素,如癫痫、颅脑外伤、水电解质代谢紊乱、遗传代谢性疾病等。(2)临床分型:①单纯性热性惊厥,是指全身性发作,一般持续时间较短,多在15 min以内,24 h内无反复发作,中枢神经系统查体未见明显异常;②复杂性热性惊厥,是指惊厥持续时间超过15 min或发作起始表现为局灶性惊厥发作,一次热程中反复惊厥发作,惊厥停止后检查仍可发现神经系统异常体征,既往无热惊厥史。(3)热性惊厥持续状态:热性惊厥发作持续时间超过30 min或反复发作、惊厥间歇期自主意识未恢复超过30 min甚至更长时间。(4)有热性惊厥家族遗传倾向,惊厥发作1周后行脑电图检查无异常发现。

表1 2组间患儿年龄、性别比较
所有受试小儿均在清晨空腹的情况下抽取静脉血检测血清25-羟基维生素[25(OH)D]、血清总Ca2+以及血红蛋白(Hb)水平,进行统计学分析。本课题经过郎溪县人民医院医学伦理委员会批准,患儿监护人均知情同意。
1.2 主要试剂与仪器 (1)25(OH)D检测试剂盒由意大利Liaison公司提供,以液相色谱串联质谱仪检测维生素D。(2)血清总Ca2+:所用仪器为日本奥林巴斯AU680型生化分析仪以及专用检测试剂。(3)Hb:全自动血液分析仪型号为日本SYSMEX XE-2100。
1.3 血清25(OH)D、血清总Ca2+以及Hb检测方法 空腹清晨采集患儿静脉血约2 mL置于无菌试剂盒中,于常温下静置20~40 min后,1 000 g离心10 min,提取上清液进行检测,当天无法完成的检测样本置于-20 ℃专用存储盒中保存。所有检测均严格按照操作说明书进行。检测均在合肥和合医学检验实验室完成。
1.4 判定标准 (1)25(OH)D参考标准[4-5],正常:30~80 μg/L;亚临床缺乏:20~<30 μg/L;缺乏:>5~<20 μg/L;严重缺乏:≤5 μg/L;过量:>80~≤150 μg/L;中毒:> 150 μg/L。(2)Hb正常参考值为1~6个月龄90 g/L,>6个月龄~6岁者为110 g/L,>6~14岁为120 g/L[6]。(3)血清总Ca2+正常参考值为2.25~2.75 mmol/L[7]。
1.5 统计学方法 采用t检验、χ2检验和多因素logistic回归分析。
2 结果
2.1 2组小儿血清25(OH)D特征分析
2.1.1 2组小儿性别分布 热性惊厥组男女孩血清25(OH)D均值分别为(27.81±4.47) μg/L、(27.20±4.38) μg/L差异,二者无统计学意义(t=0.55,P>0.05)。非热性惊厥组男女孩血清25(OH)D均值分别为(34.54±1.51) μg/L、(34.38±1.32) μg/L,二者差异无统计学意义(t=1.03,P>0.05)。
2.1.2 2组小儿血清25(OH)D含量分布情况 热性惊厥组小儿血清25(OH)D均值为(27.57±4.44) μg/L,其中维生素D正常小儿81例(26.47%),血清25(OH)D均值为(31.98±0.53)μg/L;亚临床缺乏者211例(68.95%),均值(26.57±0.28) μg/L;缺乏者14例(4.58%),均值(17.10±0.52) μg/L。非热性惊厥组血清25(OH)D水平为(34.47±1.43) μg/L,只有1例亚临床缺乏,其他病例检测结果均在正常范围。2组检测结果均未发现极度缺乏、过量或者中毒病例。
2.1.3 惊厥发作季节分布情况 每年的1、2、12月份是热性惊厥高发月份。2015-2019年按月份划分发作人次:1月份39人次,2月份37人次,3月份26人次,4月份26人次,5月份24人次,6月份27人次,7月份15人次,8月份18人次,9月份17人次,10月份20人次,11月份27人次,12月份30人次。
2.2 热性惊厥小儿血清25(OH)D水平与季节和温度变化之间的联系
2.2.1 血清25(OH)D与季节之间的关系 郎溪县季节划分为:3、4、5月份为春季,6、7、8月份为夏季,9、10、11月份为秋季,12月份、次年1、2月份为冬季。热性惊厥小儿血清25(OH)D水平在四季之间差异有统计学意义(P<0.01),从高到低依次为秋季、春季、夏季、冬季;而非热性惊厥组四季之间差异无统计学意义(P>0.05)(见表2)。
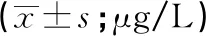
表2 热性惊厥与非热性惊厥组小儿血清25(OH)D水平不同季节间的比较
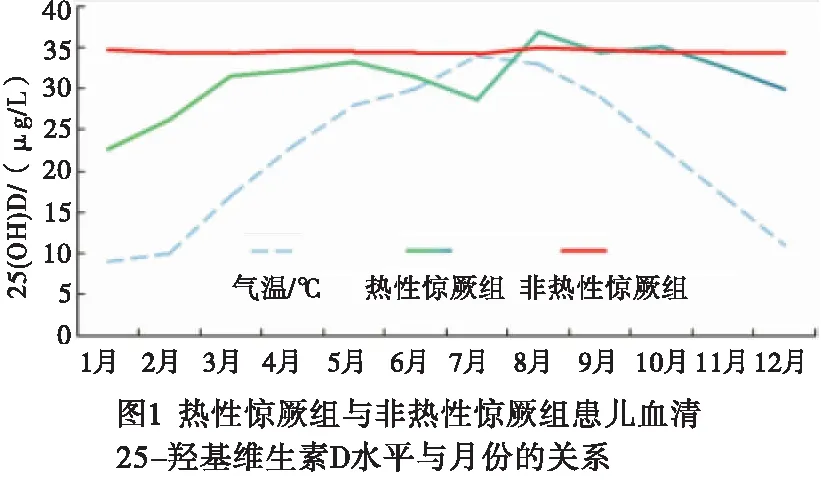
2.2.2 血清25(OH)D与气温的关系 夏季温度>30 ℃后,25(OH)D水平呈现下降趋势,当温度>33 ℃时,25(OH)D水平减少到冬季水平,约为24 μg/L,特别是到7-8月份处在相对较低数值。17~33 ℃是郎溪县小儿经阳光照射皮肤途径产生维生素D的合适温度,此温度下小儿血清25(OH)D含量均值都>30 μg/L(见图1)。拟合月最高气温均值和月25(OH)D均值的关联度发现:当气温(X坐标)显示温度介于17~33 ℃之间时,25(OH)D均值(Y坐标)才能超过30 μg/L;气温在9℃~16 ℃及>33 ℃时,Y坐标的数值均<30 μg/L,即为维生素D含量不足(见图2,R2=0.844)。非热性惊厥组小儿变化趋势并不明显(见图1)。
2.3 小儿热性惊厥不同年龄组与Hb、血清总Ca2+与血清25(OH)D水平的关系 本资料显示热性惊厥最多见于1~2岁的小儿(106例,34.64%),3岁以后随着小儿年龄的增加,病例数表现为减少趋势。热性惊厥小儿的Hb随着年龄的增加呈波动上升趋势(P<0.01),而血清25(OH)D水平随着年龄的增加呈波动下降趋势(P<0.01);血清总Ca2+测定值不同年龄段之间差异无统计学意义(P>0.05)(见表3)。

表3 不同年龄段热性惊厥小儿病例数、Hb、血清总Ca2+及25(OH)D水平分布
以1~2岁年龄段为界限,将热性惊厥组和非热性惊厥划分成0~1岁组、>1~2岁组和>2~8岁组,0~1岁热性惊厥组和非热性惊厥血清25(OH)D水平差异无统计学意义(P>0.05),>1~2岁组和>2~8岁组非热性惊厥的血清25(OH)D水平均高于同年龄段热性惊厥组(P<0.05)(见表4)。
表4 同龄2组小儿血清25(OH)D水平的比较
3 讨论
郎溪县地处江浙皖三省交界,小儿热性惊厥病例具有一定的区域代表性,郎溪县人民医院多为本地区热性惊厥小儿的首诊医院。美国及欧洲5岁以下小儿热性惊厥的发生率为2%~5%,日本为6%~9%,我国总体患病率为3%~5%[8],热性惊厥发生存在地域和种族差异[1],男女性别占比为(1.5~2.0):1,发病与年龄大小密切相关,首次惊厥发作90%在6个月龄~3岁,平均发作年龄为18~22个月龄[9]。耿立蒙等[10]报道显示山东省滨州地区婴幼儿维生素D缺乏率为4.5%(124/2 771),维生素D不足情况为20.9%(579/2 771);浙江省杭州市大样本调查显示缺乏率为5.4%[11];北京市缺乏率为12.1%[12]。本课题结果也表明郎溪县小儿,特别是热性惊厥小儿的血清25(OH)D也存在不足或缺乏。
维生素D是人体不可或缺的脂溶性维生素,包含了维生素D1~D5共5种亚型[13],维生素D2源于植物,维生素D3通过阳光照射人体皮肤,将7-脱氢胆固醇合成为维生素D3,然后直接被吸收入血,D2和D3通过肝脏转换,产生25(OH)D,它是人体中维生素D的主要存储形式,其含量可体现人体中维生素D的水平高低[14]。因为血清25(OH)D具有动员骨钙入血,升高血清离子钙水平,而血钙是保持神经系统正常兴奋状态的必要元素[15],血清25(OH)D与低钙惊厥之间存在一定的因果关系,但本文显示在热性惊厥组与非热性惊厥组血清总钙在差异无统计学意义的情况下,热性惊厥组血清25(OH)D含量较非热性惊厥组低,提示在血清总钙在正常范围时,血清25(OH)D的含量高低与热性惊厥的发生可能存在关联性。
胎儿在出生前可以通过母体获取相对能满足小儿1周岁前所需的25(OH)D[14],本课题数据显示0~1岁组小儿血清25(OH)D均值较其他年龄组高,1岁以下热性惊厥组小儿与非热性惊厥组小儿的血清25(OH)D差异无统计学意义。从小儿生长规律来说,1周岁时头围大小比小儿出生时增长了12~14 cm;此外,小儿髓鞘发育与突触生长形成的时间主要在小儿2~3岁,4周岁时已基本完成,1周岁以下是小儿神经细胞和神经髓鞘生长发育最易泛化的年龄[16],此时虽然小儿血清25(OH)D和血Ca2+含量虽然均在正常范围,但是由于小儿神经系统解剖结构以及生理功能发育均不完善,故1周岁以下小儿热性惊厥的发生多是与神经系统发育不完善所致。随着小儿年龄的增长,神经髓鞘发育和泛化日渐趋于稳定,血清25(OH)D3促进Ca2+的吸收,此时保持血清Ca2+离子浓度相对恒定对稳定神经兴奋性的作用就显得越来越明显。本课题显示,热性惊厥最易发是1~2岁,与1岁以下发生热性惊厥组相比血清25(OH)D和血Ca2+浓度均有所下降;而且与同年龄段非热性惊厥组相比,热性惊厥组1~2岁小儿血清25(OH)D均值低于非热性惊厥组。由于热性惊厥发病与年龄存在相关性,超过3周岁的小儿首次发生单纯性热性惊厥明显减少。热性惊厥组3~8岁的小儿血清25(OH)D含量均值持续下降,8岁时仅有18.82 μg/L。3~8岁热性惊厥组小儿的血清25(OH)D与非热性惊厥组小儿血清25(OH)D均值差异更明显。由此建议小儿在生长发育过程中应适当合理补充维生素D,并将血清25(OH)D含量尽量保持在30 μg/L以上,对预防和减少热性惊厥的发病可能大有裨益。
年龄和血清25(OH)D水平相关的研究表明,四川省地区小儿血清25(OH)D均值为:婴儿期47.90 μg/L,幼儿期36.80 μg/L,学龄前期28.2 μg/L,学龄期23.00 μg/L[17]。WANG等[18]对浙江省湖州市13 997例<17岁个体的血清25(OH)D水平研究结果显示,0~3月龄血清25(OH)D含量均值为(29±11) μg/L,3~6月龄为(43±11) μg/L,6~12月龄为(45±11) μg/L,1~3岁为(41±11) μg/L,4~6岁为(27±8) μg/L。本课题统计结果也显示随着年龄增加,热性惊厥小儿的血清25(OH)D含量均值出现进行性下降:从0~1岁组的(36.29±2.37) μg/L,下降至6~8岁的(18.01±1.52) μg/L。由此表明,随着小儿年龄的增加以及在生长发育的高峰时期,合理补充25(OH)D显得十分必要。
血清25(OH)D水平因季节、地区及日照时间差异而报道不同。如美国人群3月份血清25(OH)D的均值在21 μg/L,8月份为28 μg/L[19]。桂敏等[20]研究表明浙江温州地区冬春季室内组小儿的25(OH)D均值为(24.13±8.61) μg/L,户外组小儿25(OH)D均值(35.77±9.24) μg/L;夏秋季室内组小儿25(OH)D均值为(25.55±8.11) μg/L,户外组小儿25(OH)D均值为(40.15±7.69) μg/L。兰州市小儿夏季25(OH)D测定均值最高,为(33.0±16.5),春季最低,为(26.5±14.9)[21]。本课题统计表明郎溪县热性惊厥小儿的血清25(OH)D含量均值最高在秋季,秋季温度适宜,小儿户外活动增多,日照时间相对充分,而且当夏季气温超过33 ℃时,小儿血清25(OH)D水平不升反降,可能与气温上升,小儿户外活动减少、相应的日照时间减少有关。
人体合成维生素D需要经太阳光合作用,由于诸多因素影响,合成能力不尽相同,人体在太阳下长时间过强的紫外线暴露引发诸多问题,如紫外线过敏、灼伤疼痛等不适。小儿皮肤屏障功能较弱,建议<6个月龄者应避免阳光直射[22]。本课题在一定程度上反映了郎溪县季节变换对小儿血清25(OH)D水平的影响。安徽省郎溪县地处中纬度,属于亚热带地区,为大陆性季风气候。当天气预报超过33 ℃时,地表温度可达37~38 ℃甚至更高,普遍感觉闷热,为了避免阳光直射,大多数人群的户外活动安排在日出之前以及日落之后,本课题显示夏季的25(OH)D只有(27.28±2.98) μg/L,17~33 ℃是超过30 μg/L的小儿血清25(OH)D分布最集中的区域,因此建议当天气预报气温在25~33 ℃时,小儿应多进行户外活动,充分接触阳光,有助于提高小儿血清25(OH)D水平。当天气预报温度过高(≥34 ℃)或过低(≤16℃)时,因户外活动减少,建议小儿,尤其是有热性惊厥史小儿适度合理补充维生素D。
人体内Hb以及血Ca2+水平在一定程度上反映了个体的基本营养状况,为了明确热性惊厥组小儿营养状态是否普遍较非热性惊厥组差,本课题引入了这两项指标作为参考。但是经统计测算,热性惊厥组小儿的Hb均在相应年龄段正常参考值范围,血清Ca2+值虽然有变化,但总体平均值也在正常参考范围内。由此说明在排除严重营养不良、低钙血症以及气温条件近似的条件下,热性惊厥组小儿血清25(OH)D水平与非热性惊厥组存在统计学差异,进一步证明了小儿血清25(OH)D水平与热性惊厥发生存在一定的关联性。
维生素D不足和/或缺乏症是一个公共健康问题,维生素D具有参与机体信号传递与免疫调节作用[23]。国内外佝偻病防治指南均提出,根据喂养方式不同及是否早产等情况,从新生儿期小儿应每日补充维生素D 400~800 IU,小儿17岁之前也应适当口服补充,以增强体质[24-26]。本课题中热性惊厥与非热性惊厥组小儿的血清25(OH)D水平<30 μg/L均及时建议家长予以口服维生素D,并建议其定期复查血清25(OH)D水平,热性惊厥组小儿均在退热且48 ~72 h后无反复出院,预后良好。
本课题提示热性惊厥发生的高危因素为男童、1~2岁,每年1月份需重点防范。综上所述,建议将血清25(OH)D作为热性惊厥小儿的常规检测项目,特别是有热性惊厥史或热性惊厥家族史的小儿,也可以作为小儿健康体检的常规项目。小儿应在合适的条件下增加户外活动时间,同时科学合理地补充维生素D。

