血清MMP-2、β2MG及MIF指标在化脓性或病毒性脑膜炎患儿中的诊断效能
丁增南 安 静
河南省许昌市中心医院儿童重症监护室 461000
颅内感染为儿科常见病,常由儿童囟门未完全解剖愈合、免疫抵抗力较差等原因导致[1]。根据病原体不同,可以将颅内感染分为化脓性脑膜炎、病毒性脑膜炎、寄生虫脑病、新型隐球菌脑膜炎等[2],其中以化脓性脑膜炎和病毒性脑膜炎最为常见。脑膜炎具有较高的致死率和致残率,对儿童的生命健康构成严重威胁[3]。在脑膜炎发病早期针对不同病原体选择对应的治疗方案,可降低患儿死亡率及后遗症的发生风险[4]。因此,对颅内感染患儿而言,早期诊断对患儿的治疗具有重要意义。由于抗生素的治疗等原因,导致脑脊液的培养及涂片阳性率较低,且脑脊液常规、脑脊液生化检查诊断率不高[5]。因此,在患儿血清中找出检验效能强的检测指标,用于颅内感染的鉴别诊断,对指导临床治疗具有积极意义。
有研究报道化脓性脑膜炎患儿的血清基质金属蛋白酶2(Matrix metalloproteinase-2,MMP-2)、β2微球蛋白(β2microglobulin,β2MG)水平常有异常改变,而病毒性脑膜炎患儿的血清巨噬细胞迁移抑制因子(Macrophage migration inhibitory factor,MIF)通常存在异常[6]。因此,本研究试图通过分析不同颅内感染的患儿血清MMP-2、β2MG、MIF水平变化,探讨血清MMP-2、β2MG及MIF在脑膜炎诊断及鉴别诊断中的作用,现报道如下。
1 资料与方法
1.1 一般资料 收集2017年5月—2019年1月我院儿童重症监护室收治的80例脑膜炎患儿,将诊断为化脓性脑膜炎和病毒性脑膜炎的患儿分为细菌性组和病毒性组,各40例。本研究方案经过院内伦理委员会审核批准,且患儿家属签署知情同意书。纳入标准:符合化脓性脑膜炎诊断标准,即(1)临床表现为发热、惊厥、呕吐、意识障碍等症状以及颅压高的体征如:前囟饱满、张力高、头围增大;(2)脑膜刺激征:颈项强直、Kerning征和Brudzinski征阳性;(3)脑脊液检查:白细胞(WBC)计数≥100×106/L,蛋白含量>1 000mg/L,糖含量<2.5mmol/L;(4)抗生素治疗有效;(5)脑脊液培养发现致病菌。满足(1)(2)(3)(4)或单独满足(5)可确诊化脓性脑膜炎[7]。符合病毒性脑膜炎确诊标准:(1)症状:发热、惊厥、头痛、眩晕、抽搐;(2)脑脊液检查:WBC计数正常,单核细胞为主,蛋白及糖含量正常;(3)脑电图异常;(4)病毒性脑膜炎特异性抗体阳性(如IgM和IgG),或者病毒分离找到病原体;(5)排除其他颅内感染。排除标准:(1)其他颅内感染类型如真菌、结核杆菌、支原体及寄生虫等;(2)其他小儿神经常见病如热性惊厥;(3)有脑部外伤史或其他疾病史如脑肿瘤等;(4)免疫缺陷患者等。其中,细菌性组患儿男24例,女16例,年龄2.5~5.5岁,平均年龄(4.33±1.29)岁;病毒性组患儿男27例,女13例,年龄3~6岁,平均年龄(4.58±1.24)岁。两组患者性别、年龄等一般情况无显著差异(P>0.05),具有可比性。
1.2 方法
1.2.1 差异性基因表达。GSE80496阵列的基因表达谱和相关临床数据可从Gene Expression Omnibus(GEO,https://www.ncbi.nlm.nih.gov/geo/)下载。从细菌脑膜炎的患儿(n=21) 和病毒脑膜炎患儿(n=24) 中筛选候选因子,使用 Illumina HumanRef-8 v3.0微阵列测量基因表达,筛选差异表达的蛋白质,标准:| logFC |>1和adj.P<0.000 1。
1.2.2 血清学检查。收集患儿血液样本后,3 000r/min离心5min,离心半径20cm,分离出血清进行检测,检测方法:(1)血清MMP-2检测:仪器使用MMP-2免疫荧光定量检测仪(济南久天生物工程公司),医用离心机和旋涡混合器。检测步骤:①MMP-2定量检测仪器仪器定标、质控;②取出MMP-2试剂复温,将离心分离好的上层血清(约0.3ml)滴入MMP-2试剂条;③MMP-2试剂条和固相管放入分析仪试剂条槽和SPR管仓,关闭仓门开始检测,由仪器自动完成。(2)血清β2MG检测:采用全程β2微球蛋白检测仪检测血清β2MG水平,按试剂盒(基蛋生物科技股份有限公司)说明书操作。(3)血清MIF检测:以酶联免疫法(ELISA)检测,按试剂盒(苏州艾莱萨生物科技有限公司)说明书进行操作。
1.3 评价指标 由不参与此次临床研究的护士对患儿血清MMP-2、β2MG、MIF指标进行采集。(1)评价MMP-2、β2MG、MIF异常指标,当指标不在以下范围内为异常:MMP-2:0~0.5μg/L,β2MG:0~10mg/L,MIF:15.7~17.01μg/L;(2)分别采集患儿急性期(入院时)和恢复期(治疗3周后)的血液样本检测血清MMP-2、β2MG、MIF水平;(3)诊断效能采用受试者工作特征(ROC)曲线分析[8],ROC曲线用于选择最佳诊断界限值,曲线越靠近左上角,准确性越高。
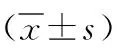
2 结果
2.1 基因表达谱筛选候选因子 从GSE80496数据集中,进行细菌性脑膜炎和病毒性脑膜炎患儿的差异性基因表达,结果发现细菌性脑膜炎中MMP-2、β2MG上调,而病毒性脑膜炎MIF上调,见图1。
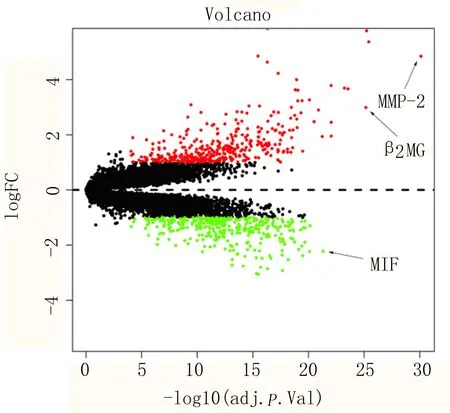
图1 基因表达谱筛选候选因子
2.2 两组患儿血清MMP-2、β2MG、MIF异常率情况比较 细菌性组患儿MMP-2、β2MG水平异常率显著高于病毒性组,而细菌性组患儿MIF水平异常率显著低于病毒性组,差异具有统计学意义(P<0.05),见表1。
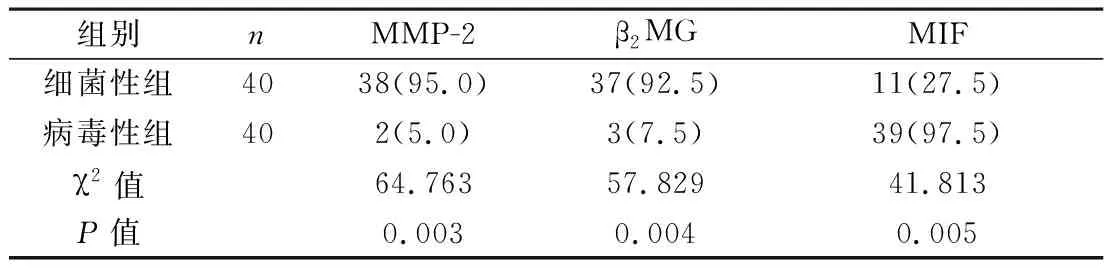
表1 两组患儿血清MMP-2、β2MG、MIF异常率情况[n(%)]
2.3 不同时期脑膜炎患儿血清MMP-2、β2MG、MIF水平 组内比较,各组脑膜炎患儿血清MMP-2、β2MG、MIF水平在恢复期较急性期均显著改善(P<0.05);组间比较,细菌性组患儿急性期和恢复期的血清MMP-2、β2MG水平均显著高于病毒性组,而细菌性组患儿不同时期血清MIF水平均显著低于病毒性组(P<0.05),见表2。

表2 不同时期脑膜炎患儿血清MMP-2、β2MG、MIF水平
2.4 各检测指标鉴别细菌性脑炎和病毒性脑炎诊断性能 细菌性组患儿的血清MMP-2、β2MG水平和病毒性组患儿的血清MIF水平分别具有良好的诊断性能(AUC值>0.7),见表3和图2。
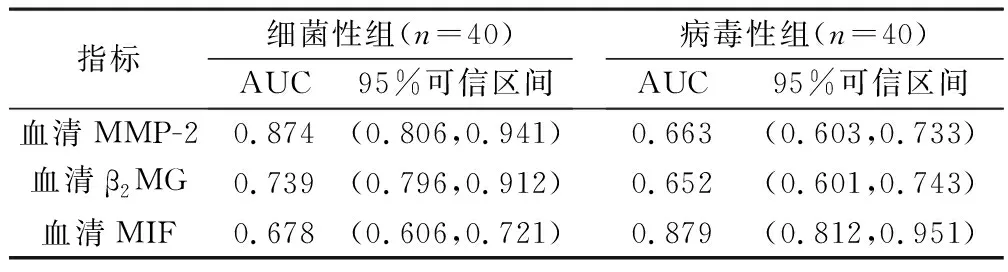
表3 各检测指标鉴别细菌性脑炎和病毒性脑炎诊断性能
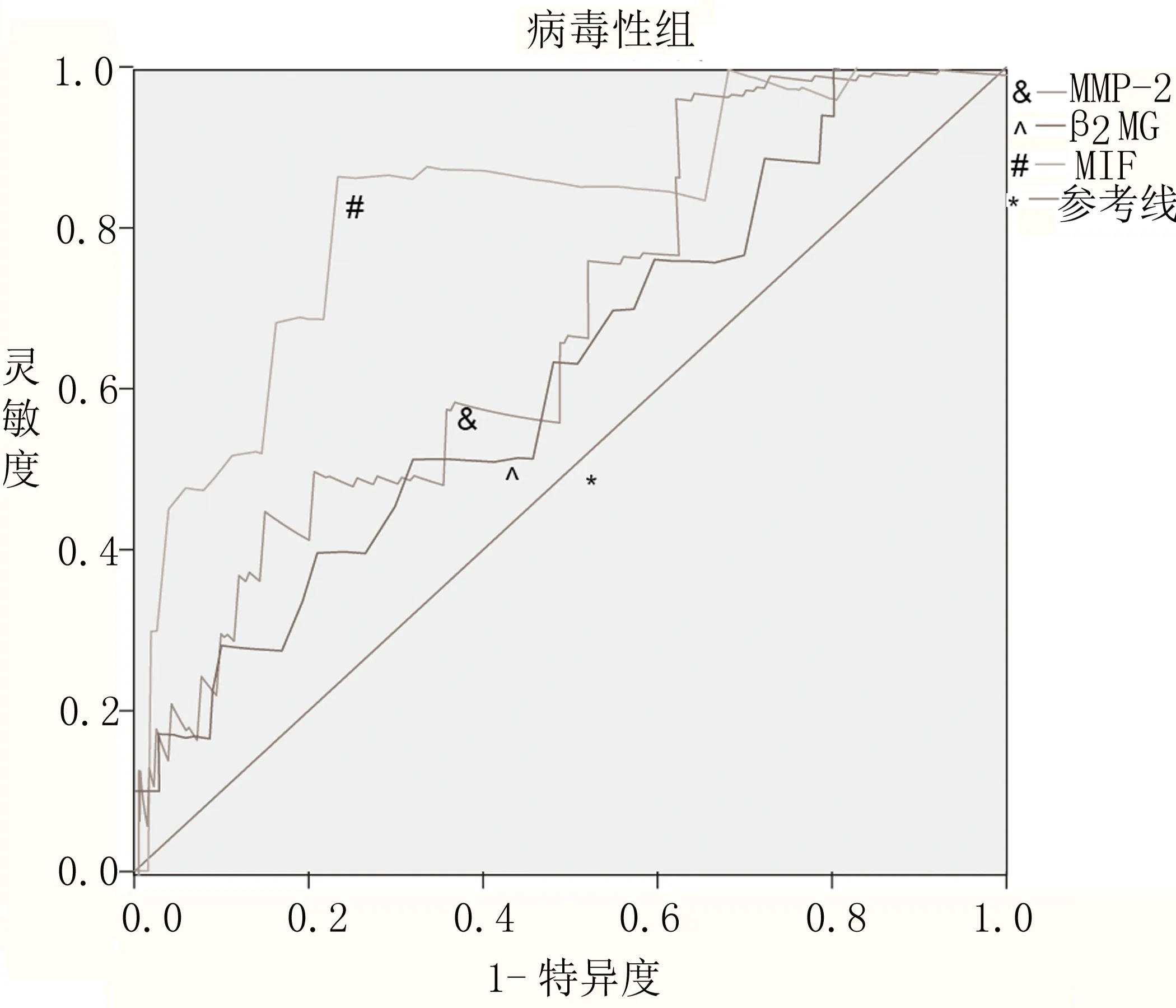
图2 各检测指标ROC曲线
3 讨论
根据流行病学统计,化脓性脑膜炎的全球发病率约为1.2/10万,但是其病死率在发展中国家较高,为4%~27%[9],因此儿童脑膜炎疾病的诊疗成为重大临床课题。相比病毒性脑膜炎,化脓性脑膜炎危险性更强、致死率和致残率更高。若对化脓性脑膜炎进行早期诊断,并给予及时治疗,患儿预后多良好,后遗症发生率较低,而病毒性脑膜炎患儿常可自愈[10]。因而,根据治疗指南,颅内感染患儿在未排除化脓性脑膜炎时,均应早期给予抗生素经验治疗,直至彻底排除化脓性脑膜炎[11]。但同时对非化脓性脑膜炎患儿使用抗生素也可能会产生不必要的不良反应。因此颅内感染患儿的早期诊断和鉴别诊断对临床治疗和疾病预后具有重要意义。
MMP-2是基质金属蛋白酶基因家族(MMPs)成员之一[12]。此前有研究表明,MMPs与中枢神经系统感染密切相关,可能由MMPs降解血管基底膜的Ⅳ型胶原,破坏血脑屏障,使T细胞顺利通过血脑屏障到达中枢神经系统,积极参与炎症引发[13]。MMP-2在中枢神经系统感染中起重要作用,参与血脑屏障损伤和免疫学发病机制。而病毒感染后,一般不会出现血清MMP-2水平改变的情况。本研究中细菌性组患儿血清MMP-2水平异常率显著升高,且血清MMP-2水平也高于病毒性组患儿。ROC曲线分析结果显示,细菌性组血清MMP-2的AUC值为0.874。提示MMP-2在患儿血清中高表达,T淋巴细胞等多种炎性细胞被诱导分泌MMP-2,也许能作为患儿化脓性脑膜炎发病中的标志物。
对感染性疾病患儿,血清β2MG是常规检测指标。中枢神经系统,一旦神经系统的免疫系统被激活,鞘内β2MG合成增多,脑脊液细胞增多,代谢周期加快,从而大量β2MG从细胞表面脱落进入脑脊液,外周血液中的β2MG也会随之增加[14]。而病毒性感染由于缺乏强烈的免疫系统激活,不能诱导β2MG分泌,因而血清β2MG水平呈现正常或轻度升高。血清β2MG检测可作为鉴别细菌感染和病毒感染的重要依据。本研究结果显示,细菌性组患儿血清β2MG水平异常率显著升高,且血清β2MG水平也高于病毒性组患儿,ROC曲线分析结果显示细菌性组血清β2MG的AUC值为0.739,提示在早期诊断化脓性脑膜炎中血清β2MG的诊断效能较强。但血清β2MG的AUC值低于血清MMP-2的AUC值,提示血清β2MG的诊断效能略低于血清MMP-2。
巨噬细胞移动抑制因子(MIF)是一种天然的细胞因子,在宿主免疫反应中具有多种激活功能。高表达的MIF基因型与脑膜炎之间的潜在关联支持侵袭性肺炎链球菌疾病的炎症发病机制。MIF可能增加脑膜炎风险的一种方式是通过促进脑血管内皮细胞黏附分子的表达,在不同的炎症性疾病动物模型中,MIF上调细胞内黏附分子-1(ICAM-1)和血管细胞黏附分子-1(VCAM-1)的表达,并且MIF被证明可以破坏血脑屏障,导致神经侵袭性黄病毒感染[15]。本研究结果显示,病毒性组患儿的MIF异常率显著升高,急性期和恢复期的MIF水平显著高于细菌性组患儿,提示病毒感染会对患儿造成较严重的脑损伤,可能是病毒对神经细胞造成直接侵犯,导致MIF大量释放。而病毒性组血清MIF的AUC值为0.879,具有良好的诊断效能。化脓性脑膜炎病变在于脑膜,神经损伤较低,因而MIF变化程度较低。
本研究结果显示,化脓性脑膜炎患儿的血清MMP-2、β2MG水平显著异常,无论是急性期还是恢复期都显著高于病毒性脑膜炎患儿,而血清MIF水平趋势则相反。最后,AUC值显示血清MMP-2、β2MG水平的化脓性脑膜炎诊断效能较好,而血清MIF水平对病毒性脑膜炎的诊断效能较好。本研究的局限性在于,没有进一步探讨部分治疗过度或者不典型化脑患儿的MMP-2、β2MG水平,这部分患儿极容易产生严重神经系统的并发症,因而在未来的研究中将继续设计实验,验证上述患儿的相关指标,以期更好地促进临床诊治的发展。
综上所述,脑膜炎患儿的血清MMP-2、β2MG及MIF水平可以有效应用于临床诊断,进行化脓性脑膜炎和病毒性脑膜炎的鉴别诊断,有助于指导脑膜炎患儿的临床诊疗工作。

