地塞米松联合枸橼酸氯米芬胶囊治疗对多囊卵巢综合征患者的影响
关琼
多囊卵巢综合征为临床多发性疾病,患者会出现内分泌紊乱症状,促排卵激素(FSH)、黄体生成素生成量异常,且存在明显胰岛素抵抗作用[1]。地塞米松能够对芳香化酶生物活性抑制,同时会对雌激素水平调节。研究证实,应用地塞米松治疗可促进排卵,提升患者受孕率。单核细胞趋化蛋白-1(MCP-1)趋化单核细胞作用明显,对胰岛素具有抵抗作用,同时会诱发炎性反应。研究证实,抗缪勒管激素(AMH)与多囊卵巢综合征紧密相关。多囊卵巢综合征患者临床症状明显,主要为多毛、持续性无排卵、月经稀少、肥胖等[2]。多囊卵巢综合征影响患者正常生活,因此临床应探究合适方法进行治疗,本研究选择2019年6月-2021年6月在潜江市妇幼保健院接受治疗的多囊卵巢综合征患者84例,对患者进行地塞米松联合枸橼酸氯米芬胶囊治疗,希望改善患者临床症状,提高生活质量,现将有关内容做如下报道。
1 资料与方法
1.1 一般资料
选择2019年6月-2021年6月在本院接受治疗的多囊卵巢综合征患者84例。纳入标准:(1)年龄22~45岁;(2)经B超诊断,确诊为多囊卵巢综合征;(3)临床症状明显;(4)依从性高,可接受预后随访。排除标准:(1)合并内分泌疾病,如甲状腺功能亢进、糖尿病;(2)造血系统疾病或肝肾功能疾病;(3)合并生殖系统畸形;(4)研究前3个月接受激素治疗;(5)对研究药物过敏;(6)妊娠期或哺乳期。将患者随机分为两组,研究组(n=42),年龄22~41岁,平均(29.1±1.3)岁,平均BMI(26.3±1.4)kg/m2,平均不孕年限(3.3±0.6)年。对照组(n=42),年龄23~45岁,平均(28.9±1.6)岁,平均BMI(26.2±1.5)kg/m2,平均不孕年限(3.2±0.5)年。两组一般资料比较,差异无统计学意义(P>0.05),存在可比性,患者知晓该研究,且经医院伦理委员会批准。
1.2 方法
(1)对照组进行醋酸地塞米松片(生产厂家:白云山东泰商丘药业有限公司,国药准字H41022219)治疗,口服,0.75 mg/次,1次/d,排卵后停药。(2)研究组在对照组基础上进行枸橼酸氯米芬胶囊(商品名:克罗米芬,生产厂家:上海衡山药业有限公司,国药准字H31021107)治疗,口服,第1个月经周期后5 d给药,50 mg/次,1次/d,1 个疗程为 5 d,治疗时间为 30 d。
1.3 观察指标及评价标准
(1)对比两组血清激素水平,抽取空腹静脉血 3 ml,离心速度:3 000 r/min,共离心 10 min,获取血清,置于-80 ℃温度下。对血清雌二醇(E2)、FSH、AMH、促黄体生成素(LH)、睾酮(T)、LH/FSH指标应用放射免疫法检测,相关操作依据说明书进行,数值越趋于正常值,治疗效果越理想[3]。(2)对比两组治疗1个月后的排卵情况。应用阴道B超监测最大卵泡直径、成熟卵泡数。(3)对比两组血清MCP-1、AMH水平,应用酶联免疫法检测血清MCP-1、AMH水平,由武汉华美公司提供试剂盒,依据说明书具体操作。(4)对比两组治疗1个月后的临床疗效,无效:临床症状无明显改善,卵巢形态、体积缩小<60%;有效:临床症状明显改善,卵巢形态、体积缩小60%~75%;显效:患者临床症状基本消失,卵巢体积明显缩小[4]。总有效率=(显效+有效)/总例数×100%,总有效率越高,治疗效果越理想。
1.4 统计学处理
2 结果
2.1 两组血清激素水平对比
治疗前,两组血清激素水平比较,差异无统计学意义(P>0.05),治疗后,两组AMH、LH、T、LH/FSH均明显降低,E2、FSH均明显升高,与对照组比较,研究组变化更明显(P<0.05),见表1。
表1 两组血清激素水平对比(±s)
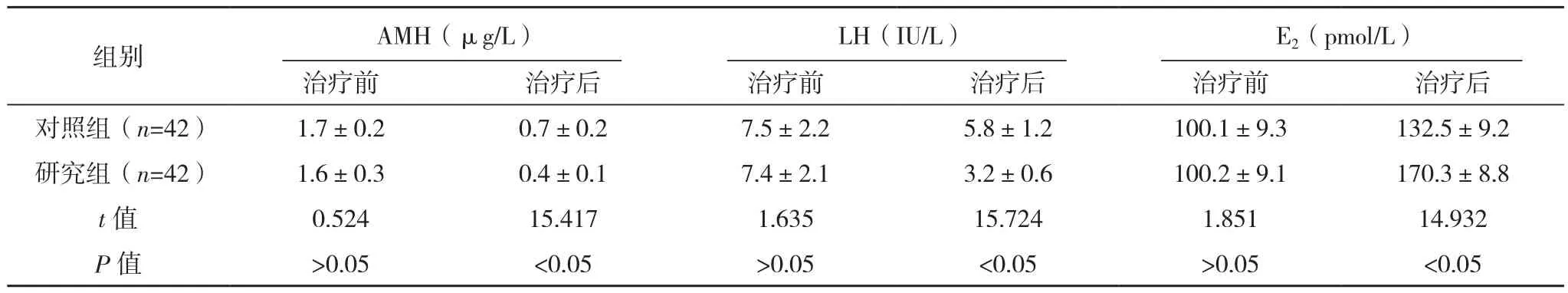
表1 两组血清激素水平对比(±s)
组别 AMH(μg/L)LH(IU/L)E2(pmol/L)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组(n=42) 1.7±0.2 0.7±0.2 7.5±2.2 5.8±1.2 100.1±9.3 132.5±9.2研究组(n=42) 1.6±0.3 0.4±0.1 7.4±2.1 3.2±0.6 100.2±9.1 170.3±8.8 t值 0.524 15.417 1.635 15.724 1.851 14.932 P 值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
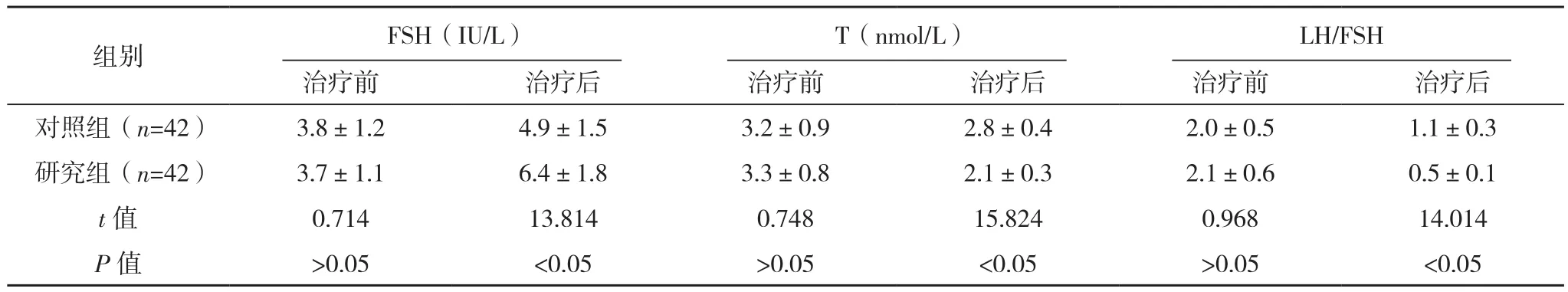
表1 (续)
2.2 两组排卵情况对比
与对照组比较,研究组最大卵泡直径更大,成熟卵泡数更多(P<0.05),见表2。
表2 两组排卵情况对比(±s)

表2 两组排卵情况对比(±s)
组别 最大卵泡直径(mm) 成熟卵泡数(个)对照组(n=42) 18.1±2.1 1.3±0.4研究组(n=42) 22.8±2.5 2.1±0.6 t值 15.324 17.149 P值 <0.05 <0.05
2.3 两组血清MCP-1、AMH水平对比
治疗前,两组血清MCP-1、AMH水平比较,差异无统计学意义(P>0.05),治疗后,两组血清MCP-1、AMH水平均明显降低,但与对照组比较,研究组降低更明显(P<0.05),见表3。
表3 两组血清MCP-1、AMH水平对比(±s)
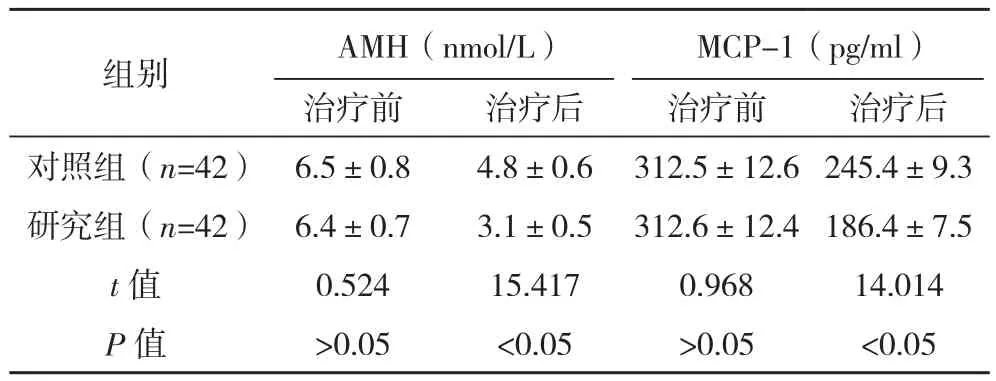
表3 两组血清MCP-1、AMH水平对比(±s)
组别 AMH(nmol/L)MCP-1(pg/ml)治疗前 治疗后 治疗前 治疗后对照组(n=42) 6.5±0.8 4.8±0.6 312.5±12.6 245.4±9.3研究组(n=42) 6.4±0.7 3.1±0.5 312.6±12.4 186.4±7.5 t值 0.524 15.417 0.968 14.014 P 值 >0.05 <0.05 >0.05 <0.05
2.4 两组治疗效果对比
对照组、研究组治疗总有效率分别为83.3%、97.6%,与对照组比较,研究组治疗总有效率更高(P<0.05),见表4。
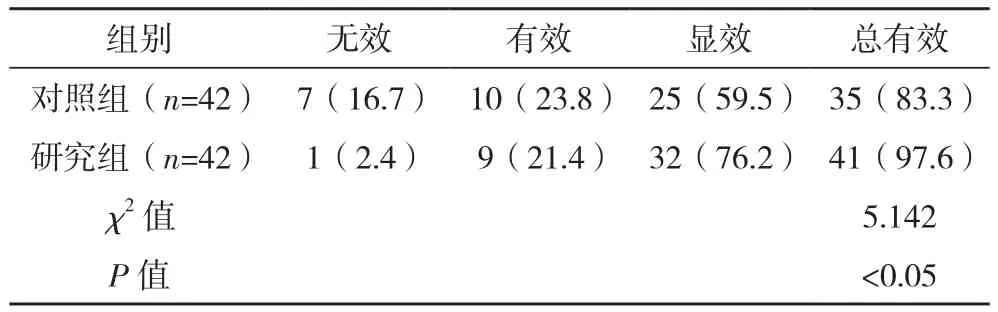
表4 两组治疗效果对比[例(%)]
3 讨论
数据显示,当前多囊卵巢综合征发病率越来越高,这是导致患者不孕主要因素,患者精神及心理压力较大[5]。但是当前关于多囊卵巢综合征发病机制没有明确定论,其中主要为以下两种类型,部分学者认为多囊卵巢综合征遗传学理论为其中一种影响因素,多囊卵巢综合征患者多数为多基因遗传、X连锁隐性遗传、常染色体显性遗传方式[6]。另有部分学者指出,非遗传学理论为主要理论,患者在孕期子宫内激素微环境失衡,但是对于是哪个基因或哪个基因位点诱发疾病仍没有明确定论[7]。
克罗米芬能够效抑制酶活性,会抑制雄激素向雌激素转变过程,进而能够阻断对丘脑-垂体负反馈,升高垂体促性腺激素水平,有利于患者排卵[8]。文献[9]应用地塞米松治疗,取得较好效果,该治疗方法能够对睾酮及黄体生成素水平调节,经治疗后,患者雌二醇指标升高,且与治疗前相比,患者的成熟卵泡个数明显增多,最大卵泡直径扩大。结合本文研究发现,对患者进行地塞米松治疗安全有效,能够调整激素水平。
本研究探究地塞米松联合克罗米芬治疗对多囊卵巢综合征患者临床效果,研究结果显示,与对照组比较,研究组最大卵泡直径更大,成熟卵泡数更多(P<0.05);对照组、研究组治疗总有效率分别为83.3%、97.6%,与对照组比较,研究组治疗总有效率更高(P<0.05)。结果证实,较单一药物治疗,地塞米松联合克罗米芬临床治疗效果更显著,可进一步提高患者生活质量。
MCP-1为TNF家族主要成员,促炎作用明显,且有研究证实,多囊卵巢综合征发病与MCP-1存在紧密联系,同时有学者指出,胰岛素抵抗水平也与AMH水平存在相关性[10-11]。多囊卵巢综合征发病主要表现为胰岛素抵抗,预后与胰岛素抵抗水平呈负相关性,胰岛素抵抗水平越低,患者预后效果越理想。为对地塞米松治疗多囊卵巢综合征机制探究,本研究选择合适样本,对多囊卵巢综合征患者治疗前后血清MCP-1、AMH水平变化情况进行探究。本研究结果显示,治疗前,两组血清MCP-1、AMH水平比较,差异无统计学意义(P>0.05),治疗后,两组血清MCP-1、AMH水平均明显降低,但与对照组比较,研究组降低更明显(P<0.05)。结果证实,与单一克罗米芬治疗比较,联合地塞米松治疗更大程度降低血清MCP-1、AMH水平,进而可控制炎性反应,有利于疾病治疗,进而会降低胰岛素抵抗水平,对患者病情恢复具有促进作用。多囊卵巢综合征患者血清激素水平发生较大变化,患者会出现多种临床症状,影响患者工作生活[12]。因此,对患者进行积极临床治疗非常必要。临床中,多囊卵巢综合征存在显著特征,主要表现为:其卵巢中的小窦性卵泡数为正常卵巢组织的2~3倍,其循环AMH浓度与正常女性相比,也高出2~3倍。AMH在多囊卵巢综合征的发生及进展中,均可发挥着关键性作用,其水平升高会使得芳香化酶表达情况受到抑制,雄激素向雌激素产生的情况减少,诱发多囊卵巢综合征特征性的高雄激素血症。另外,LH和FSH均是经垂体前叶在下丘脑分泌的促性腺激素释放激素刺激下,而分泌的一种糖蛋白。临床中普遍应用上述两项指标,作为对卵巢功能储备情况的间接判定指标。而T、E2则是对女性卵巢功能进行评估与判定的常用指标。本研究通过地塞米松、克罗米芬两种药物治疗,探究对患者血清激素水平影响,研究结果显示,治疗前,两组血清激素水平比较,差异无统计学意义(P>0.05),治疗后,两组AMH、LH、T、LH/FSH均明显降低,E2、FSH均明显升高,与对照组比较,研究组变化更明显(P<0.05)。结果证实,在改善血清激素方面,地塞米松联合克罗米芬治疗发挥重要作用,能够降低血清AMH、LH、T、LH/FSH水平,同时会上调E2、FSH水平。
综上所述,对多囊卵巢综合征患者进行地塞米松联合克罗米芬治疗,效果理想,可改善血清MCP-1、AMH水平。因此,地塞米松联合克罗米芬治疗值得推广应用。

