Prolift全盆底重建术联合雌激素治疗重度盆腔器官脱垂患者的效果
陈士英 黄怀彬 林焕明 姜翔 吴小小
重度盆腔器官脱垂(pelvic organ prolapse,POP)是由于盆底肌肉和筋膜组织异常造成盆腔器官下降而引发器官位置异常和功能障碍[1-2]。目前临床通常采取传统的阴式子宫切除术治疗[3]。但该方式仅能缓解患者的脱垂症状但无法对盆底组织进行加固,导致术后的复发率加高[4]。因此在患者早期予以有效治疗具有重要意义。Prolift全盆底重建术是以聚丙烯为材料,重建患者盆底支撑力的微创手术,通过纠正患者的盆底肌及筋膜结构,促进阴道轴向的恢复,联合雌激素使阴道黏膜厚度,实现功能的逐步恢复[5]。基于此,本研究将其应用于重度POP患者中进一步探究其临床应用效果,报道如下。
1 资料与方法
1.1 一般资料
回顾性分析三明市第一医院2019年3月-2021年3月收治的130例重度POP患者。纳入标准:年龄<70岁;符合文献[6]《盆腔器官脱垂诊断与治疗指南》;随访资料完整;无生殖道感染、凝血功能障碍;术前子宫颈癌筛查未见病变。排除标准:合并腹腔镜手术禁忌证;阴道溃疡;既往有盆底修复手术史;依从性较差。年龄54~69岁,平均(60.36±8.20)岁;孕次2~8次,平均(4.23±1.45)次;产次1~3次,平均(2.01±0.82)次;临床分期:盆腔子宫脱垂Ⅲ度57例,盆腔子宫脱垂Ⅳ度73例。按治疗方案将其分为对照组(n=64)和观察组(n=66)。两组基线资料比较差异无统计学意义(P>0.05),有可比性,见表1。本研究通过医院伦理委员会批准。
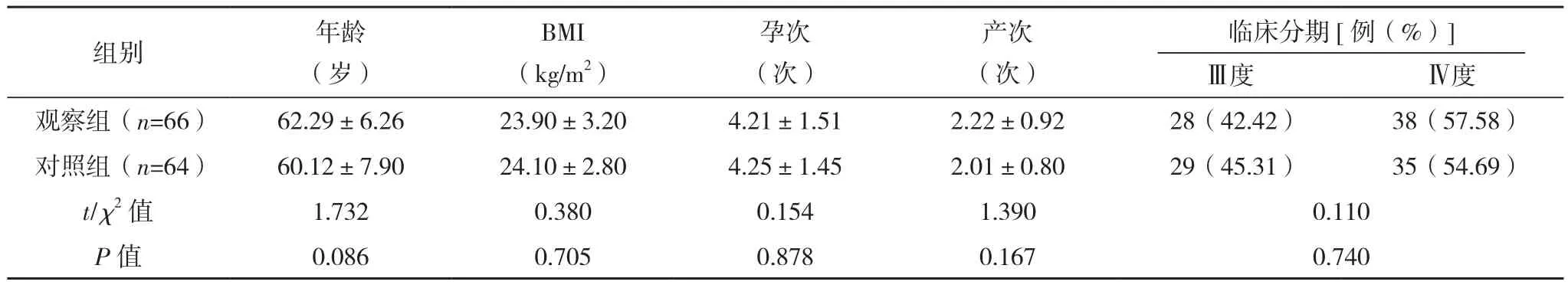
表1 两组基本资料比较
1.2 方法
对照组予以常规传统的阴式子宫切除术联合阴道前后壁修复,取截石卧位,常规消毒手术部位后行气管插管全身麻醉,于阴道前壁纵向切开直至前穹窿,钝性分离阴道和膀胱间隙,游离膨出的膀胱,切开直肠阴道和膀胱-腹膜的返折。在切开宫颈黏膜后有效分离患者的宫颈,阴道黏膜,子宫直肠窝反折腹膜,并向两侧延伸。在腹膜切口中点处进行缝线,作为牵拉的标志,切断、缝扎子宫主韧带、子宫骶韧带、圆韧带,在取出子宫后对残端处进行检查,缝合阴道后壁,关闭盆腔。
观察组予以Prolift全盆底重建术联合雌激素治疗。取截石卧位,行气管插管,予以全身麻醉。将阴道前壁纵向切至折断端,同时将阴道膀胱筋膜分离至闭孔窝。经阴道前壁黏膜下注入正常生理盐水水垫,纵向切开阴道前壁沿至断端,后选择双侧的前中翼作为穿刺点。将阴道直肠间隙分离,并向侧方分离直到坐骨棘韧带。选择肛门旁开3 cm且向下3 cm位置为后翼穿刺点,由外向内实施穿刺,导入导管和导线,引出网片固定带,保证前壁网片无张力衬托在膀胱底部,并将后壁网片托在直肠上方,使侧缘接触肛提肌的浅面。网片托起阴道残端到坐骨棘水平线,调整网片松紧度、长度并用丝线固定。同时术后给予患者雌激素软膏(新疆新姿源生物制药有限公司,国药准字H20051718,规格:1 g∶0.625 mg)外用治疗,阴道局部用药,0.5 g/次,2次/周,连续2周,随访时间为术后6个月。
1.3 观察指标及评价标准
(1)POP-Q指示点评分:分别在术前及术后6个月评估POP-Q指示点,以处女膜为参照(0点),其中包括阴道前壁处距处女膜3 cm处(Aa):正常定位范围-3 cm;阴道前穹隆反褶或阴道残端(子宫切除者)距离Aa点最远处(Ba):正常定位范围-3 cm;子宫完整者为宫颈外口最远处,子宫切除者为阴道残端(C):范围(阴道全长);阴道后穹隆反褶或阴道残端(子宫切除)距离Ap点最远处(Bp):范围(-3 cm-阴道全长)。以处女膜为对照点,以上4点相对处女膜位置的变化(位于处女膜缘内侧为负数,处女膜缘外侧为正数),Aa点固定点位,无脱垂时为-3,脱垂最严重时为+3;对脱垂做出量化[6]。(2)盆底功能:采用盆底功能障碍性疾病症状问卷简表(PFDI-20),分别于术前及术后6个月评价两组盆底功能恢复效果,包括直结肠肛门困扰量表、盆腔器官脱垂困扰量表及排尿困扰量表组成,总分300分,分越高盆底功能恢复越差。(3)脱垂复发率:随访观察6个月,比较两组脱垂复发率。
1.4 统计学处理
本研究数据采用SPSS 22.0统计学软件进行分析和处理,计量资料以(±s)表示,两组间比较采用独立样本t检验,组内比较采用配对样本t检验,计数资料以率(%)表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组POP-Q指示点比较
术前,两组Aa、Ba、C、Bp比较差异均无统计学意义(P>0.05),术后6个月,观察组Aa、Ba、C、Bp小于对照组(P<0.05),见表2。
表2 两组POP-Q指示点比较[cm,(±s)]
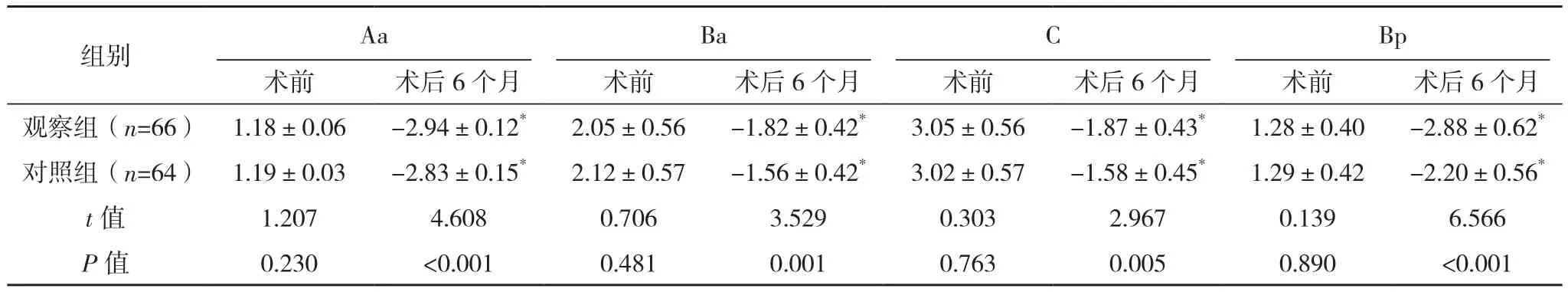
表2 两组POP-Q指示点比较[cm,(±s)]
*与本组术前比较,P<0.05。
组别 Aa Ba C Bp术前 术后6个月 术前 术后6个月 术前 术后6个月 术前 术后6个月观察组(n=66) 1.18±0.06 -2.94±0.12* 2.05±0.56 -1.82±0.42* 3.05±0.56 -1.87±0.43* 1.28±0.40 -2.88±0.62*对照组(n=64) 1.19±0.03 -2.83±0.15* 2.12±0.57 -1.56±0.42* 3.02±0.57 -1.58±0.45* 1.29±0.42 -2.20±0.56*t值 1.207 4.608 0.706 3.529 0.303 2.967 0.139 6.566 P值 0.230 <0.001 0.481 0.001 0.763 0.005 0.890 <0.001
2.2 两组盆底功能恢复效果比较
术后6个月,观察组PFDI-20评分低于对照组(P<0.05),见表3。
表3 两组盆底功能恢复效果比较[分,(±s)]
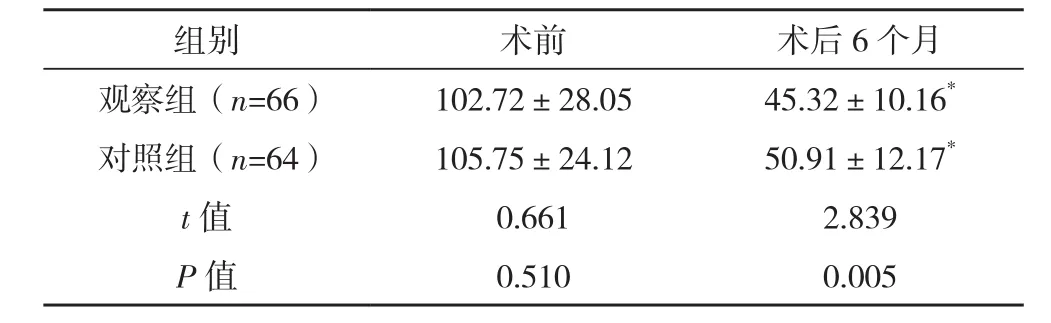
表3 两组盆底功能恢复效果比较[分,(±s)]
*与本组术前比较,P<0.05。
组别 术前 术后6个月观察组(n=66) 102.72±28.05 45.32±10.16*对照组(n=64) 105.75±24.12 50.91±12.17*t值 0.661 2.839 P值 0.510 0.005
2.3 两组脱垂复发率比较
观察组术后6个月出现3例脱垂复发,复发率为3/66(4.55%);对照组出现10例脱垂复发,复发率为10/64(15.63%);观察组脱垂复发率低于对照组( χ2=4.431,P<0.05)。
3 讨论
POP通常是因为患者盆底组织受到外力因素的影响变薄变弱,导致机体中部分盆腔脏器发生了不同程度的移位,导致器官位置发生异常[7]。阴式子宫切除术是有效的治疗手段,但患者在术后的复发率较高,不利于盆底功能的恢复[8]。因此,选择合适的治疗方式对患者的预后较为关键。
Prolift全盆底重建术中所使用的聚丙烯材质,是一种组织弹性较好的材料,同时具有抗感染性的特点。术中通过应用定位穿刺的方法将网片固定在膀胱底部并进行衬托,通过网片将其固定于直肠前方,将患者盆腔中的部分器官托起,对盆腔组织起到支撑的作用,形成“骨架”结构,进一步起到加固的目的,联合雌激素治疗增加内源性的促性腺激素分泌,从而提高治愈率[9]。POP-Q评分能够有效评定术后患者恢复情况。本次研究结果发现术后6个月,观察组Aa、Ba、C、Bp小于对照组(P<0.05),表明Prolift全盆底重建术联合雌激素治疗有助于保持阴道长度及轴线,有利于患者术后正常生活。因Prolift全盆底重建术以盆底整体理论、吊床学说及盆底阴道支持结构三个理论为基础发展而来的新技术,通过固定路径利用网片将脱垂的阴道、膀胱、宫颈和直肠整体托起,做到功能上的复位[10]。同时联合雌激素促进血管结缔组织的增生。PFDI-20评分能够有效判断术后患者盆底功能恢复。结果发现术后6个月,观察组PFDI-20评分低于对照组(P<0.05),表明Prolift全盆底重建术联合雌激素治疗有助于患者盆底功能的恢复。Prolift全盆底重建术联合雌激素治疗能够在保持子宫完整性的基础上通过网片充当永久性人工内置筋膜及韧带,通过修复机体子宫骶韧带及主韧带的部分功能,重新纠正子宫及阴道壁位置[11-12]。
另外本研究中,观察组脱垂复发率低于对照组( χ2=4.431,P<0.05),表明 Prolift全盆底重建术联合雌激素治疗可降低脱垂复发风险。Prolift全盆底重建术不用分离输尿管,维持子宫正常的前倾前屈位,避免子宫出现再度脱垂,联合雌激素抑制垂体促黄体生成素分泌[13]。同样值得关注的是,在手术过程中需要保护直肠及膀胱,减少对自主神经功能的伤害,因而在手术过程中需要减少对盆底肌肉薄弱区域及筋膜的牵拉。
综上所述,对于重度POP患者使用Prolift全盆底重建术联合雌激素治疗可有效恢复患者阴道正常解剖位置,改善盆底功能,降低脱垂复发风险。虽然Prolift全盆底重建术较为安全,网片侵蚀、挛缩、性交痛等并发症也不容忽视,因此在选择网片时需要谨慎,同时对于Prolift全盆底重建术的评估还需要大量的样本与长期的随访,更为客观的评价术后患者的恢复情况。

