播散性哥伦比亚分枝杆菌病影像表现一例
李翔 付旭文 韩祎
哥伦比亚分枝杆菌病是一种非常罕见的疾病,多发生于免疫抑制人群[1]。哥伦比亚分枝杆菌是一种机会致病菌,最常见感染部位为肺部,此外还发生于皮肤、淋巴结、胃肠道等[2]。本文回顾性分析一例免疫功能正常患者的播散性哥伦比亚分枝杆菌病的影像表现。
病例资料患者,女,52 岁,因发现全身多发硬结半年,头痛4 个月,发热10 余天入院。患者半年前无明显诱因出现双上肢、腹部、额部皮肤多发硬结,表面皮肤发红,伴破溃流脓,病变进展与愈合交替。4 个月前出现头痛,呈阵发性钝痛,近10 余d 出现发热、咳嗽、胸闷、乏力。入院查体:体温38.3℃,心率108 次/分,入院外周静脉血白细胞计数为18.40×109/L[参考值(4~10)×109/L],中性粒细胞计数为16.71×109/L[参考值(2.04~7.6)×109/L],血沉123 mm/h(参考值0~20 mm/h),C 反应蛋白为34.8 mg/L(参考值0~5 mg/L),D-二聚体2.67 μg/ml(参考值0~0.9 μg/ml),CD4+T细胞绝对值484 个/μl(参考值706~1125 个/μl),痰结核分枝杆菌DNA 阴性,痰GeneXpert MTB/RIF 检测阴性,痰分枝杆菌22 项DNA 检测阴性,结核感染T 细胞斑点试验阴性。痰抗酸杆菌及脓液抗酸杆菌涂片阴性,外院诊断为结核病。
胸部CT 平扫示左肺下叶不规则斑片状实变影(图1a),双肺多发斑片状磨玻璃密度影,左侧腋窝边界欠清软组织密度肿块状影,局部破溃(图1b)。颅脑MRI 示头皮内多发不规则状、片状低T1WI 高T2WI 信号结节影,T2FLAIR序列呈高信号,边界欠清(图2a、2b),部分头皮结节DWI可见病灶内不规则扩散受限(图2c、2d),增强扫描头皮结节明显强化,部分结节穿破颅骨到达颅内,相应部位脑膜增厚(图2e、2f)。胸椎MRI 矢状位T1WI 未见明确异常,T2WI STIR 压脂序列可见第6~8 胸椎内不规则状高信号影,T1WI 增强扫描第6~8 胸椎内病灶明显强化,邻近椎间隙未见狭窄(图2g、2h)。颅脑MRI 扫描范围内可见第左侧腮腺肿胀,可见斑片状T1WI 低信号、T2WI 高信号影,T1WI增强扫描不均匀环状及片状强化(图2i)。
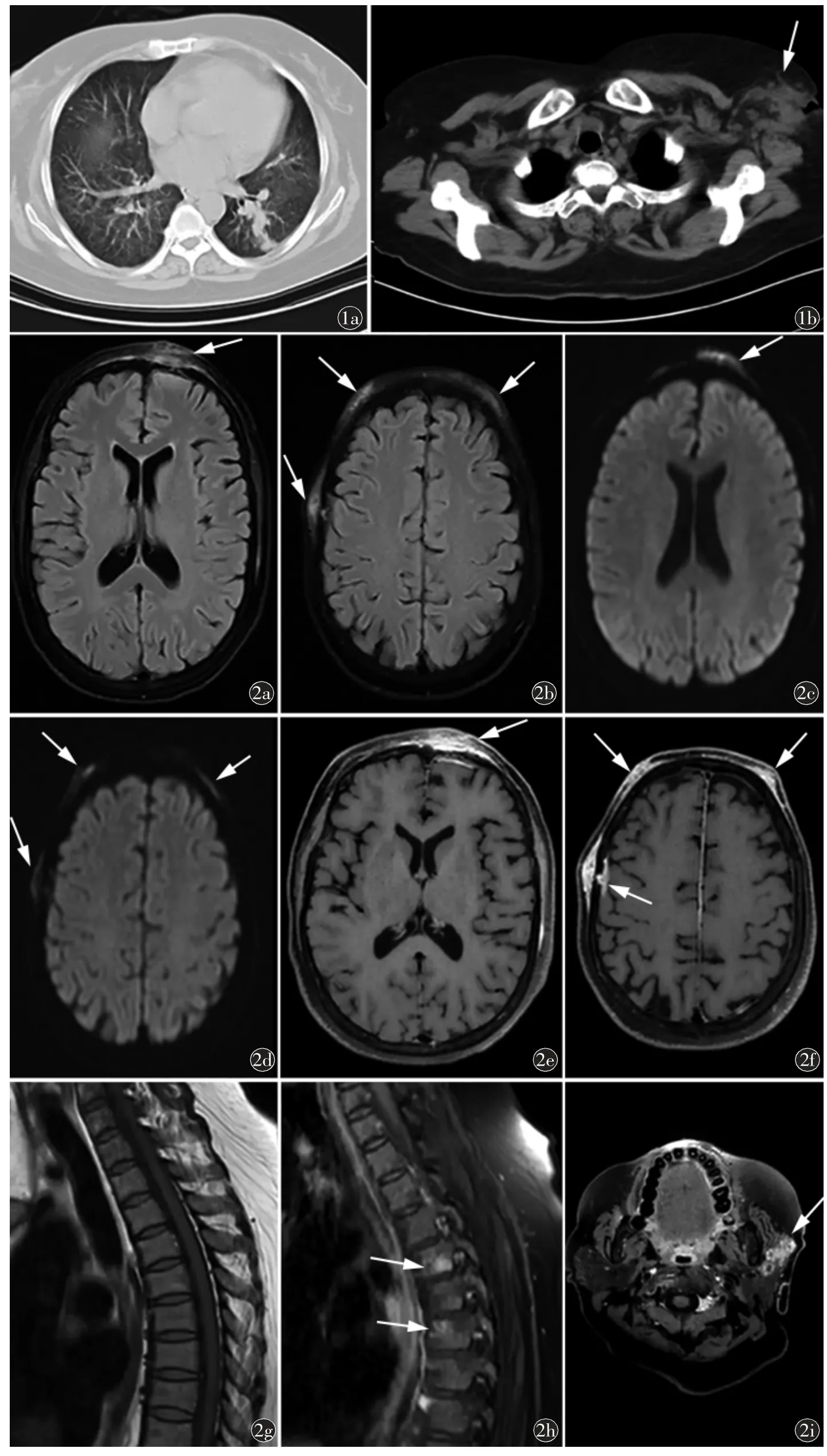
图1 胸部CT 平扫。a)左肺下叶片状实变影,边界清楚,双肺多发斑片状磨玻璃密度影;b)左侧腋窝边界欠清软组织密度肿块状影,局部破溃(箭)图2 颅脑、脊柱MRI 扫描。a)、b)颅脑T2 FLAIR 序列横断位平扫头皮多发不规则状、片状高信号影,边界清楚(箭);c)、d)颅 脑DWI(b=1000 s/mm2)横断位左侧额部头皮内病灶扩散受限(箭);e)、f)颅脑T1WI增强横断位扫描头皮结节明显强化,左侧额部及右侧额顶部头皮结节邻近颅骨穿凿性骨质破坏,感染蔓延至颅内,相应部位脑膜增厚、强化(箭);g)胸椎MRI矢状位T1WI 未见明确异常,T2WI STIR 压脂序列可见第6~8 胸椎内不规则状高信号影;h)T1WI 增强扫描第6~8 胸椎内病灶明显强化(箭),邻近椎间隙未见狭窄;i)颅脑T1WI 增强横断位扫描左侧腮腺内不均匀环状及片状强化(箭)
行额部皮肤硬结活检,HE 染色提示纤维组织增生,炎性细胞浸润,诊断为慢性化脓性炎(图3),硬结二代测序技术(next generation sequencing,NGS)提示哥伦比亚分枝杆菌,脑脊液结核分枝杆菌DNA 阴性,脑脊液NGS 未见异常。
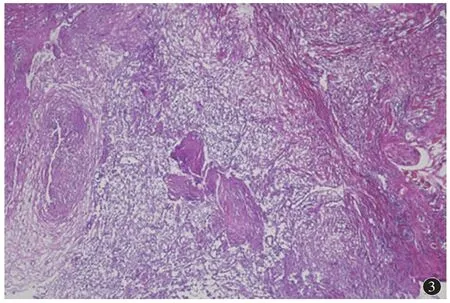
图3 额部皮肤硬结活检组织HE 染色(×100)示纤维组织增生,炎性细胞浸润,诊断为慢性化脓性炎
最终诊断为播散性哥伦比亚分枝杆菌病,给予阿奇霉素、乙胺丁醇、利福平及阿米卡星抗非结核分枝杆菌感染治疗,治疗3 d 后,患者仍持续发热,体温高峰40℃,考虑合并其他细菌感染,加用美罗培南、莫西沙星抗感染治疗,治疗2 周后,患者症状、感染好转,复查肺部CT 双肺斑片状影有所吸收,给予出院。
讨论哥伦比亚分枝杆菌属于非结核分枝杆菌(nontuberculous mycobacteria,NTM),后者是指除结核分枝杆菌复合群及麻风分枝杆菌以外的一类分枝杆菌的总称,NTM中少部分对人体致病,属于机会致病菌[3]。哥伦比亚分枝杆菌属于鸟分枝杆菌复合群(Mycobacterium avium complex,MAC)中的一类,属于缓慢生长型分枝杆菌,其占MAC 约5%[4]。哥 伦比亚分枝杆菌在2006 年首次从4 名HIV 感染者中分离[5],目前哥伦比亚分枝杆菌病报道较少。
在发病机制上,NTM 通过呼吸道、消化道等侵入人体后,发生以CD4+T 细胞介导和迟发性变态反应为主的免疫反应[3],在HIV 感染者CD4+T细胞计数低于50个/μl,易发生播散性NTM病[6]。在NTM中,MAC是最易发生播散性感染的菌种,而动物实验表明,哥伦比亚分枝杆菌的致命性高于其他MAC 亚群[7],既往病例报道显示,在非免疫抑制人群中,哥伦比亚分枝杆菌感染多局限于皮肤或淋巴结[8-10],本病例无免疫抑制状态,CD4+T 细胞计数484 个/μl,但发生播散性感染,较罕见,其发生机制不清。
在诊断上,NTM 病依赖临床表现、影像学表现、病原学及病理学检查[3]。根据受累的器官不同,出现不同的临床症状;病理表现与结核病相似,二者难以鉴别;病原学检查上依靠涂片、培养和菌种鉴定,哥伦比亚分枝杆菌病的涂片阳性率也远远低于其他MAC 亚群[11],故在临床上易误诊为结核[12]。在菌种鉴定方法中,既往多采用直接或间接同源基因或序列比较方法[3],该病例曾误诊为结核病,最终通过活检组织病理及NGS 检查以确诊。随着NGS 技术的发展,应重视该技术在NTM 病中的诊断。影像表现上,NTM 病65%~90%发生于肺部[13],其胸部CT 可表现多种征象(结节、实变、支气管扩张、磨玻璃密度影、纤维索条影)并存,以双肺上叶薄壁、多发空洞常见,支气管扩张表现为柱状或者囊状,小叶中心结节合并支气管扩张,是较典型的表现[3]。哥伦比亚分枝杆菌病肺部受累的表现报道较少,可表现为肺内片状实变影、充气支气管征合并胸内淋巴结肿大[14],也可表现为多发空洞形成[2,12]、支气管扩张[15]。本例表现为双肺多发斑片状磨玻璃密度影,左肺下叶斑片状实变影,无影像特异性。除肺部累及外,肺外NTM 病影像表现报道少见。哥伦比亚分枝杆菌病淋巴结病变表现为淋巴结肿大,CT 增强扫描可表现为环状强化[9];骨关节受累可表现为多发溶骨性骨质破坏[15];脊柱的NTM病可表现为跳跃性的骨质破坏,无椎间隙的受累[16];哥伦比亚分枝杆菌皮肤受累、中枢神经系统受累的影像学表现报道罕少。该病例头皮皮肤病变主要呈炎性改变,部分皮肤结节邻近颅骨发生穿凿性骨质破坏,病灶沿骨质破坏进入颅内,造成邻近脑实质的脑膜增厚,这与其他NTM 造成颅内感染的环状强化影像有一定的区别[17],但目前无法总结其累及头颅皮肤的影像学特征。此外该患者还累及左侧腮腺,其影像表现与结核的腮腺感染相似[18]。
在治疗上,哥伦比亚分枝杆菌病与结核有一定的差异,主要使用大环内脂类、利福霉素类、喹诺酮类及氨基糖苷类药物,但哥伦比亚分枝杆菌可能合并其他病原体的感染[14],故在治疗过程中,需要考虑加用其他药物联合治疗。该例病例在阿奇霉素、乙胺丁醇、利福平和阿米卡星联合抗感染治疗下,体温高峰仍在40℃,考虑合并细菌感染,加用美罗培南及莫西沙星后好转,故在临床过程中,需要重视合并感染,尤其是在免疫抑制人群。
在干预后上,合并HIV 感染的低CD4+T 细胞水平的哥伦比亚分枝杆菌病,30 d 病死率高达50%,远远高于其他MAC 亚群[1],早期诊断和治疗具有重要意义。总之,哥伦比亚分枝杆菌感染诊断较为困难,主要依赖菌种鉴定,在免疫抑制人群和非免疫抑制人群中,均可能发生播散性感染,CT和MRI 检查有助于判断病变的位置和范围,及早选用MAC 敏感的抗生素治疗,对患者预后有积极作用。

