经关节突入路减压固定治疗多节段黄韧带骨化型胸椎管狭窄症的效果
臧全金+梁辉+杨平林+李浩鹏+贺西京
[摘要] 目的 探討经关节突入路治疗多节段黄韧带骨化型(MSOLF型)胸椎管狭窄症的效果。 方法 回顾性分析2008年1月~2014年12月西安交通大学第二附属医院经关节突入路治疗的MSOLF型胸椎管狭窄症患者26例。采用改良的JOA评分评估术后效果,记录术前、术后1周和末次随访时的Frankel分级,测量手术节段后凸Cobb角,观察术中术后并发症。 结果 手术均在诱发电位监护下完成,手术时间2.7~5.2 h,平均(4.1±1.2)h;出血量650~2900 mL,平均(1940±824)mL。2例患者术中诱发电位波形异常,4例发生脑脊液漏,1例发生气胸。随访24~96个月,平均(4.0±4.8)个月。末次随访Frankel分级C级6例,D级8例,E级12例。JOA评分末次随访较术前明显提高,差异有统计学意义(P < 0.05),改善率为70.3%;植骨融合率100%,无内固定失败病例;Cobb角末次随访与术后1周比较,差异无统计学意义(P > 0.05)。 结论 经后路关节突减压椎弓根螺钉固定治疗MSOLF型胸椎管狭窄症减压充分,并发症少,临床效果良好。术中脊髓诱发电位监护灵敏度高,能够提高术中操作安全性。采用引流1周缝合管口的方法可有效控制脑脊液漏。
[关键词] 胸椎;椎管狭窄;黄韧带骨化;经关节突入路;临床疗效
[中图分类号] R687.3 [文献标识码] A [文章编号] 1673-7210(2017)03(c)-0086-04
Effect of transfacet approach decompression and internal fixation for thoracic spinal stenosis caused by multi-segmental ossification of ligamentumflavum
ZANG Quanjin LIANG Hui YANG Pinglin LI Haopeng HE Xijing
Department of Orthopaedics, Second Affiliated Hospital of Xi'an Jiaotong University, Shaanxi Province, Xi'an 710004, China.
[Abstract] Objective To evaluate the clinical effect of transarticular approach in treating thoracic spinal stenosis caused by multi-segmental ossification of ligamentumflavum (MSOLF). Methods From January 2008 to December 2014, in Second Affiliated Hospital of Xi'an Jiaotong University, the clinical data of 26 MSOLF patients with thoracic spinal stenosis were retrospective analyzed. Postoperative neurological status was evaluated by the modified JOA score system. The Frankel grade and Cobb angle of kyphosis were measured at postoperative 1 week and final followed up respectively, the complications during and after operation were recorded. Results All operations were performed under theuse of spinal cord evoked potential (SEP) monitoring. The operation time was 2.7-5.2 h, mean was (4.1±1.2) h and bleeding volume was 650-2900 mL, mean was (1940±824) mL. 2 patients had abnormalitiesin intraoperative monitoring in SEP, 4 cases suffered cerebrospinal fluid leakage, 1 case suffered pneumothorax. The follow-up time was 24-96 months, mean was (40.0±4.8) months. At final follow-up: 6 cases were grade C, 8 cases were grade D, 12 cases were grade E. JOA at final follow-up improved than before operation, the difference was statistically significant (P < 0.05), improvement rate was 70.3%; the bone graft fusion rate was 100%, there was no internal fixation failure; the Cobb angle at postoperative 1 week compared with final follow-up, the difference was not statistically significant (P > 0.05). Conclusion Treating MSOLF thoracic spinal stenosis through transarticular approach with pedicle screws can decompress the spinal cord completely, the complications are few, the clinical outcomes are favorite. Intraoperative SEP monitoringis of high sensitivity, it can improve the safety of intraoperative manipulatation. The method of persistent drainage for 1 week followed by the close the sinus of drainage tubeis can effectively treat cerebrospinal fluid leakage.
[Key words] Thoracic vertebrae; Spinal stenosis; Ossification of ligamentumflavum; Transarticular approach; Clinical effects
胸椎管狭窄症指椎间盘突出或骨化、后纵/黄韧带肥厚或骨化、椎体后缘骨赘或骨软骨分离、椎管发育性狭窄等引起的椎管容积减小,脊髓或神经根受压而发生的临床综合征,手术是唯一治疗手段[1-3]。黄韧带骨化好发于胸椎,常见于下胸椎[2],是胸椎管狹窄症的主要原因[4],手术风险大,多节段骨化难度更大。作者经关节突入路治疗多节段黄韧带骨化型(MSOLF型)胸椎管狭窄症26例,临床疗效良好,总结如下。
1 资料与方法
1.1 一般资料
选择2008年1月~2014年12月西安交通大学第二附属医院经关节突入路治疗MSOLF型胸椎管狭窄症26例,其中男17例,女9例;年龄47~65岁,平均(55.4±3.5)岁;病程5个月~8年,平均(48.2±6.6)个月。11例有明显诱因,包括外伤,劳累及受凉。上胸椎4例,中胸椎3例,下胸椎19例;2节段2例,3节段5例,4节段8例,5节段6例,6节段5例;连续型19例,跳跃型7例;合并胸椎间盘突出或后纵韧带骨化7例。临床表现以下肢麻木无力、行走不稳为主为21例;其余症状为胸背部疼痛12例、腹部束带感13例、小便障碍5例、下肢肌肉萎缩9例。上单位瘫表现15例,下单位瘫表现4例,7例为混合性表现。
1.2 影像学表现
X线正位见椎间隙模糊,密度增高,侧位见关节突腹侧及椎间孔、椎板处密度增高,突入椎管,后纵韧带骨化者可见椎体后缘高密度影。MRI T1、T2加权像可见骨化呈低信号,骨化黄韧带突入椎管压迫脊髓,严重者T2加权像脊髓信号增高。CT见椎板增厚,黄韧带骨化呈“U”或“V”形突入椎管,与椎板融合或存在间隙;部分与关节突相连。
1.3 手术方法
均为同一组医生完成,术中诱发电位(SEP)监护。全麻,俯卧位。定位骨化椎体并标记。后正中切口,分离至双侧关节突关节外侧近横突处;咬除棘突。高速磨钻在关节突关节处开槽:骨化较轻且靠近棘突时,在关节内侧缘开槽;骨化严重,到达椎板外侧或合并后纵韧带骨化时,在关节中间开槽,向内约45°打磨,至内层骨质蛋壳样。从骨化区域上下各一个节段向骨化区减压,神经剥离子伸到开槽腹侧向背侧提拉剩余骨质,巾钳夹持椎板向背侧用力,薄型椎板咬骨钳咬除骨槽内剩余骨质。掀开椎板前快速静滴1000 mg甲基强的松龙。对黄韧带与硬脊膜粘连严重者,在巾钳提起椎板后用椎板咬骨钳在粘连周围环形减压,再用神经剥离子小心分离;如果硬脊膜破裂,用无损伤线缝合。合并后纵韧带骨化者,将同节段椎弓根用刮匙蚕食,去除内侧约2/3,通过此通道用刮匙将椎体后方松质骨刮除,双侧相通形成“涵洞”,反向刮匙将钙化后纵韧带及椎体后壁向前推压,使致压物远离硬膜囊。减压完成后,用8#导尿管探查椎管,确保减压充分。椎弓根螺钉固定减压节段及上下各1或2个椎体;根据胸椎曲度,调整钛棒弧度并固定。刮除关节突关节软骨,将取下的骨质植于关节突关节间及横突周围。
1.4 脊髓及神经功能评价
脊髓功能按照Frankel分级[5];采用改良的JOA评分[6]评估患者神经功能。采用Nurick分级[7]对神经功能进行评价,JOA改善率评估公式:改善率=(术后JOA评分-术前JOA评分)/(11-术前JOA评分)×100%。改善率≥75%为优,50%~<75%为良,25%~<50%为可,<25%为差。
1.5 影像学评价
在术后1周、3个月、6个月、12个月复查胸椎X线、CT及MRI,以后每年复查一次;随访X线检查有无内固定失败及植骨融合情况;侧位X线上测量后凸Cobb角:固定节段上端椎上终板垂线与下端椎下终板垂线的夹角。比较末次随访及术后1周内Cobb角变化情况。1.6 统计学方法
采用SPSS 15.0进行统计学分析,正态分布的计量资料以均数±标准差(x±s)表示,两组间比较采用t检验;计数资料以率表示,等级资料采用秩和检验。以P < 0.05为差异有统计学意义。
2 结果
2.1 手术基本情况
手术均顺利完成,手术时间2.7~5.2 h,平均(4.1±1.2)h;出血量650~2900 mL,平均(1940±824)mL;术中输血0~2000 mL,平均(1200±120)mL;减压骨化黄韧带111个节段。
2.2 临床评价指标结果
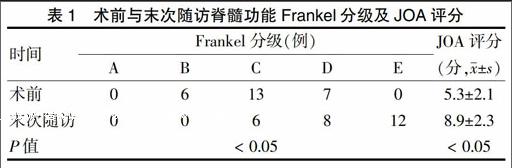
随访24~96个月,平均(40.0±4.8)个月。末次随访时神经功能均不同程度恢复,脊髓功能Frankel分级情况详见表1,其中6例术前B级均恢复至C级;13例术前C级中8例恢复至D级,5例恢复至E级,7例术前D级均恢复至E级,末次随访与术前比较差异有统计学意义(P < 0.05)。JOA评分末次随访较术前明显提高,差异有统计学意义(P < 0.05),改善率为70.3%。根据Nurick分级评价治疗效果,优5例,良14例,可5例,差2例,优良率为73.0%。胸椎后凸Cobb角末次随访时为(7.21±3.21)°,与术后1周(7.34±3.08)°比较,差异无统计学意义(P > 0.05)。所有患者均骨性融合,融合率为100%,平均融合时间(3.8±0.1)个月;无内固定物松动、断裂等并发症发生。
表1 术前与末次随访脊髓功能Frankel分级及JOA评分
2.3 并发症情况
1例术中掀椎板时出现SEP波形消失,停止操作约3 min后恢复,但潜伏期延长、波幅降低,手术结束时恢复至术前水平,术后神经恢复良好;1例术中波幅稍降低,麻醉苏醒后下肢肌力减弱;经营养神经、甘露醇脱水及激素治疗1周后逐渐恢复,术后8个月恢复至术前水平,术后2年Frankel分级E级。2例硬脊膜破裂,术中无损伤线缝合;4例出现脑脊液漏,采取卧床,头低脚高位,静脉补液,术后1周拔除引流管,管孔处缝合后治愈。1例在椎弓根减压时失手,刮匙损伤胸膜出现气胸,放置胸腔闭式引流,1周后拔除治愈。
2.4 典型病例
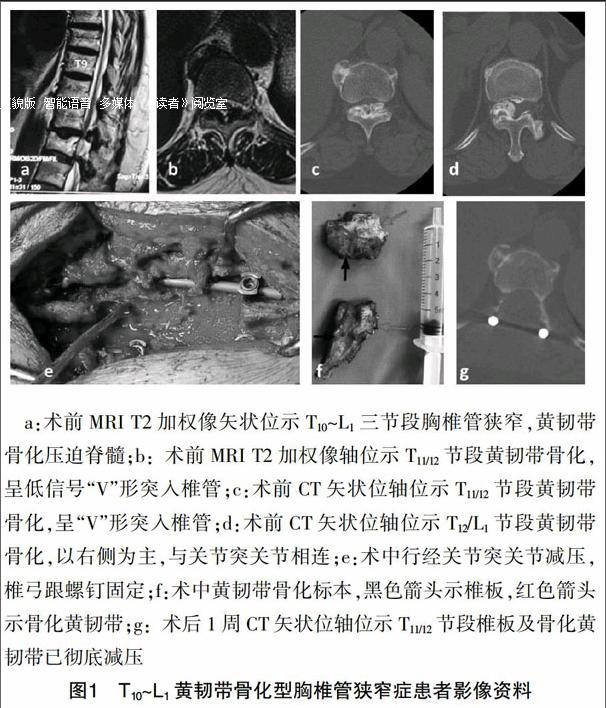
女,65岁,以“双下肢麻木无力,行走及小便困难2年”主诉于2013年12月入院。术前Frankel分级D级,CT及MRI显示T9~L1节段黄韧带骨化,压迫脊髓(图1)。采用经关节突入路切除骨化黄韧带减压,术中无并发症发生;术后第2天患者双下肢症状逐渐缓解;术后8个月,行走及大小便正常,Frankel分级E级。
a:术前MRI T2加权像矢状位示T10~L1三节段胸椎管狭窄,黄韧带骨化压迫脊髓;b:术前MRI T2加权像轴位示T11/12节段黄韧带骨化,呈低信号“V”形突入椎管;c:术前CT矢状位轴位示T11/12节段黄韧带骨化,呈“V”形突入椎管;d:术前CT矢状位轴位示T12/L1节段黄韧带骨化,以右侧为主,与关节突关节相连;e:术中行经关节突关节减压,椎弓跟螺钉固定;f:术中黄韧带骨化标本,黑色箭头示椎板,红色箭头示骨化黄韧带;g:术后1周CT矢状位轴位示T11/12节段椎板及骨化黄韧带已彻底减压
图1 T10~L1黄韧带骨化型胸椎管狭窄症患者影像资料
3 讨论
胸椎管狭窄症发病率低,但症状重,保守治疗无效,手术是唯一手段[1-3],减压后神经功能不同程度恢复[4]。胸椎管容积小,脊髓相对固定,手术风险大,多节段狭窄的治疗更加棘手。文献报道[8]黄韧带肥厚及骨化是胸椎管狭窄的主要原因,临床相对多见。探索安全有效的手术方案对于减少并发症、提高疗效具有一定的临床意义。
手术入路取决于脊髓受压方向、程度及压迫物来源[9-10],可以选择前路、后路或前后路联合。但压迫广泛时,建议采用后路手术加环形减压。黄韧带骨化型胸椎管狭窄症,脊髓压迫来自后方,只能选择后入路。目前后路手术方案有:微创单侧椎板切除双侧减压术,椎管扩大成形术,椎管后壁切除减压术(椎板薄法揭盖法[11-13],涵洞塌陷法[14])等。Kim等[15]报道微创治疗胸椎管狭窄症,从单侧切除双侧骨化黄韧带效果良好;但减压需在椎板下操作,而黄韧带骨化后椎管矢状径减小,严重狭窄者骨化黄韧带与硬膜囊粘连,椎板下操作难度及风险大,引发脊髓损伤的可能性大。MSOLF所致胸椎管狭窄症,病变范围广,单纯行椎管扩大成形[16]存在再关门可能,合并后纵韧带骨化时难以彻底减压;且椎板破坏后脊柱稳定性降低,可能引起继发性后凸脊髓受压。因此以上两种方案治疗MSOLF型病例风险相对较大。而传统椎管后壁切除采用骨凿,对脊髓的震动较大,椎板咬骨钳反复进入狭窄的椎管内刺激脊髓,损伤可能性增大;黄韧带骨化时椎板厚度增加,椎板咬骨钳无法完全咬持椎板,减压时出现滑动失手可能,安全隐患大;合并关节突关节增生时,减压范围不足,效果欠佳。
本研究经关节突关节入路,根据黄韧带骨化的宽度,用高速磨钻在关节突关节相应部位减压,位于脊髓两侧,减少了对脊髓的震动,风险降低;通过涵洞塌陷法或环形减压法对脊髓腹侧减压,一个切口完成前后减压,降低了牵拉损伤脊髓的可能。减压后用细导尿管探查,有效判断减压程度,不对脊髓造成压迫。本组病例黄韧带骨化2~6节段,均在直视下彻底减压,安全性高。手术保留了部分关节突关节,结合椎弓根螺钉固定,有效地维持了脊柱的稳定性。万勇等[17]报道后路减压未固定导致后凸加重,二次出现胸椎管狭窄脊髓压迫。张超等[13]在减压后椎弓根螺钉固定有效地防止了胸椎后凸,临床效果良好。因此减压后固定很有必要;本研究通过椎弓根螺钉固定结合横突间植骨,均达到骨性融合,未出现后凸加重。
本组病例均在SEP监护下手术。1例在掀椎板时波形消失,停止操作约3 min后波形恢复,经治疗后好转,Frankel分级由D级升至E级。另有1例术中波幅降低,术后双下肢肌力减弱,甲强龙治疗1周后恢复正常。此2例基础压迫均较重,考虑与术中刺激脊髓或脊髓缺血再灌注有关。文献报道韧带钙化、手术时间、出血量、术中血压、操作等多因素均可导致神经功能障碍[18],甲基强的松龙能有效地控制脊髓炎症,减轻水肿,促进神经恢复[19]。本组2例患者经甲强龙治疗后效果良好。其余病例SEP监护未见明显异常,术后临床症状逐渐恢复,提示SEP监护能够对术中操作提供有效的提示,及时发现危险操作,提高安全性;马薇薇等[20]报道SEP监护安全性及准确性高,但存在假阳性和假阴性率;故不能完全依赖于SEP监护,丰富的手术经验和仔细准确的操作是保证手术安全的基础。
本组共4例出现脑脊液漏:2例因硬脊膜粘连,分离时破裂,一期缝合;2例术中未见破裂,术后引流发现脑脊液漏,留置引流管,头低脚高位,补充电解质;术后1周拔除引流管,管孔處缝合后治愈。关于脑脊液漏的治疗有不同的经验,曹俊明等[9]用明胶海绵填塞、生物蛋白胶喷洒等措施治疗脑脊液漏,取得了良好的效果;但伤口内填塞存在形成血肿或感染的可能。本研究保留引流管一周,充分引流,术后一周软组织已基本愈合时拔除引流管,缝合引流管孔,取得了良好的效果。
综上所述,通过经关节突入路减压椎弓根螺钉固定治疗MSOLF型胸椎管狭窄症操作安全,对骨化黄韧带及其他脊髓致压物能够直接减压,脊柱稳定性好,临床疗效确切。术中脊髓诱发电位监护能够提高手术操作安全性;采用引流1周缝合管口的方法可有效控制脑脊液漏。
[参考文献]
[1] 贺银川,姜建忠,李永民.胸椎管狭窄症的治疗现状及研究进展[J].中国骨与关节杂志,2014,3(12):920-924.
[2] 王自立,赵浩宁,金卫东,等.黄韧带骨化所致胸椎管狭窄症的临床特征[J].中华骨科杂志,1999,19(8):463-466.
[3] 王根林,张福占,陈康武,等.胸椎管狭窄症的特点及后路减压术治疗[J].中国矫形外科杂志,2016,24(9):769-773.
[4] Hitchon PW,Abode-Iyamah K,Dahdaleh NS,et al. Risk factors and outcomes in thoracic stenosis with myelopathy:a single center experience [J]. Clin Neurol Neuro Surg,2016,147:84-89.
[5] Frankel HL,Hancock DO,Hyslop G,et al. The value of postural reduction in the initial management of closed injuries of the spine with paraplegia and tetraplegia [J]. Paraplegia,1969,7(3):179-192.
[6] Sato T,Kokubun S,Tanaka Y,et al. Thoracic myelopathy in the Japanese:epidemiological and clinical observations on the cases in Miyagi Prefecture [J]. Tohoku J Exp Med,1998,184(1):1-11.
[7] Nurick S. The pathogenesis of the spinal cord disorder associated with cervical spondylosis [J]. Brain,1972,95(1):87-100.
[8] Onishi E,Yasuda T,Yamamoto H,et al. Outcomes of surgical treatment for thoracic myelopathy:asingle-institutional study of 73 patients [J]. Spine (Phila Pa 1976),2016,41(22):E1356-E1363.
[9] 曹俊明,雷涛,申勇,等.后外侧入路减压椎间植骨融合内固定治疗胸椎管狭窄症的疗效及安全性[J].中国脊柱脊髓杂志,2014,24(7):609-615.
[10] 陈仲强,孙垂国.后路经关节突胸椎管环形减压术的适应证与手术技术要点[J].中国脊柱脊髓杂志,2014,24(7):667-670.
[11] 赵为公,毛根稳,韩学哲,等.薄化揭盖法治疗胸椎黄韧带骨化症的疗效观察[J].西安交通大学学报:医学版,2016,37,(2):170-173.
[12] 邵银初,双峰,邹鸿星,等.胸椎黄韧带骨化症的手术疗效分析[J].中国医药导报,2011,8(13):165-166.
[13] 张超,李天鹏,杨召,等.“揭盖法”加椎弓根内固定术治疗胸椎管狭窄症临床研究[J].中国矫形外科杂志,2015, 23(19):1813-1816.
[14] 王凯,刘晓光,祝斌,等.“涵洞塌陷法”360°胸脊髓环形减压术后短暂脊髓功能损伤加重的相关危险因素分析及预后[J].中国矫形外科杂志,2014,22(22):2028-2033.
[15] Kim JS,Jung B,Arbatti N,et al. Surgical experience of unilateral laminectomy for bilateral decompression (ULBD) of ossified ligamentumflavum in the thoracic spine [J]. Minim Invasive Neurosurg,2009,52(2):74-78.
[16] 潘世奇,侯明明,张大鹏,等.后路开门式椎板切除治疗退变性胸椎管狭窄症[J].中国矫形外科杂志,2008,16(21):1668-1669.
[17] 萬勇,梁堂钊,龙光华,等.手术治疗胸椎管狭窄症的效果分析[J].中国脊柱脊髓杂志,2010,20(8):664-668.
[18] Wang H,Ma L,Xue R,et al. The incidence and risk factors of postoperative neurological deterioration after posterior decompression with or without instrumented fusion for thoracic myelopathy [J]. Medicine (Baltimore),2016, 95(49):1-6.
[19] 都永宏,邓树才,马毅,等.大剂量甲基强的松龙在胸椎管狭窄症围手术期应用的效果观察[J].中国脊柱脊髓杂志,2007,17(3):194-196.
[20] 马薇薇,邱勇,王斌,等.胸椎管狭窄症术中SEPs改变模式与术后神经功能状态的不一致性[J].中国矫形外科杂志,2007,15(5):337-339.
(收稿日期:2016-12-25 本文编辑:苏 畅)

