正电子发射计算机断层显像/计算机断层扫描在乳腺癌放疗靶区勾画中的作用及对淋巴结转移的预测价值
周锋,王云飞,郑婷婷
延安大学咸阳医院1肿瘤内科,2核医学科,陕西 咸阳 712000
近年来,乳腺癌的发病率不断升高,2018年全球乳腺癌发病率为11.6%,居女性恶性肿瘤首位,病死例数约62万例,严重威胁女性的身心健康[1-2]。放疗是乳腺癌综合治疗方式之一,能够有效杀灭肿瘤细胞,降低局部复发率,延长生存期,随着精准医学的发展,临床要求对乳腺癌患者实施个体化精准放疗,以降低肿瘤复发风险,但又不过度治疗,使患者的临床获益最大化,这也要求临床具备更加精准的定位引导技术[3]。李云芬等[4]研究指出,利用正电子发射计算机断层显像(position emission tomography,PET)/CT技术指导生物靶区的勾画,继而通过不同的显影强度给予不同的放疗生物剂量,可以提高肿瘤的局部控制率。随着越来越多的研究对生物靶区精准勾画进行了探讨,PET/CT技术在多种肿瘤中的优势也逐渐显现。因此,本研究通过分析PET/CT技术在乳腺癌放疗患者中的应用效果,观察其对乳腺癌疗效的评估价值,并分析对其乳腺癌淋巴结转移的诊断价值,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年4月至2020年4月延安大学咸阳医院收治的乳腺癌患者。纳入标准:①符合乳腺癌的诊断标准[5];②均接受放疗,卡氏功能状态(Karnofsky performance status,KPS)评分≥70分;③年龄≥18岁;④能正常沟通交流;⑤临床资料完整。排除标准:①合并其他乳腺疾病或其他恶性肿瘤;②合并精神疾病;③既往接受过化疗、免疫治疗等;④妊娠期女性。依据纳入和排除标准,本研究共纳入68例乳腺癌患者,按放疗时影像学定位技术的不同分为观察组(n=37)和对照组(n=31),对照组患者采用64层螺旋CT定位扫描,观察组患者采用PET/CT定位扫描。观察组患者年龄36~65岁,平均(48.35±8.03)岁;病灶部位:左侧16例,右侧21例;TNM分期:Ⅱ期28例,Ⅲ期9例;均为浸润性导管癌;体重指数(body mass index,BMI)18.34~25.87 kg/m2,平均(21.57±2.06)kg/m2。对照组年龄34~66岁,平均(48.27±8.62)岁;病灶部位:左侧14例,右侧17例;TNM分期:Ⅱ期24例,Ⅲ期7例;均为浸润性导管癌;BMI为18.14~26.02 kg/m2,平均(21.64±2.13)kg/m2。两组患者年龄、病灶部位、TNM分期和BMI比较,差异均无统计学意义(P﹥0.05),具有可比性。本研究经医院伦理委员会批准通过,所有患者均知情同意并签署知情同意书。
1.2 扫描定位方法
对照组患者取仰卧位,双臂外展上举,标记体位后于屏气状态下采用64层螺旋CT定位扫描,扫描参数:管电流220 mA,管电压130 kV,层厚5 mm,螺距1.0,扫描范围自横膈下5 cm至胸廓上方入口处5 cm;完成扫描后将CT图像数据上传至工作站,按照肿瘤放射治疗协作组(Radiation Therapy Oncology Group,RTOG)标准[6]进行靶区勾画,包括全乳临床靶区和心脏、左冠状动脉前降支、左右肺、对侧乳腺等,完成计划靶区(plan target volume,PTV)勾画,采用6MV X线分割适形放疗,处方剂量50 Gy。
观察组患者采用PET/CT定位扫描进行靶区勾画,患者需进行术前准备,包括禁食6 h、空腹血糖≤7.0 mmol/L,注射显像剂18F-氟代脱氧葡萄糖(18F-fluorodeoxyglucose,18F-FDG)5.18 MBq/kg,放化纯度﹥95%,静卧休息1 h,按顺序进行螺旋CT扫描、PET扫描(采集6~8个床位,每个床位采集2~3 min),利用CT图像进行衰减校正,采用迭代法重建后融合图像。将图像上传至工作站进行靶区勾画,图像分析采用目测法和半定量法相结合,在代谢程度最高区域勾画感兴趣区,避开囊变、坏死和出血等部位。半定量法分析:测定最大标准摄取值(maximum standard uptake value,SUVmax),以SUVmax﹥2.5为阳性判定标准。目测法:以病灶18F-FDG代谢程度高于周围组织为阳性,并生成PTV。图像分析完成后制订放疗计划,采用6MV X线分割适形放疗,常规分割放疗至36~40 Gy后,可适当缩野继续照射至总剂量50 Gy。
于放疗完成后再次分别行CT和PET/CT扫描,确定放疗疗效,所有检查、靶区勾画和放疗操作等均由同一组医师完成。
1.3 观察指标
①比较两组患者的大体肿瘤体积(gross tumor volume,GTV)和PTV。②复查胸部CT,采用实体瘤疗效评价标准[7]评估两组患者的放疗疗效:完全缓解,目标病灶完全消失,病理性淋巴结短径﹤10 mm;部分缓解,病灶最长径总和与基线相比缩短≥30%;疾病进展,病灶最长径总和与基线相比增加﹥20%且绝对值增加﹥5 mm,或出现新病灶;疾病稳定,介于部分缓解和疾病进展之间。总有效率=(完全缓解+部分缓解)例数/总例数×100%。③依据RTOG急性放射性反应评分标准[8]比较两组患者的放疗相关不良反应,包括放射线皮肤损伤和放射线肺损伤。放射性皮肤损伤:0级,无变化;1级,滤泡样暗红色斑块、干性脱皮、出汗减少;2级,触痛或鲜红色斑、片状湿性脱皮、中度水肿;3级,皮肤褶皱以外部位融合性湿性脱皮、凹陷性水肿;4级,溃疡、出血、坏死。放射性肺损伤:0级,无变化;1级,轻度干咳或劳累时呼吸困难;2级,持续性咳嗽需麻醉性止咳、稍活动即呼吸困难、休息时无呼吸困难;3级,重度咳嗽、麻醉性止咳无效或休息时呼吸困难、影像学可有急性放射性肺炎证据、间断性吸氧或需要类固醇治疗;4级,严重呼吸功能不全、需持续吸氧或辅助通气。④记录PET/CT检查患者淋巴结转移情况和SUVmax。⑤采用电话或门诊随访的方式对两组患者进行随访,1年内每3个月随访1次,1年以上每6个月随访1次,随访时间截至2021年10月,记录两组患者的生存情况。
1.4 统计学方法
采用SPSS 20.0软件对所有数据进行统计分析,计数资料以例数和率(%)表示,-组间比较采用χ2检验;计量资料以均数±标准差()表示,组间比较采用t检验;绘制受试者工作特征(receiver operating characteristic,ROC)曲线,计算曲线下面积(area under the curve,AUC),评估SUVmax对乳腺癌患者淋巴结转移的预测价值;采用Kaplan-Meier法绘制生存曲线,组间比较采用Log-rank检验。P﹤0.05为差异有统计学意义。
2 结果
2.1 GTV、PTV的比较
两组患者GTV比较,差异无统计学意义(P﹥0.05),但观察组患者的PTV小于对照组,差异有统计学意义(P﹤0.05)。(表1)
表1 两组患者GTV、PTV的比较(cm 3,)
组别观察组(n=37)对照组(n=31)t值P值67.37±12.35 73.46±14.37 1.880 0.065 193.34±22.86 205.45±23.97 2.128 0.037 GTV PTV
2.2 放疗疗效的比较
观察组患者的放疗总有效率为75.68%(28/37),与对照组患者的70.97%(22/31)比较,差异无统计学意义(P﹥0.05)。(表2)
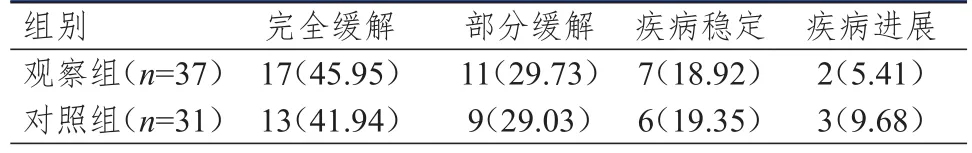
表2 两组患者的放疗疗效[n(%)]*
2.3 放疗不良反应发生情况的比较
观察组发生2级放射性皮肤损伤1例,放疗不良反应总发生率为2.70%(1/37);对照组发生2级放射性皮肤损伤5例、1级放射性肺损伤2例,放疗不良反应总发生率为22.58%(7/31);观察组患者放疗不良反应总发生率低于对照组,差异有统计学意义(χ2=4.648,P=0.031)。
2.4 SUVmax对乳腺癌患者淋巴结转移的预测价值
PET/CT检查显示,37例乳腺癌患者中,发生淋巴结转移15例(腋窝11例,锁骨下3例,胸骨旁1例),未发生淋巴结转移22例。淋巴结转移患者的SUVmax为(7.39±1.08),高于无淋巴结转移患者的(5.78±1.22),差异有统计学意义(t=4.116,P﹤0.05)。ROC曲线显示,SUVmax诊断乳腺癌患者淋巴结转移的AUC为0.845(95%CI:0.720~0.970),最佳截断值为6.34,此时的灵敏度为0.800,特异度为0.773。(图1)
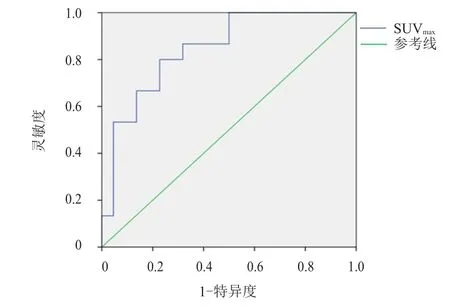
图1 SUVmax诊断乳腺癌患者淋巴结转移的ROC曲线
2.5 预后情况的比较
随访结束,观察组患者的总生存率为75.68%(28/37),与对照组患者的61.29%(19/31)比较,差异无统计学意义(χ2=1.635,P=0.201)。(图2)
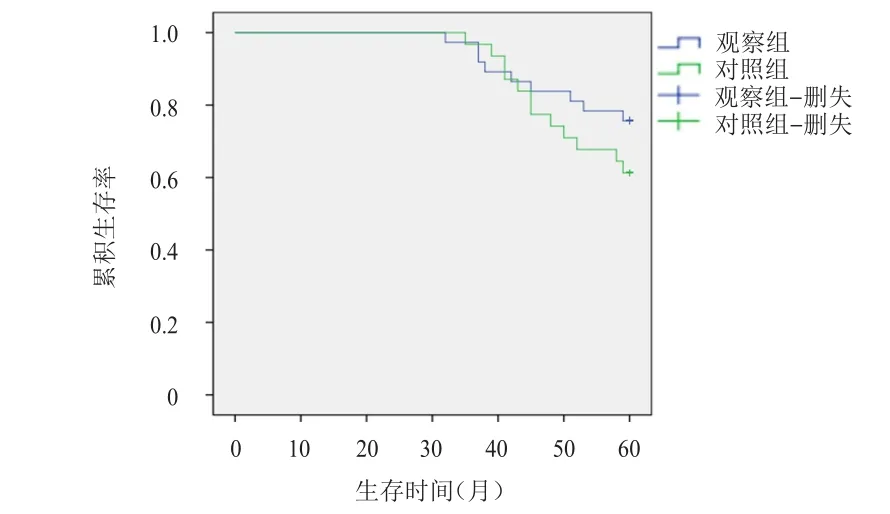
图2 观察组(n=37)和对照组(n=31)乳腺癌患者的总生存曲线
3 讨论
近年来,乳腺癌的发病率和病死率均居全球女性恶性肿瘤首位,严重威胁女性的身心健康,中国乳腺癌的防控形势同样严峻,乳腺癌患者数量较多,疾病负担极其严重,据统计,近20年中国乳腺癌年均治疗费用为0.9~3.3万元,年均增长率为2.3%,乳腺癌估算的省级经济负担高达9.7亿元,地市级间接经济负担为0.7亿元[9-11]。放疗是乳腺癌临床综合治疗的重要组成部分,尤其是在精准医学理念的推动下,乳腺癌的放疗逐渐向更短、更准、更精方向发展,这也是未来乳腺癌治疗的发展方向之一[12-13]。但精准放疗多依赖于影像学技术,新型成像技术是推动精准放疗的基础,PET/CT是集结构成像和功能成像为一体的成像技术,近年来在肿瘤靶区勾画和指导放疗方面的优势日益突显[14-15]。
本研究结果显示,两组患者GTV无明显差异,但观察组患者的PTV小于对照组,表明PET/CT较常规CT能更精确定位肿瘤病灶范围,指导放疗靶区的精确勾画。郭莉莉等[16]指出,CT和MRI均为结构影像技术,对病灶的显示依赖于病灶的大小和结构,尤其是乳腺癌术后术区解剖结构紊乱、瘢痕增生,这种传统的影像技术仅依靠形态、密度及血供的差异往往难以鉴别。PET/CT是将PET和CT融合的技术,弥补了PET定位不准确和CT定性困难的不足,实现了解剖与功能成像的有机结合,优势明显。郑超等[17]研究指出,肿瘤病灶摄取18F-FDG的能力明显高于正常组织,通过18FFDG PET/CT诊断乳腺癌原发病灶的灵敏度可高达86%~93%,尤其是对T2期肿瘤和直径1 cm以上的病灶灵敏度较高。表明PET/CT在乳腺癌诊断上具有较高的定位和定性优势,对指导放疗靶区勾画和引导放疗具有明显优势,可以实现更精准的放疗。本研究结果显示,观察组患者的放疗总有效率为75.68%,高于对照组患者的70.97%,但差异无统计学意义(P﹥0.05);此外,观察组患者的总生存率为75.68%,与对照组患者的61.29%也无明显差异,这可能与样本量较少有关。明确的是,观察组放疗后放射性不良反应较对照组明显减少,这与精确勾画靶区和调整放射治疗方案有关,精准放疗能有效避免过度的照射,尤其是减少肺部照射,对避免引起放射性肺损伤有重要的意义。
肿瘤转移病灶对18F-FDG的摄取是PET/CT诊断乳腺癌淋巴结转移的一大优势,且具有一次性显像全身不同部位及器官的优势,而传统的CT检查则依赖于病灶大小和形态来评估,对早期未出现形态改变和较小的转移灶无法精确诊断,存在明显的不足。Paydary等[18]研究显示,PET/CT可检测纵隔、轴向和乳腺内淋巴结转移,与骨闪烁显像相比,检测远处转移的准确性更佳,尤其怀疑晚期疾病且常规方法尚无定论时,建议使用PET/CT。廖建英等[19]通过18F-FDG PET/CT检测乳腺癌腋窝淋巴结转移的准确度为70.9%,特异度为81.0%,研究指出该项检测是利用糖代谢在恶性肿瘤中旺盛和肿瘤血运增加的特点,通过病灶内葡萄糖代谢情况和血流灌注特征来评估肿瘤的性质,因此具有一定的优势。上述研究均表明,PET/CT对乳腺癌淋巴结转移有一定的诊断价值,本研究ROC曲线分析发现,SUVmax诊断乳腺癌患者淋巴结转移的AUC为0.845(95%CI:0.720~0.970),最佳截断值为6.34,此时的灵敏度为0.800,特异度为0.773,表明PET/CT对乳腺癌淋巴结转移具有较高的诊断价值。
随着临床研究的深入,PET/CT在乳腺癌领域还有着更大的发展空间,研究发现,18F-FDG PET/CT在乳腺癌的相关诊断评估中依然存在不足之处,与18F-FDG PET/CT相比,18F-17β-雌二醇(18F-fluoroestradiol,18F-FES)PET/CT能检测到更多的转移病灶,且18F-FES阳性病变的SUVmax大于18F-FDG阳性病变的SUVmax,有患者18F-FES检查存在转移,而18F-FDG显示不存在转移[20-21]。表明随着新型示踪剂的不断研发,PET/CT检查在乳腺癌领域中还有着更广阔的应用价值。
综上所述,PET/CT检查能更准确地指导临床乳腺癌靶区勾画和调整放疗方案,缩小PTV,减轻放疗相关不良反应,其参数SUVmax能较好地预测乳腺癌患者的淋巴结转移情况,具有较高的诊断价值。

