PCT、Th17和Tregs在ACLF中的表达及与预后的关系
倪艳 程玲 蒋玉凤
慢加急性肝衰竭(Chronic and acute liver failure,ACLF)是发生在慢性肝病基础上的一种短期内出现急性或者亚急性的肝功能代谢失常的临床症侯群[1]。ACLF 患者可表现出黄疸、消化道症状(呕吐、恶心、腹胀等)、肝性脑病或者伴有严重的凝血功能障碍等情况,预后较差。降钙素原(Procalcito⁃nin,PCT)为临床检测机体内毒素感染有效指标,在临床中可用于评估肝衰竭患者体内毒素水平[2]。T辅助细胞17(T helper cell 17,Th17)是CD4+T 细胞亚群,以往研究发现,Th17与慢性肝炎的发生发展存在一定的联系[3]。调节性T 细胞(Regulatory T cells,Tregs)是CD4+T 淋巴细胞的另一个亚群,有研究显示,在肝脏或者血液中Tregs 的表达失衡是引起机体持续感染乙肝病毒以及疾病进展的重要原因之一[4]。本研究将分析PCT、Th17、Tregs 在ACLF 中的变化趋势,分析三者与ACLF 患者预后之间的联系,以期为临床诊疗ACLF以及改善预后提供科学依据。
1 资料与方法
1.1 一般资料
收集2018年1月至2020年2月西南医科大学附属医院收治的106 例ACLF 患者(ACLF 组),其中男77 例,女29 例,平均年龄(49.28±5.33)岁,根据病情严重程度分为[5]:早期41 例,中期39 例,晚期26 例。纳入标准:①符合《肝衰竭诊疗指南》中有关ACLF 的诊断级分期标准[5];②临床资料完整;③血清相关免疫学检测证实HBsA g 阳性6 个月以上、HBsA b 阴性、HBeA g 阳性或阴性。排除标准:①合并恶性肿瘤;②入院前有进行药物治疗者;③药物所致肝衰竭者;④合并酒精性肝病、非酒精性脂肪肝病者;⑤合并代谢性疾病者。另选取本院同期97 例健康体检志愿者(对照组),以及同期进行治疗的99 例慢性乙型肝炎(CHB 组),对照组中男63 例,女34 例,平均年龄(48.95±5.27)岁;CHB 组中男65 例,女34 例,平均年龄(49.10±5.18)岁。入选者在一般资料上比较差异无统计学意义(P>0.05),具有可比性。本研究经院医学伦理委员会批准通过,受试者已签署知情同意书。
1.2 方法
1.2.1 PCT、Th17、Tregs 水平检测
ACLF 组患者在入院后次日清晨抽取空腹静脉血液5 mL,CHB 组、体检者则在受检当日清晨抽取空腹静脉血液5 mL,使用枸橼酸钠或肝素抗凝,离心分离血清。使用mini⁃VIDAS 全自动免疫荧光分析仪检测PCT,试剂及仪器均由法国梅里埃公司提供。使用FACS LSRII 流式细胞仪通过flowcytomix技术检测Th17、Tregs 水平,试剂盒及仪器均由美国R&D 公司提供。操作均严格按照说明书进行。
1.2.2 预后情况评估
观察组患者均进行内科、人工肝等综合治疗,对患者进行为期3 个月随访,截止至2020年5月31日,病情稳定为预后良好;出现死亡、复发则判定为预后不良。收集患者一般资料,包括:年龄、性别、白细胞(white blood cell,WBC)、C 反应蛋白(C reactive protein,CRP)、中性粒细胞百分比(Per⁃centage of neutrophils,NEU%)、甲胎蛋白(Alpha fe⁃toprotein,AFP)、天冬氨酸转氨酶(Aspartate amino⁃transferase,AST)、白蛋白(albumin,ALB)、前白蛋白(Prealbumin,PAlb)等。
1.3 统计学方法
采用SPSS 20.0 软件进行统计分析,计量资料采用()表示,两组间比较采用t检验,多组间比较使用方差检验。采用多元Logistic回归分析影响ACLF 患者预后不良的危险因素。绘制受试者工作特征(ROC)曲线分析PCT、Th17、Tregs 对ACLF 患者预后不良的预测价值,并计算曲线下面积(AUC)。以P<0.05 为差异具有统计学意义。
2 结果
2.1 三组PCT、Th17、Tregs 表达水平比较
PCT、Th17、Treg 表达水平:ACLF 组>CHB 组>对照组,差异有统计学意义(P<0.05)。见表1。
表1 三组PCT、Th17、Tregs 表达水平比较(±s)Table 1 Comparison of the expression levels of PCT,Th17 and Tregs in the three groups(±s)
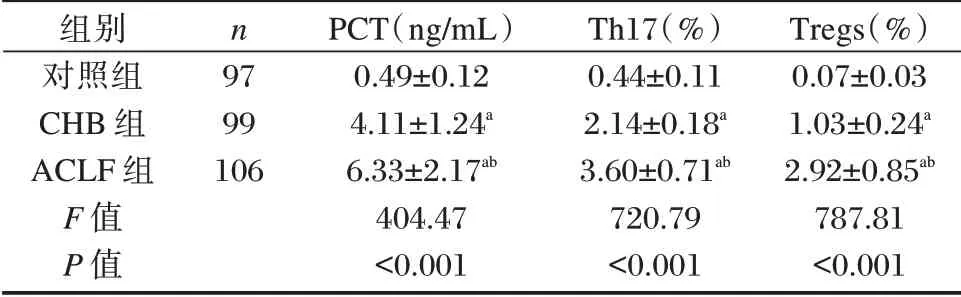
表1 三组PCT、Th17、Tregs 表达水平比较(±s)Table 1 Comparison of the expression levels of PCT,Th17 and Tregs in the three groups(±s)
注:与对照组比较aP<0.05,与CHB 组比较bP<0.05。
组别对照组CHB 组ACLF 组F 值P 值n 97 99 106 PCT(ng/mL)0.49±0.12 4.11±1.24a 6.33±2.17ab 404.47<0.001 Th17(%)0.44±0.11 2.14±0.18a 3.60±0.71ab 720.79<0.001 Tregs(%)0.07±0.03 1.03±0.24a 2.92±0.85ab 787.81<0.001
2.2 不同时期ACLF 患者PCT、Th17、Tregs 表达水平比较
PCT、Th17、Tregs 表达水平:晚期>中期>早期,差异有统计学意义(P<0.05)。见表2。
表2 不同时期ACLF 患者PCT、Th17、Tregs 表达水平比较(±s)Table 2 Comparison of the expression levels of PCT,Th17 and Tregs in ACLF patients in different periods(±s)
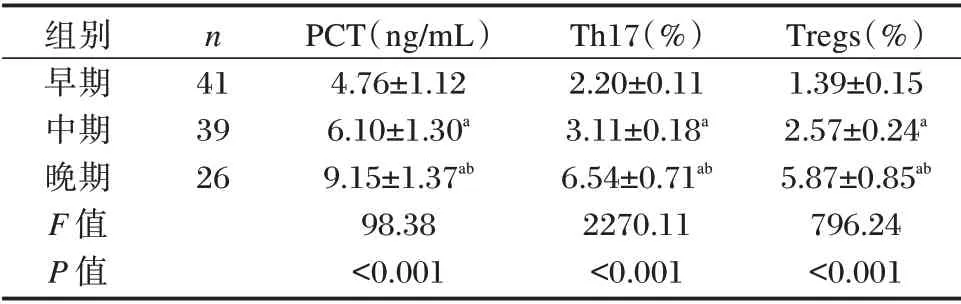
表2 不同时期ACLF 患者PCT、Th17、Tregs 表达水平比较(±s)Table 2 Comparison of the expression levels of PCT,Th17 and Tregs in ACLF patients in different periods(±s)
注:与早期组比较aP<0.05,与中期组比较bP<0.05。
组别早期中期晚期F 值P 值n 41 39 26 PCT(ng/mL)4.76±1.12 6.10±1.30a 9.15±1.37ab 98.38<0.001 Th17(%)2.20±0.11 3.11±0.18a 6.54±0.71ab 2270.11<0.001 Tregs(%)1.39±0.15 2.57±0.24a 5.87±0.85ab 796.24<0.001
2.3 影响ACLF 患者预后的危险因素分析
2.3.1 影响ACLF 患者预后不良单因素分析
不同性别、年龄、AST、ALB、PAlb 在预后良好组与预后不良组之间比较差异均无统计学意义(P>0.05),WBC、CRP、NEU、AFP、PCT、Th17、Tregs 指标在两组间比较差异均有统计学意义(P<0.05)。见表3。
表3 影响ACLF 患者预后不良单因素分析(±s)Table 3 Analysis of single factors affecting the prognosis of ACLF patients(±s)
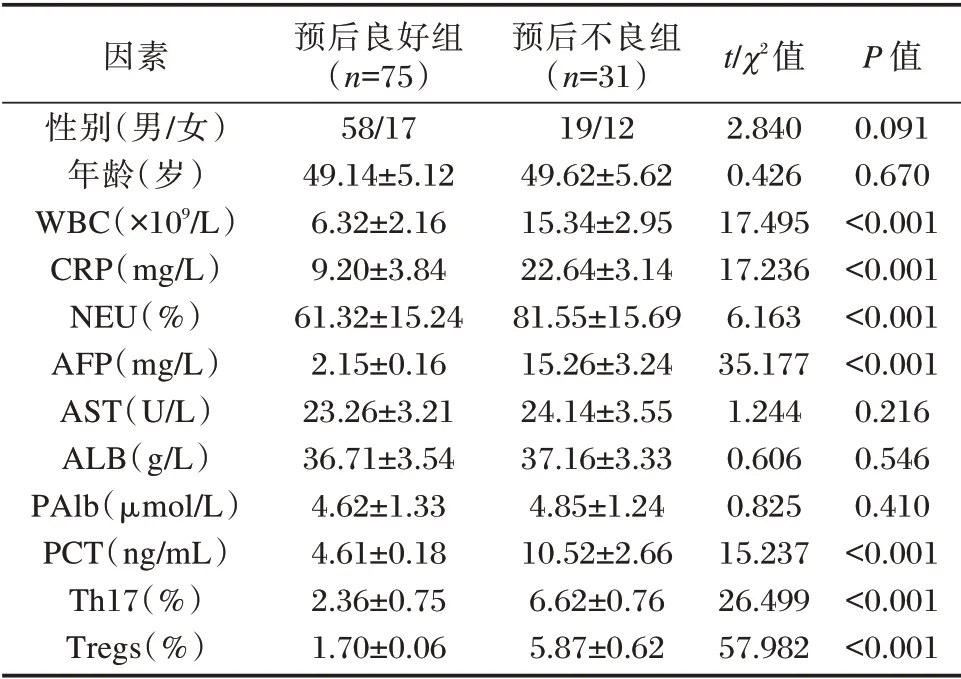
表3 影响ACLF 患者预后不良单因素分析(±s)Table 3 Analysis of single factors affecting the prognosis of ACLF patients(±s)
因素性别(男/女)年龄(岁)WBC(×109/L)CRP(mg/L)NEU(%)AFP(mg/L)AST(U/L)ALB(g/L)PAlb(μmol/L)PCT(ng/mL)Th17(%)Tregs(%)预后良好组(n=75)58/17 49.14±5.12 6.32±2.16 9.20±3.84 61.32±15.24 2.15±0.16 23.26±3.21 36.71±3.54 4.62±1.33 4.61±0.18 2.36±0.75 1.70±0.06预后不良组(n=31)19/12 49.62±5.62 15.34±2.95 22.64±3.14 81.55±15.69 15.26±3.24 24.14±3.55 37.16±3.33 4.85±1.24 10.52±2.66 6.62±0.76 5.87±0.62 t/χ2值2.840 0.426 17.495 17.236 6.163 35.177 1.244 0.606 0.825 15.237 26.499 57.982 P 值0.091 0.670<0.001<0.001<0.001<0.001 0.216 0.546 0.410<0.001<0.001<0.001
2.3.2 影响ACLF 患者预后不良多因素分析
将单因素分析有差异的指标进行多元Logistic回归分析,结果显示:WBC、CRP、NEU、AFP、PCT、Th17、Tregs 为影响ACLF 患者预后不良的独立危险因素(P<0.05)。见表4。
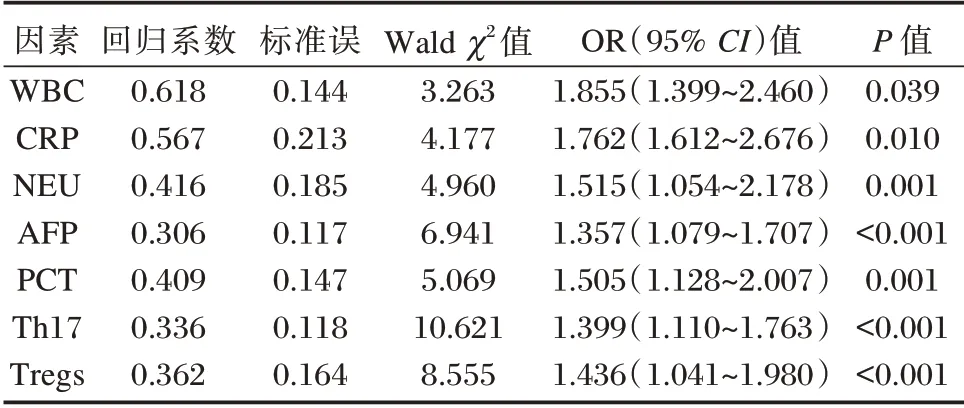
表4 影响ACLF 患者预后不良多因素分析Table 4 Analysis of multiple factors affecting the prognosis of ACLF patients
2.4 PCT、Th17、Tregs 对ACLF 患者预后不良的预测价值
依据ROC 曲线可知,PCT+Th17+Tregs 联合预测NSCLC 预后不良敏感度和特异度分别为0.872、0.717,AUC=0.859,明显高于三者单独预测(P<0.05)。见表5、图1。
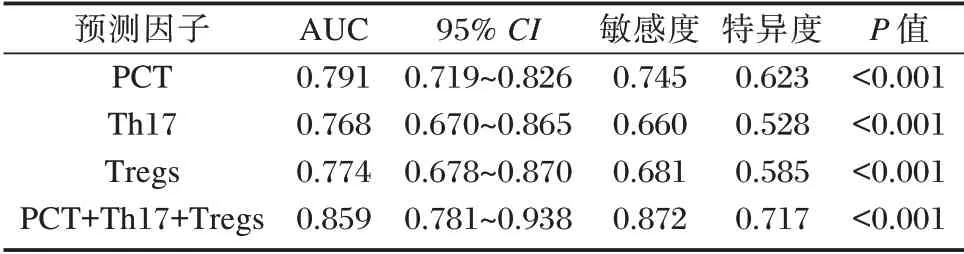
表5 PCT、Th17、Tregs 对ACLF 患者预后不良的预测价值Table 5 The predictive value of PCT,Th17 and Tregs on the poor prognosis of ACLF patients
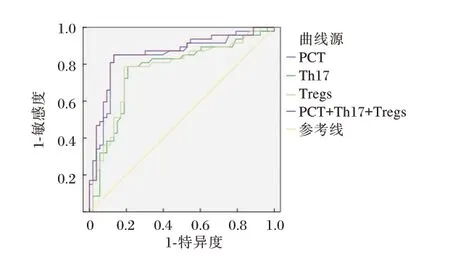
图1 ROC 曲线图Figure 1 The ROC curve
3 讨论
PCT 在正常情况下表达水平低,但在机体出现细菌感染后、器官出现炎症反应时可明显上升,炎症反应所释放出的PCT 也可被细菌所产生的内毒素直接诱导[6]。以往研究发现ACLF 肠源性内毒素血症是重型肝炎发展为肝衰竭的重要诱因,在重型肝炎的进展和预后方面有着重要的作用,因此预防和控制内毒素血症的发生是成功治疗重型肝炎的关键[7]。在临床中PCT 是检测内毒素的重要参考指标,拥有较高的灵敏度,可为重症感染性疾病诊断、病情进展、预后等评估提供重要的参考信息[8]。本研究中,ACLF 患者PCT 水平明显高于CHB 组与对照组,结合以往文献报导推断,PCT异常表达与ACLF 发生之间有一定关系。
ACLF 的进展与机体天然免疫、适应性免疫的紊乱有密切的联系,树突状细胞(Dendritic cells,DC)、T 淋巴细胞等均参与了ACLF 的疾病发生发展过程[9]。Th17、Tregs 作为CD4+T 细胞的亚群之一,两者在免疫应答中发挥了重要的作用。有研究显示,Th17 参与了酒精性肝炎、慢性乙型肝炎、胆汁性肝硬化等多种肝脏疾病的发生发展,也参与宿主抵御细菌、病毒、真菌等机体免疫保护机制[10]。关于Th17 细胞对ACLF 患者临床转归的影响目前并不清楚,但有数据显示预后不佳的患者Th17 细胞比例及白细胞介素⁃17 水平明显高于预后良好的患者,提示预后不佳的患者存在更加激烈的免疫病理损伤[11]。Tregs 可通过释放抗炎因子发挥抗炎作用,多项研究证实Tregs 在维持自身免疫耐受及平衡中有着重要的作用[12]。Th17、Tregs 两者在机体中的关系密切,两者平衡失调可引起多种自身免疫性疾病[13]。本研究发现,ACLF 患者中Th17、Tregs表达明显高于对照组,与以往文献研究结果相符[14]。提示Th17、Tregs 与ACLF 的病理过程密切相关,ACLF 患者Th17、Tregs 比例失衡,而Tregs 升高可能是为了阻止Th17 引起的过度免疫应答而出现的负反馈性调节作用,以此控制疾病进展。
本研究中,ACLF 早、中、晚期患者PCT、Th17、Tregs 表达存在差异,随着患者病情进展,三指标呈明显上升趋势,说明ACLF 在不同时期的炎症反应及免疫状态的动态变化是不同的,ACLF 患者存在细胞免疫功能紊乱的现象。PCT、Th17、Tregs 三者均为影响患者的预后相关因素,预后不良者Th17、Tregs、PCT水平明显高于预后良好组,提示预后不佳者其免疫病理损伤及炎症反应更严重,机体免疫功能亢进所引起的病理损伤以及炎症反应可能参与ACLF 疾病进展过程。ROC 曲线分析发现,PCT、Th17、Tregs 三者联合检测可有效提高ACLF 患者预后不良预测的敏感度、特异度,对患者早期诊断有积极意义。
综上所述,PCT、Th17、Tregs 表达与ACLF 患者病情严重程度、预后存在密切联系,病情严重、预后越差者其机体内免疫紊乱、炎症反应更严重。监测患者PCT、Th17、Tregs 水平变化,可为临床治疗及预后评估提供一定参考。

