再程放疗联合贝伐珠单抗治疗复发高级别脑胶质瘤的疗效与安全性分析
王宝红,倪春霞,陈淑,胡莉,张玺炜,高洪元,汪洋
胶质瘤约占恶性中枢神经系统肿瘤的80%[1]。世界卫生组织(WHO)将Ⅰ、Ⅱ级胶质瘤称为低级别胶质瘤,Ⅲ、Ⅳ级胶质瘤称为高级别胶质瘤[2],成人高级别胶质瘤的1年及5年生存率分别为30%和13%[3]。高级别胶质瘤复发后如果不治疗,中位生存期仅为3~6个月[4]。经过标准治疗后复发的高级别脑胶质瘤暂无标准的治疗方案。2021年美国国立综合癌症网络指南推荐复发高级别胶质瘤可选择的治疗方案有二次手术、再程放疗、系统药物治疗包括贝伐单抗、电场治疗、对症支持治疗和入组临床试验。高级别胶质瘤血管内皮生长因子(vascular endothelial growth factor,VEGF)表达高达90%[5],贝伐单抗可与VEGF靶向结合,减少新生血管形成,达到抑制肿瘤生长的目的[6]。本研究回顾性分析2018年5月—2020年5月在复旦大学附属华山医院上海伽玛医院放疗科接受治疗的31例复发高级别胶质瘤患者,对再程放疗联合贝伐单抗治疗复发高级别胶质瘤的安全性和有效性展开探讨。现报告如下。
1 资料与方法
1.1 一般资料 本研究共纳入31例复发高级别胶质瘤患者,其中再程放疗联合贝伐单抗组(实验组)15例,单纯再程放疗组(对照组)16例。实验组15例患者中,男8例,女7例;年龄38~72岁,平均年龄(57±11.9)岁;KPS(86±11)分;WHO Ⅲ级2例,Ⅳ级13例;二次手术病理证实的14例,影像学诊断的1例。对照组16例患者中,男9例,女7例;年龄41~78岁,平均年龄(58±13.6)岁;KPS(87±6)分;WHO Ⅲ级1例、Ⅳ级15例;二次手术病理证实的11例,影像学诊断的5例。所有患者及家属均签署知情同意书。
1.2 纳入及排除标准 纳入标准:(1)第一次手术为全切除,病理诊断明确;(2)术后按STUPP方案治疗,①同步放化疗:6MV X线 IMRT局部野放疗(DT:PTV 60 Gy/2 Gy/30 F)、替莫唑胺75 mg/m2/d,空腹口服,同步化疗,②放疗结束后行替莫唑胺辅助化疗:第一疗程150 mg/m2/d,d1-5 po,第二疗程起200 mg/m2/d,d1-5 po q4w 6-12疗程;(3)仅行过1次放疗,复发时间距离首次放疗≥6个月,KPS≥60分;(4)经二次手术病理证实复发(综合多模态影像学诊断包括PET-CT、MRS、增强MRI);(5)再程放疗结束后间隔时间≥4个月;(6)无严重基础疾病:高血压、糖尿病、肾功能衰竭等。排除标准:(1)有严重的并发症:心、肺、肝、肾等脏器功能障碍;(2)有出血倾向、凝血功能障碍、脑出血、动静脉栓塞病史;(3)严重的高血压、颅内感染等;(4)既往接受过贝伐单抗治疗者。
1.3 方法
1.3.1 再程放疗 再程放疗采用6MV X线,IMRT技术,在CT-MRI融合图像上勾画靶区。GTV为MRI增强上异常强化灶,CTV为GTV外放10 mm,PTV为CTV外放3 mm。放疗剂量52~60 Gy,26~30 F,2 Gy/次。
1.3.2 化疗 替莫唑胺75 mg/m2/d口服同步化疗;放疗后行替莫唑胺辅助化疗(首次150 mg/m2/d、第二疗程起200 mg/m2/d,d1-5 po q4w,4~6疗程)。
1.3.3 贝伐单抗 放疗开始前一天,给予贝伐单抗300~400 mg,首次静脉用药时间≥90 min,q3w,共2~4次。
1.3.5 评价 采用实体瘤疗效评价标准-RECIST[7]:(1)完全缓解(complete remission,CR):所有目标病灶完全消失,无新病灶出现,至少维持4周;(2)部分缓解(partial remission,PR):靶病灶最大径之和减少≥30%,至少维持4周;(3)疾病进展(progressive disease,PD):靶病灶最大径之和至少增加≥20%,或出现新病灶;(4)疾病稳定(stable disease,SD):非PR/PD。CR+PR为有效,有效率为(CR+PR/n)×100%。采用KPS评分评估生存质量。放射反应参照肿瘤放射治疗协作组(Radiation Therapy Oncology Group,RTOG)急性放射损伤分级标准及肿瘤放射治疗协作组/欧洲癌症治疗研究组织晚期放射损伤分级标准[8]。药物不良反应参照CTCAE V4.03。
1.4 随访 再程放疗结束后,第1个月复查头MRI增强+平扫,评估治疗效果和KPS评分;后每3个月复查1次,至2020年5月31日,平均随访时间:实验组13个月,对照组10个月。无进展生存期(progression free survival,PFS)、总生存期(overall survival,OS)自放疗第1天开始算起。随访率100%。

2 结 果
2.1 近期疗效 对照组中,PR 5例,SD 9例,PR 2例,有效率31.3%;实验组中,PR 10例,SD 4例,PR 1例,有效率66.7%(P=0.049)。放疗前、放疗结束1个月后复查头MRI(图1)。
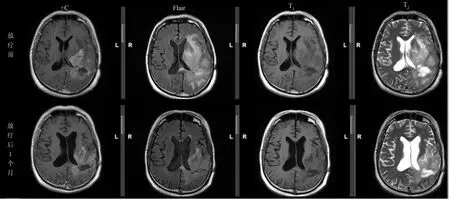
图1 放疗前、放疗结束1个月后复查头MRI结果
2.2 生存时间 中位PFS:对照组5.8个月,实验组7.9个月,t=3.927、P=0.00有统计学差异;中位OS:对照组10.2个月,实验组12.7个月,t=11.372、P=0.00有统计学差异。见图2。
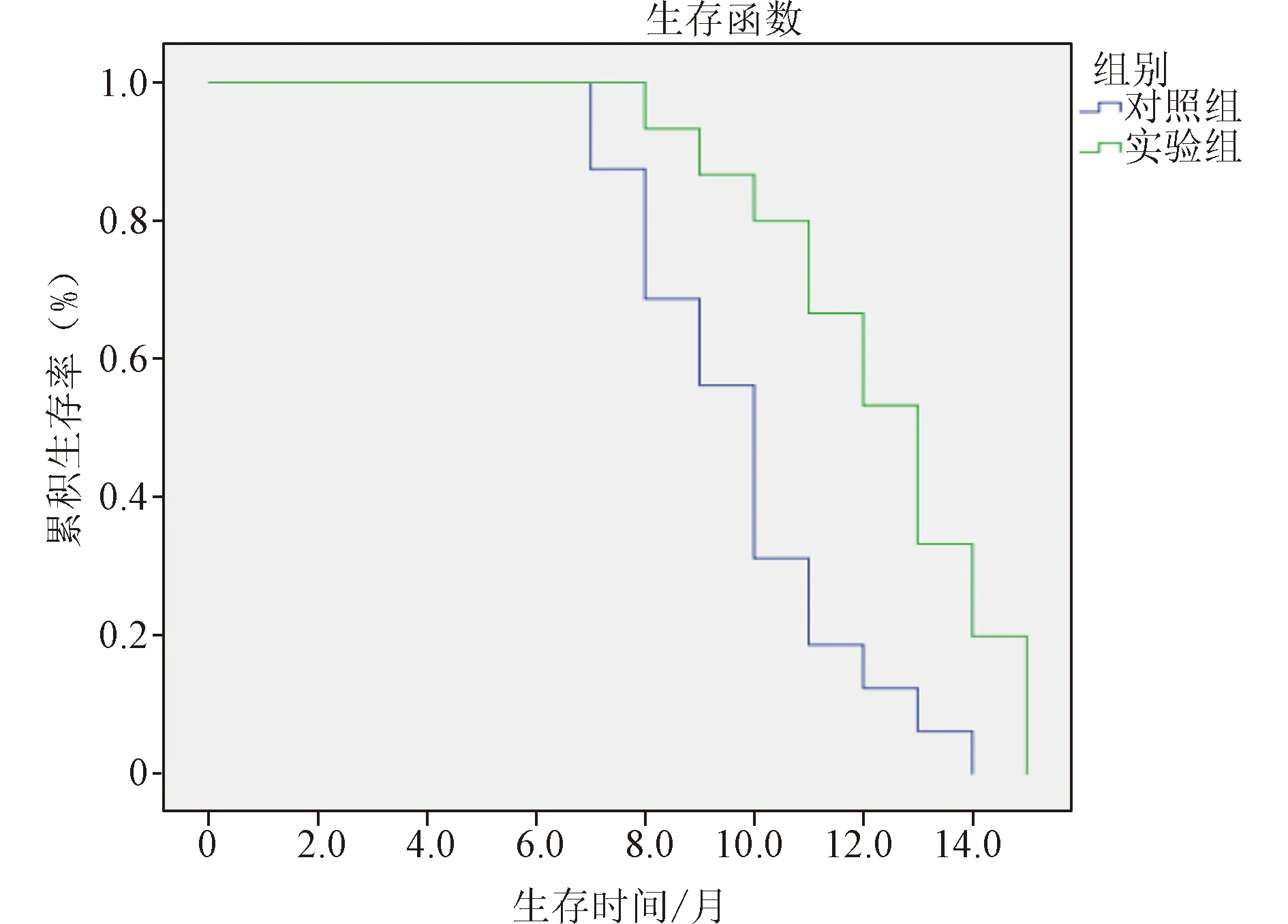
图2 两组生存曲线
2.3 生存质量 治疗后1个月,KPS评分结果为,对照组升高5例,不变11例;实验组升高10例,不变5例(χ2=3.89,P=0.49)。
2.4 不良反应 治疗期间不良反应主要表现为放疗相关的Ⅰ-Ⅱ级反应。对照组中,头痛6例,恶心呕吐3例,乏力、食欲差11例,1°骨髓抑制1例,给予对症治疗后均缓解。实验组中,头痛5例,恶心呕吐7例,乏力、食欲差7例,1°骨髓抑制2例,经对症治疗后均缓解。再程放疗联合贝伐单抗治疗组未观察到可能与使用贝伐单抗相关的高血压、蛋白尿、出血、胃肠道穿孔、动脉栓塞等反应。两组均无严重的Ⅲ级以上不良反应。
3 讨 论
近30年,原发性恶性脑肿瘤发生率逐年递增,年增长率约为1%~2%[9],位列十大高病死率肿瘤第九位[8]。高级别胶质瘤经STUPP方案治疗后,仍极易复发,且大多是原位局限性复发,也有部分肿瘤沿胼胝体、纤维束、脑室等,向远处浸润,并呈现散发病灶、多种新病灶[10]。Folkman在1971年提出,肿瘤的生长必须依赖血管,此后,抗血管生成治疗成为癌症治疗中的重要治疗方法之一[11]。贝伐单抗竞争性对抗VEGF,促使肿瘤现存血管退化、抑制新生血管的生成,从而抑制肿瘤的生长[6]。也有研究发现抗血管生成治疗可以提高放化疗疗效[12]。贝伐单抗2004年被FDA批准上市,2009年被批准用于复发胶质母细胞瘤的治疗[13-14]。贝伐单抗可以减少肿瘤大小、延长PFS及减少激素的用量[15]。
目前,对于复发的高级别胶质瘤,国际上尚无统一标准的治疗方案。本研究旨在探索复发高级别胶质细胞瘤更有效、更安全的治疗措施。Detti等[16]回顾性分析92例复发高级别胶质瘤患者的临床资料,贝伐单抗单独或与化疗联合使用,直到疾病进展或出现不可接受的毒性,研究结果显示6个月、12个月和24个月时的PFS分别为55.2%、22.9%和9.6%,OS为74.9%、31.7%、10.1%。另外该研究指出,KPS评分、年龄(<65或>65)、是否使用皮质类固醇与PFS密切相关。Friedman等[15]的研究结果指出,贝伐单抗单独或联合伊立替康治疗的167例患者,6个月无进展生存率分别为42.6%、50.3%,有效率分别为28.2%、37.8%,中位OS分别为9.2、8.7个月。另外一项贝伐单抗单药治疗48例复发胶质瘤的研究表明,患者的中位PFS为16周,6个月无进展生存率达29%,OS为31周,常见的不良事件为血栓、高血压[17]。本研究中,对照组中位PFS为5.8个月,实验组7.9个月;对照组中位总生存期为10.2个月,实验组12.7个月。由此可以得出,再程放疗联合贝伐单抗治疗复发高级别胶质瘤,有着更好的近期有效率、更长的PFS和OS。再者,再程放疗结束后的第1个月进行生存质量的对比,再程放疗联合贝伐单抗治疗组的KPS评分升高者10例,不变5例;单纯再程放疗组的KPS评分仅5例,11例无变化。由此可初步得出,治疗上添加贝伐单抗,可明显改善复发高级别胶质瘤患者的生存质量。在如今生物-心理-社会医学模式的时代下,生存质量的提高对晚期恶性肿瘤患者意义非凡。本研究在治疗期间并未出现与贝伐单抗相关的严重不良反应,如高血压、血栓、蛋白尿、出血等。本研究结合相关研究结果[15-16],可初步得出,再程放疗联合贝伐单抗治疗复发高级别胶质瘤或许能达到更好的临床获益。但是,由于单中心样本量较少,且本研究为回顾性,故其有效性和安全性有待后续相关研究进一步证实,本研究也会对其后续研究进行进一步探索。
再程放疗是传统的治疗复发性高级别胶质瘤的重要方法之一。再程放疗易引起放射性脑坏死。本团队报道,贝伐单抗可以有效地治疗放射性脑水肿[18]。因此,这也可能是再程放疗联合贝伐单抗可能会获得较好的临床治疗获益的原因之一。RTOG1205研究比较大分割放疗联合贝伐单抗与单纯贝伐单抗治疗复发性胶质母细胞瘤的疗效,结果显示贝伐单抗加再程放疗后,PFS明显提高,但两组OS差别不大[19]。不过这项研究还是提示再程放疗在治疗复发高级别胶质瘤中的重要作用。
本研究结果初步显示,再程放疗联合贝伐单抗治疗复发高级别胶质瘤,在治疗期间未出现严重的不良反应。而疗效指标如近期有效率、PFS和OS,贝伐单抗联合再程放疗均优于单纯再程放疗组,但差别未达到显著性水平。分析原因,可能是由于本组是单中心回顾性研究,样本量少、随访时间短。但是初步结果提示本治疗方案值得进一步研究,本研究就此治疗方案会做进一步的探索。
复发性高级别胶质瘤的治疗对患者及家属以及医务工作者都是巨大的挑战。如何有效地结合各种治疗手段,延长复发高级别胶质瘤的生存时间、改善生存质量,是临床医务工作者今后重要的任务。
利益冲突:所有作者均声明不存在利益冲突。

