气象因素与儿童呼吸系统疾病就诊量关系的单中心研究
吴志强 杨岩岩 张东旭
呼吸系统疾病好发处于生长发育期儿童[1],由于该病是影响小儿健康生长发育的主要病因,对此需加强预防,避免呼吸疾病感染。而针对呼吸系统疾病的流行条件、诱发因素、发病机制,探讨对疾病预防十分重要[2-3]。有研究表现[4],与污染物比较,气象因素也是影响疾病发生的主要原因,在所有气象因素中,空气细颗粒物浓度、气温的影响是最为显著的,虽已有较多研究证实[5],空气污染、气象因素是导致呼吸系统疾病发生原因之一,但较少研究探索呼吸系统疾病的就诊量与气象因素关系,基于此,本文就此展开调查,并利用了线性回归模型、时间序列、分层回归模型,探索儿童就诊量与气象因素关系,以便为日后开展呼吸系统医疗气象服务提供一定技术支持和理论支持。
资料和方法
一、资料
回顾性分析在2020年1月~2020年12月期间收集的22072例患有呼吸系统疾病儿童作为本次调查对象。儿童年龄1~15岁,平均(7.65±3.15)岁;性别:男性14215例,女性7857例;身高75~170 cm,平均(121.88±19.21) cm;体重9~52kg,平均(30.46±10.56)kg。纳入标准:①根据《国际疾病分类》筛选出呼吸系统疾病的病例;②病例资料齐全;③来自本院门诊或住院部。该研究已通过我院伦理委员会批准,审批号为:20200317。
二、气象资料
均来自于2020年中国气象数据服务网,最终使用气象指标包括气温(℃)、气压(hpa)、水汽压(hpa)、降雨量(mm)、风速(m/s)。气象要素对呼吸系统疾病发生的影响具有滞后性,大多数滞后时间为24 h,因此需滑动处理气象资料,以24 h为单位,滑动计算得到2020年每1d的平均气象数据。
三、统计学处理
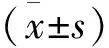
结 果
一、儿童呼吸系统疾病分布情况
22072例患有呼吸系统疾病儿童,其中9743例(44.14%)上呼吸道感染,5895例(26.71%)支气管感染,3153例(14.28%)肺炎,2296例(10.40%)哮喘,985例(4.46%)其他。具体分布(见图1)。
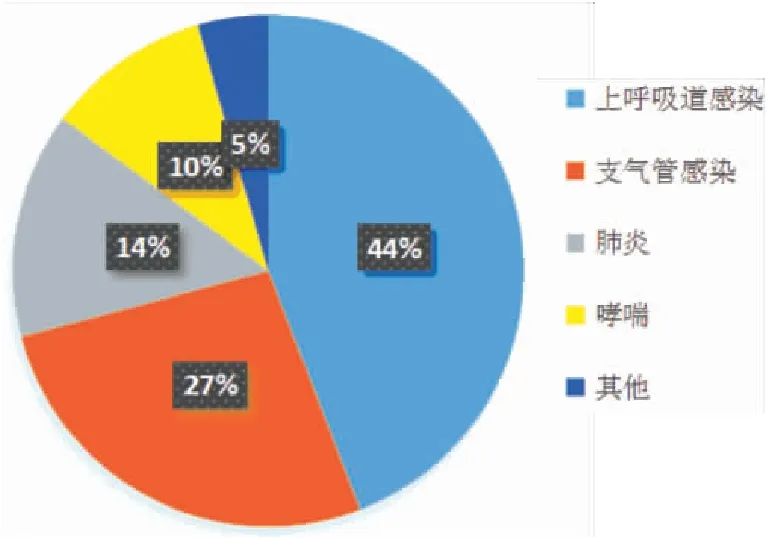
图1 儿童呼吸系统疾病分布
二、儿童就诊量和气候因素信息
2020年全年气象指标和每日门诊量统计结果(见表1)所示。
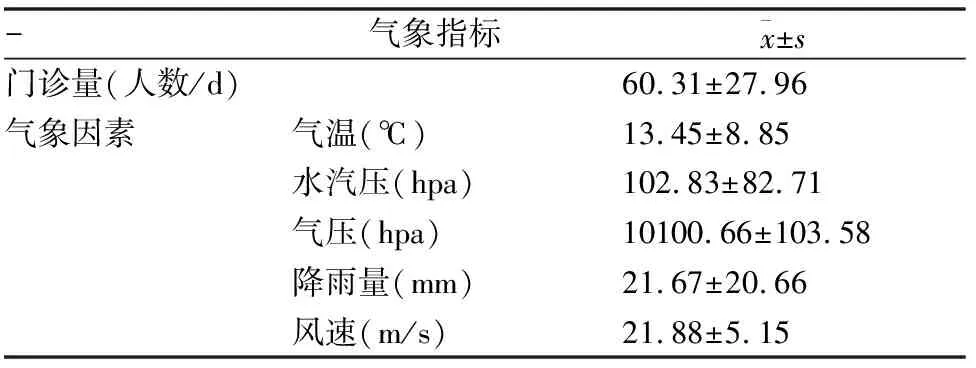
表1 分析呼吸系统疾病儿童就诊量和气象指标
三、分析不同月份之间儿童就诊量和气象监测结果
就诊量多处于11月份、3月份、6月份。而气象监测数据中显示,2020年降雨量多集中在8月份,水汽压7月份、8月份较高;气压6月份、7月份较低。不同月份之间各个气象监测指标和就诊量存在统计差异(P<0.05)(见表2)。
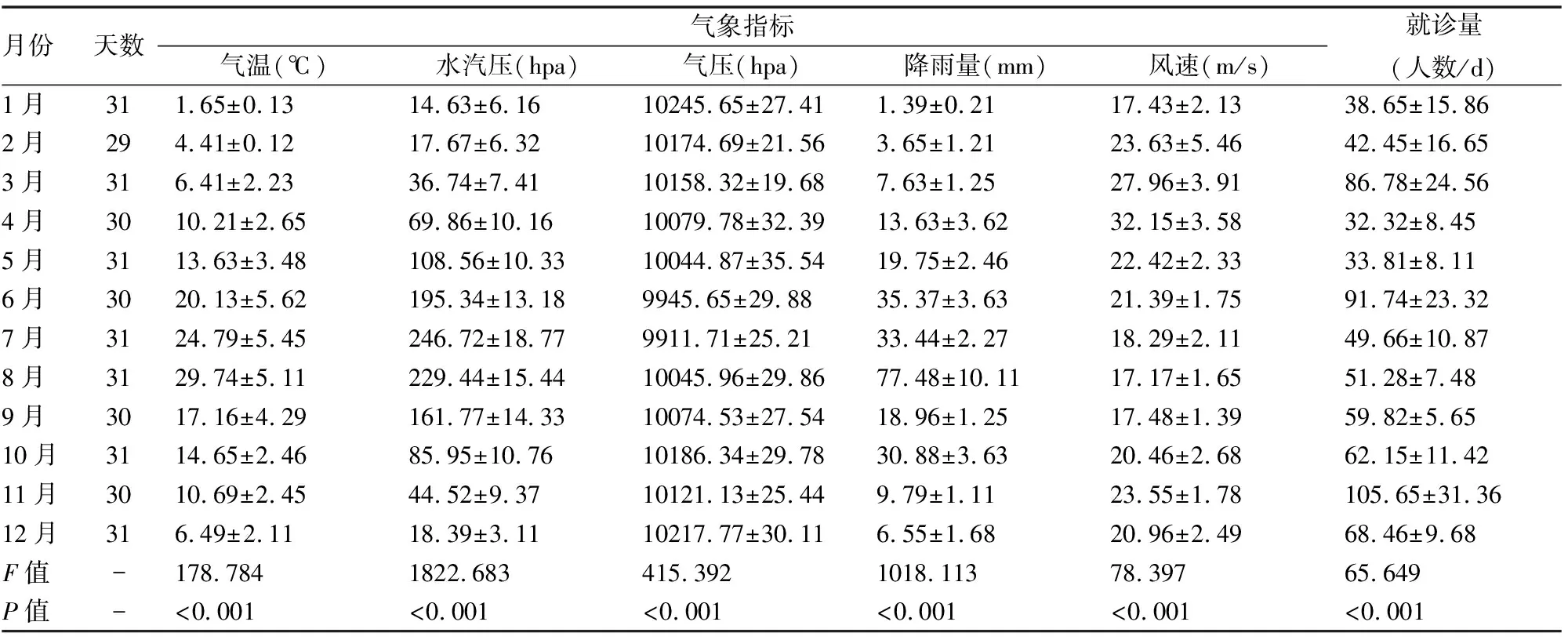
表2 分析2020年不同月份之间气温、水汽压、气压、降雨量、风速和就诊量监测结果
四、分析时间序列的模型
以就诊量作为因变量,以气温、水汽压、气压、降雨量、风速作为自变量,纳入时间序列建模器,结果显示,P=0.026,提示序列有相关性,就诊量与各因素序列相关(见表3、4)。时间序列分布图(见图2)。
表3 就诊量与各因素之间时间序列的模型拟合度
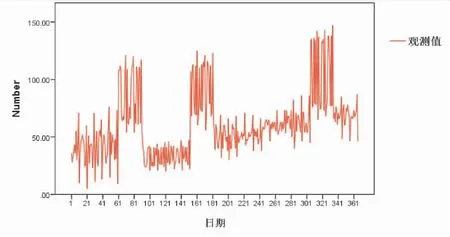
图2 就诊量与气象因素随时间分布图

表4 模型统计表
五、分析不同滞后期对就诊量的影响
日温差对就诊量的影响存在滞后效应和累积效应。在滞后第4天,出现最大单滞后效应,RR值为1.034。与单滞后效应比较,日温差对就诊量表现出最大累积效应。在Lag01便开始出现,随着天数增加,效应增大,尤其在Lag07最大(见表5)。
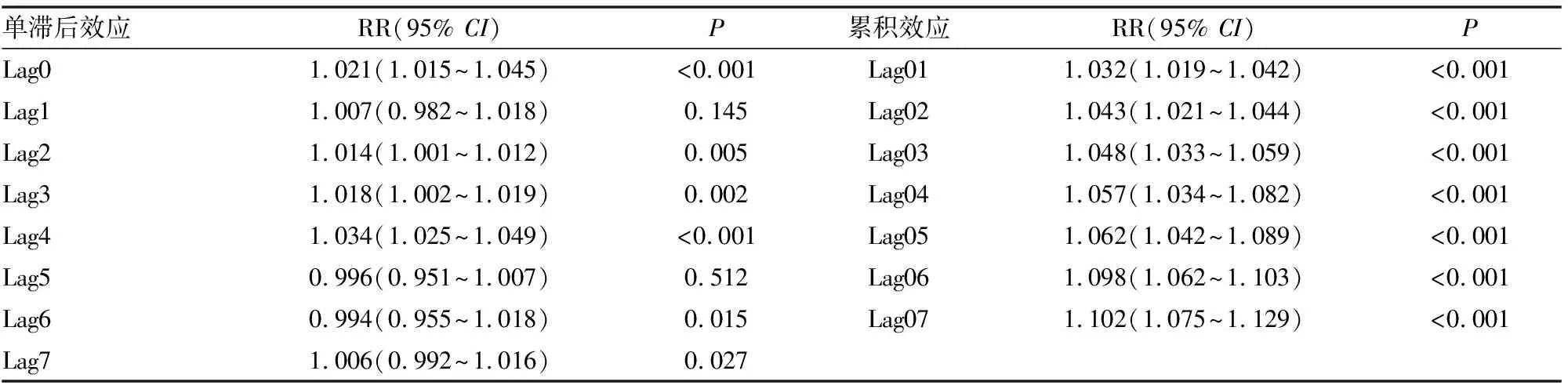
表5 不同滞后期日温差每增加l℃对就诊量的影响
六、线性回归分析结果
以就诊量为因变量,以气温、风速、降雨量、气压、水汽压为自变量进行多元逐步回归分析。模型R方值为0.075,意味着气温、水汽压、气压、降雨量、风速可以解释就诊量的7.5%变化原因,其中气温的回归系数值为1.662(t=3.685,P<0.001),气压的回归系数值为0.030(t=1.082,P=0.280),水汽压的回归系数值为-0.050(t=-0.795,P=0.427),降雨量的回归系数值为-0.325(t=-2.244,P=0.025),风速的回归系数值为0.874(t=2.790,P=0.006)。总结分析可知:气温、风速会对就诊量产生显著的正向影响关系,降雨量会对就诊量产生显著的负向影响关系,水汽压、气压并不会对就诊量产生影响关系(见表6)。
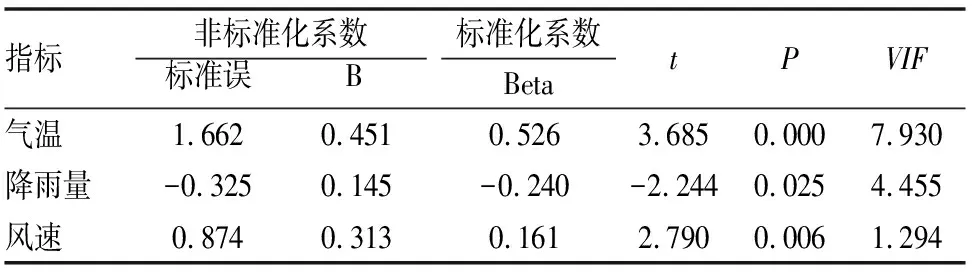
表6 线性回归分析结果
七、分层回归分析
以就诊量作为因变量,气温作为自变量,模型并没有通过F检验(F=1.840,P>0.05),说明气温并不会对就诊量产生影响关系。针对分层2:在模型1的基础上加入水汽压后,F值变化呈现出显著性,回归系数-0.145,t=-3.589,P<0.01,意味着水汽压会对就诊量产生显著的负向影响关系;针对分层3:在模型2的基础上加入气压分期后,F值变化没有呈现出显著性,说明气压并不会对就诊量产生影响关系;针对模型4:在模型3的基础上加入降雨量后,F值变化呈现出显著性,回归系数-0.346,t=-2.371,P<0.01,说明降雨量会对就诊量产生显著的负向影响关系;针对模型5:在模型4的基础上加入风速后,F值变化呈现出显著性,回归系数0.874,t=-2.371,P<0.01,说明风速会对就诊量产生显著的正向影响关系(见表7)。
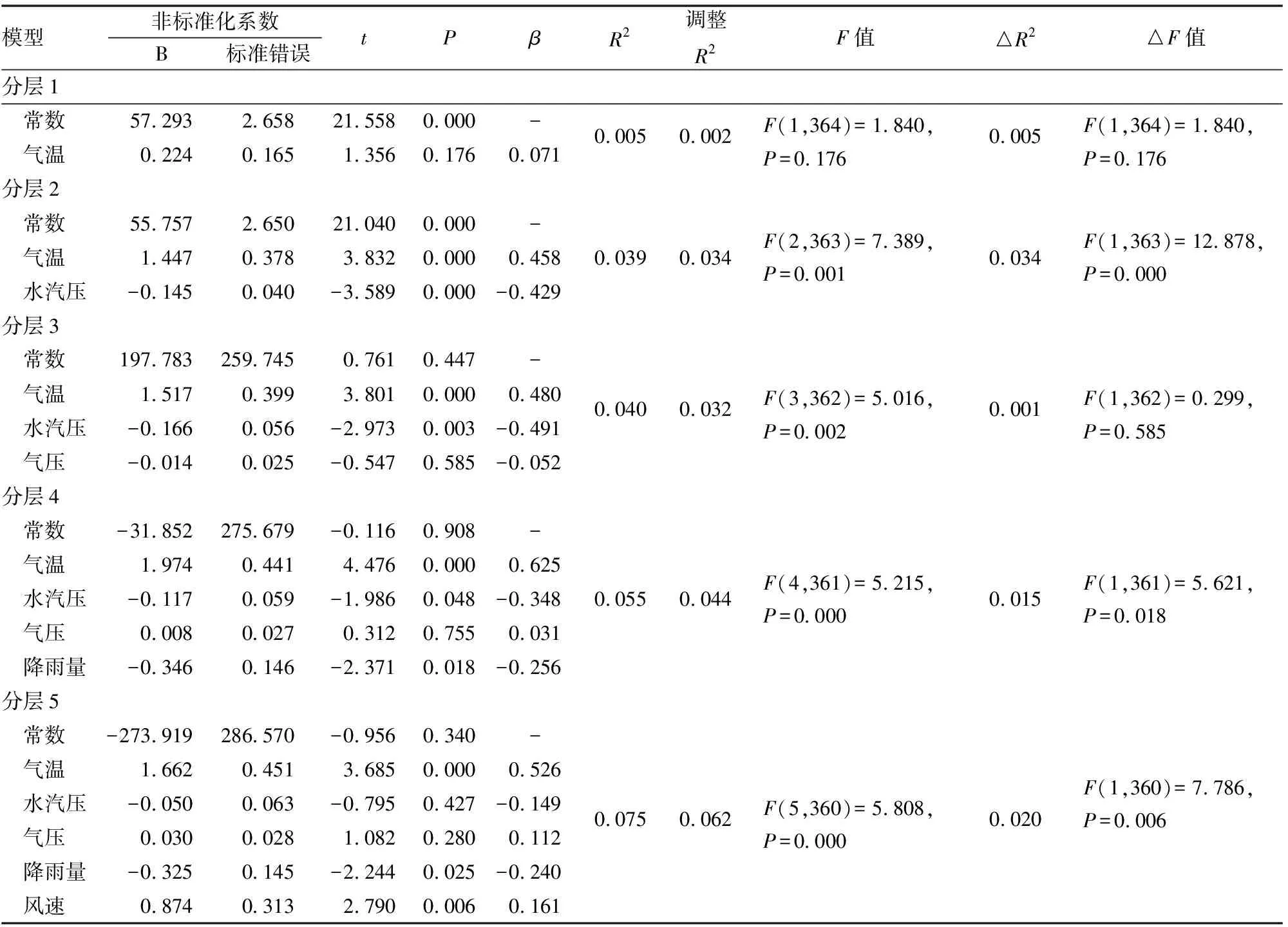
表7 就诊量与气候因素的分层回归分析
讨 论
经世界卫生报告指出[6],2015年,约有390万人死于慢性呼吸系统疾病,占非传染性疾病的10%。近年来,研究发现气候环境对呼吸类疾病影响较大[7]。呼吸系统作为人体一个相对开放的系统[8],在我国中医理论中,认为“肺,外合皮毛,开窍于鼻,外感六淫之邪自口鼻皮毛而入;肺不耐寒热,气以下降为顺,故外邪先侵肺”。提示,气候环境对人体呼吸系统有一定影响。然而,有数据分析[9],气候条件对生存有重要作用,若气象不稳定或变化太大,会超过人体承受负荷,从而增加亚健康和疾病发生率。国外有研究[10]对40个城市进行死亡率统计,求出不同季节死亡率差异,并建立了复回归方程,还原了21世纪气候变暖导致的病死率,指出气候对疾病发生可造成一定影响。国内也有研究指出[11],最高气温与急诊人次呈线性上升关系。而本研究也显示,就诊量与气候因素存在一定关联。
本次调查中显示,就诊量以11月最多,其次是3月、6月,其中11月份是秋季、冬季的过渡季节,冷空气来临,气温变化快,最高气温和最低气温差距甚大[12]。而昼夜温差和室内温差过大,会影响人体激素分泌,使人体出现乏力、头痛等症状,尤其是相差温度>10℃时,人体难以自行调节,会受外界气候因素影响,导致机体抵抗力下降,尤其是呼吸道抵抗病菌能力下降,会引起支气管纤毛运动减弱,诱发呼吸道疾病[13-15]。3月、6月份作为春季和冬季、春季和夏季的过渡季节,均存在温差大特征,尤其是3月份进入春季转暖期间,易滋生各种致病菌,加之,降水量少,会引起病毒、细菌、微生物的活跃[16-17]。而在4月、5月、7月、8月就诊量均有所减少,是因此阶段的气候处于一个平稳状态,昼夜温差不大,更符合人体特征,其中降雨量最为明显的是8月,相应的气温、水汽压均有所升高,就诊量也有所减少,说明就诊量与气象因素存在一定相关性,推测原因是,夏季降水量多,有利于大气中污染性颗粒沉降,达到空气净化作用,相应气压和水汽压共同作用,可提高空气湿度,减轻呼吸道刺激[18]。与周建丁[19]本研究大致相似,进一步证实儿童呼吸系统就诊量与气候有关。但该学者未通过SPSS模型进一步分析两者关系,而本研究为了进一步佐证彼此关系,采用了时间序列模型测试,结果显示就诊量与各因素序列相关,而经线性回归分析,结果显示,气温、降雨量、风速会对就诊量产生一定影响,进一步提示,儿童呼吸系统疾病的就诊量与气候因素存在一定关联,尤其是受到风速、降雨量、气温的影响,但在分层回归分析中,气温不作为影响就诊量的独立因素,而水汽压在分层回归分析中,可对就诊量产生负向影响,推测是因气温在降雨量、风速等多种因素下方可产生影响,对此气温和水汽压的独立影响作用还有待深入探讨。但综上的最终结论是,气象因素与就诊量存在一定关联,对此还需利用媒体力量向广大群众宣传,温差变化对儿童患病的影响,在昼夜温差过大的季节,需减少外出,与此同时,提高自身免疫力,加强儿童身体锻炼,是防护疾病的第一步;其次在春季外出时,尽量佩戴口罩,尤其是户外活动后,及时清洗口腔和鼻腔,减少沙尘粒子对心肺系统损伤;日常生活中,多饮水,促进呼吸道异物排出,增加机体新城代谢速度[20]。
综上所述,定量分析气候因素对儿童呼吸系统健康提供了流行学依据,在保护易感人群和疾病预防中具有一定参考价值。但本研究仅采集了一个地区数据,存在局限性,其次大气污染物浓度和气候因素也存在较强共线性,如何科学研究之间相关性,还需进一步探讨。

