支气管树各部位肺类癌的CT影像表现
李 林 李 娴
广州医科大学附属第一医院放射科,广东广州 510120
类癌来源于神经内分泌细胞,是一种分化良好的低度恶性肿瘤,在肺部的发病率仅次于消化道。肺类癌又称为支气管肺类癌(bronchopulmonary carcinoid,BPC),在病理上依据肿瘤有丝分裂及坏死的不同主要分为低度恶性的典型类癌(typical carcinoid,TC)与中度恶性的不典型类癌(atypical carcinoid,AC)。肺类癌占全部类癌的10%~11%,占全部肺原发性恶性肿瘤的不到2%。肺类癌起源于支气管树粘膜及粘膜下腺体中的嗜银细胞,即Kulchitsky 细胞,其细胞浆内含有神经内分泌颗粒。肺类癌症状不典型,部分肺类癌具有内分泌功能,这部分患者可表现为阵发性皮肤潮红、腹泻、心动过速等类癌综合征或异位库欣综合征。由于该病较少见,且缺乏特异性的临床表现,在影像诊断工作中极容易误诊和漏诊。本研究旨在分析气管支气管树各部位肺类癌的CT 影像表现,以提高对该病的认识和诊断水平,减少误诊率,方便临床下一步治疗。
1 资料与方法
1.1 一般资料
回顾性分析2015年1月至2020年12月于广州医科大学附属第一医院住院的30 例肺类癌病例的影像和临床资料,根据病灶在气管支气管树的位置,将其分为中央型、肺门型和周围型肺类癌。中央型肺类癌7 例,包括男4 例,女3 例;年龄24~65 岁,平均(42.0±0.5)岁。肺门型肺类癌9 例,包括男5例,女4例;年龄30~67 岁,平均(45.0±0.5)岁。周围型肺类癌14 例,包括男7 例,女7 例;年龄28~63 岁,平均(43.0±0.5)岁。三组的一般资料比较,差异无统计学意义(P>0.05),具有可比性。病例的临床症状均包括咳嗽、咯血或痰中带血、胸痛、胸闷、发热及类癌综合征等。本研究符合伦理审查要求,收集的病例为既往具有胸部CT 检查病例,不涉及额外的相关检查收费和治疗。纳入标准:病理确诊为肺类癌,并具有胸部CT检查(胸部CT 检查包括平扫、动脉期和静脉期扫描)的患者进行入组研究。
1.2 方法
1.2.1 扫描仪器 采用Siemens Definition AS 128 层螺旋CT 机,管电压120 kV,使用自动管电流调节技术。对比剂采用碘普罗胺(350 mgI/ml),注射剂量为1.2 ml/kg,注射速率为4.3 ml/s,注射对比剂之后用30 ml 生理盐水冲洗。采用动脉期和静脉期两期CT扫描技术,将主肺动脉干CT 阈值设定为80 HU,自动触发后延迟12 s 启动动脉期扫描,动脉期扫描结束后再延时20 s 开始静脉期扫描。
1.2.2 图像分析 由2 名具有5年以上工作经验的放射科医生(中级以上)对图像观察分析。CT 图像分析的内容包括病灶的位置、大小、边缘、密度、病灶强化程度、病灶内部有无坏死区及钙化灶等。此外,还需要观察病灶是否侵犯周围组织、有无胸腔积液、有无肺门及纵隔淋巴结肿大等。
1.2.3 病理检查 30 例病例均行手术切除或活检,病灶均行病理切片及HE 染色,由2 名拥有5年以上工作经验的病理科医生(中级以上)判读结果。所有病灶同时进行免疫组化的检测。
1.3 观察指标及评价标准
①位置判断标准:按照病灶在气管支气管树的位置,将其分为中央型(病灶位于气管、左或右主支气管)、肺门型(病灶位于叶或段支气管,包括右肺中间干支气管)和周围型肺类癌(病灶位于更细小的支气管分支,即病灶位于段支气管分支以下的小支气管)。②大小测量标准:在病灶最大的层面上测量,直径<3 cm 为结节,直径≥3 cm 为肿块。③病灶边缘情况判断指标:分为光滑、模糊、分叶和毛刺等。④密度判断标准:病灶CT 值高于肌肉CT 值为高密度;等于肌肉CT 值为等密度;低于肌肉CT 值为低密度。⑤病灶强化程度判断标准:增强图像中病灶CT 值较平扫图像中病灶CT 值提高<20 HU,为低度强化;增强图像中病灶CT 值较平扫图像中病灶CT 值提高20~40 HU,为中度强化;增强图像中病灶CT 值较平扫图像中病灶CT 值提高>40 HU,为高度强化。⑥淋巴结肿大判断标准:淋巴结横径>1.0 cm。⑦胸腔积液评价标准:少量、中量和大量。此外,需注意病灶内部更低密度区为坏死区,钙化CT 值高于100 HU,还需要观察病灶是否侵犯周围的胸膜、肋骨、胸壁等结构。
2 结果
2.1 分型和特点
根据CT 图像分析,按照病灶在气管支气管树的位置,将30 例肺类癌病例分为三大组。第一组为中央型肺类癌,包括7 例病例,病灶位于左或右主支气管、甚至气管;第二组为肺门型肺类癌,包括9 例病例,病灶位于叶或段支气管(包括右肺中间干支气管);第三组为周围型肺类癌,包括14 例病例,病灶位于更细小的支气管分支(即病灶位于段支气管分支以下的小支气管,但不包括段支气管)。
7 例中央型肺类癌,主要表现为左右主支气管及气管的结节灶。病灶直径<3 cm 的结节灶4 例,直径>3 cm 的肿块3 例。表现为肿块的病灶均伴有管腔外生长和周围脂肪间隙模糊。7 例中央型肺类癌中,2 例合并一侧肺不张,1 例合并一个肺叶的肺不张,另外4例没有合并肺不张(图1,封三)。
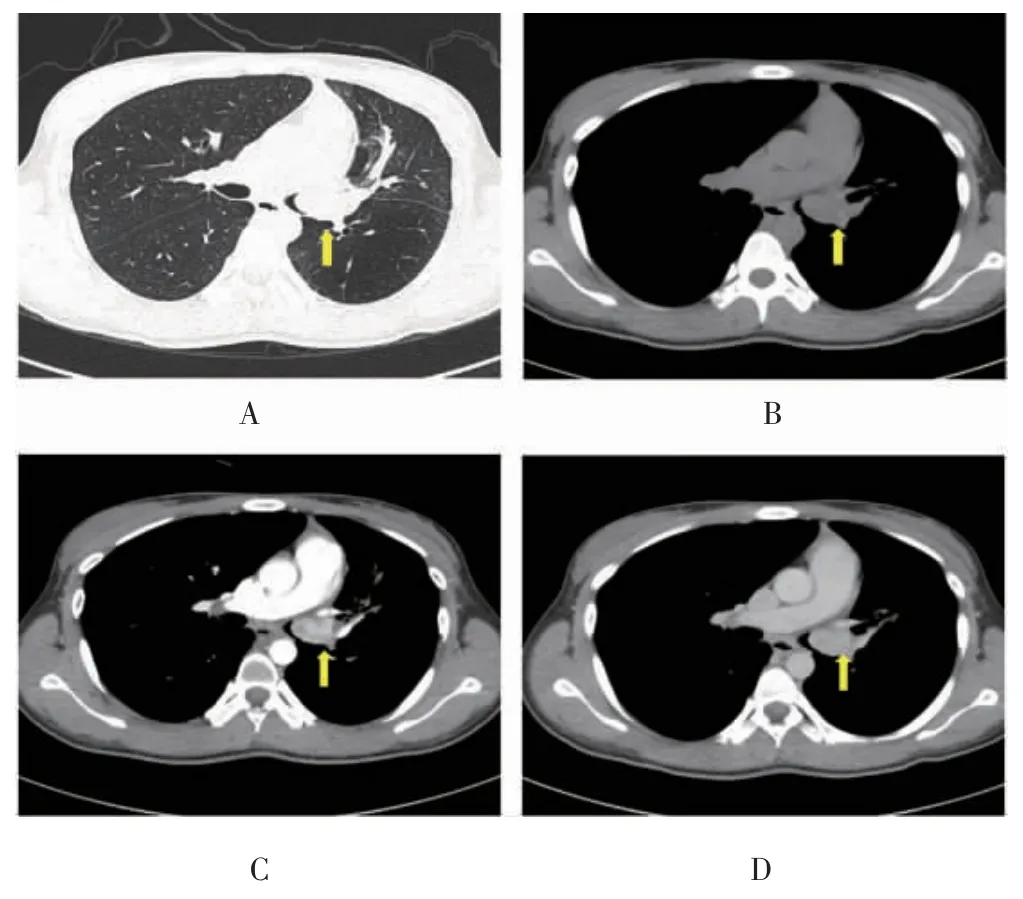
图1 中央型肺类癌曲型CT 图像(见内文第128页)
9 例肺门型肺类癌,病灶表现为发生在两肺各叶支气管、段支气管或右侧中间干支气管的气道内病灶,直径<3 cm 的结节8 例,直径>3 cm 的肿块1 例。9例肺门型肺类癌中,2 例合并一个肺叶的肺不张,1 例合并远端支气管粘液栓形成,6 例合并阻塞性炎症(图2,封三)。
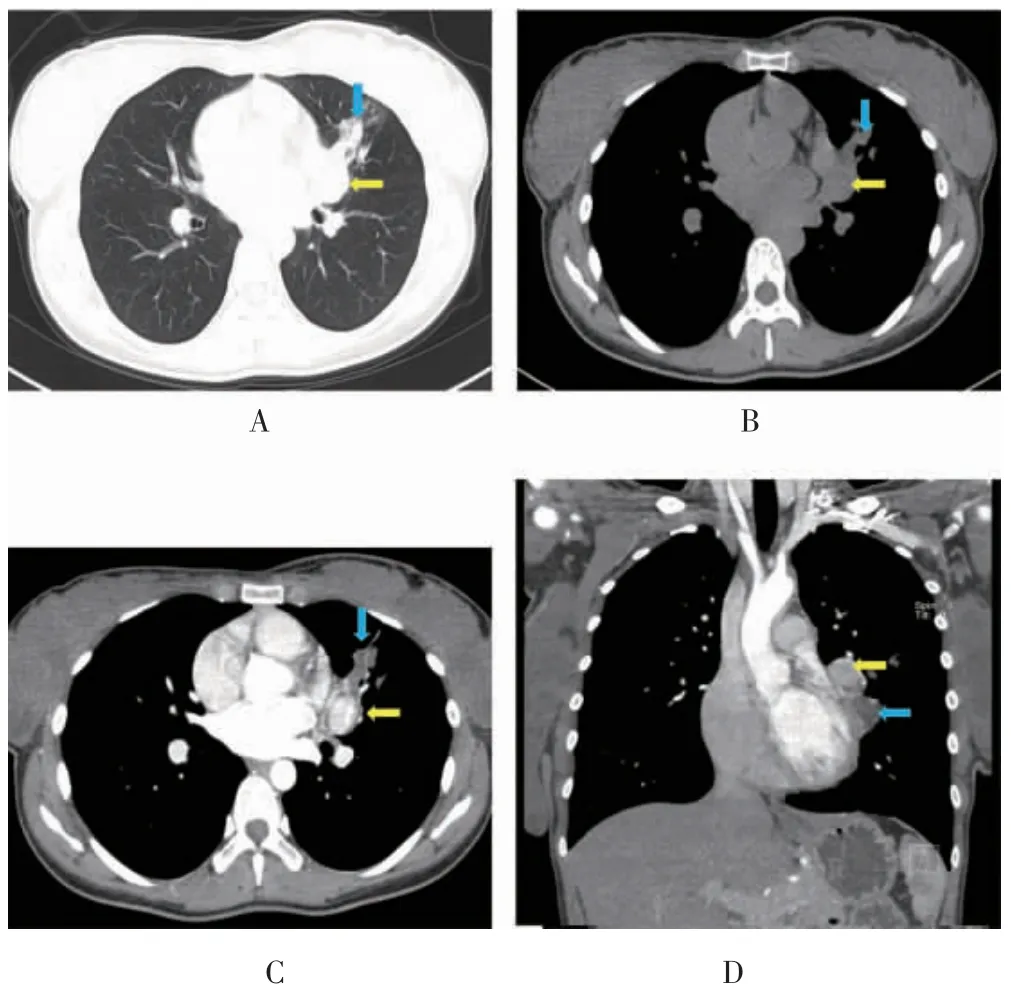
图2 肺门型肺类癌典型CT 图像(见内文第128页)
14 例周围型肺类癌中,12 例病灶的直径<3 cm,2例病灶的直径>3 cm。14 例周围型肺类癌病灶中,11 例病灶边缘有分叶征,3 例病灶无分叶征。周围型肺类癌起源于小支气管,与大气道关系不密切,无病灶合并远端阻塞性炎症及阻塞性肺不张(图3,封三)。
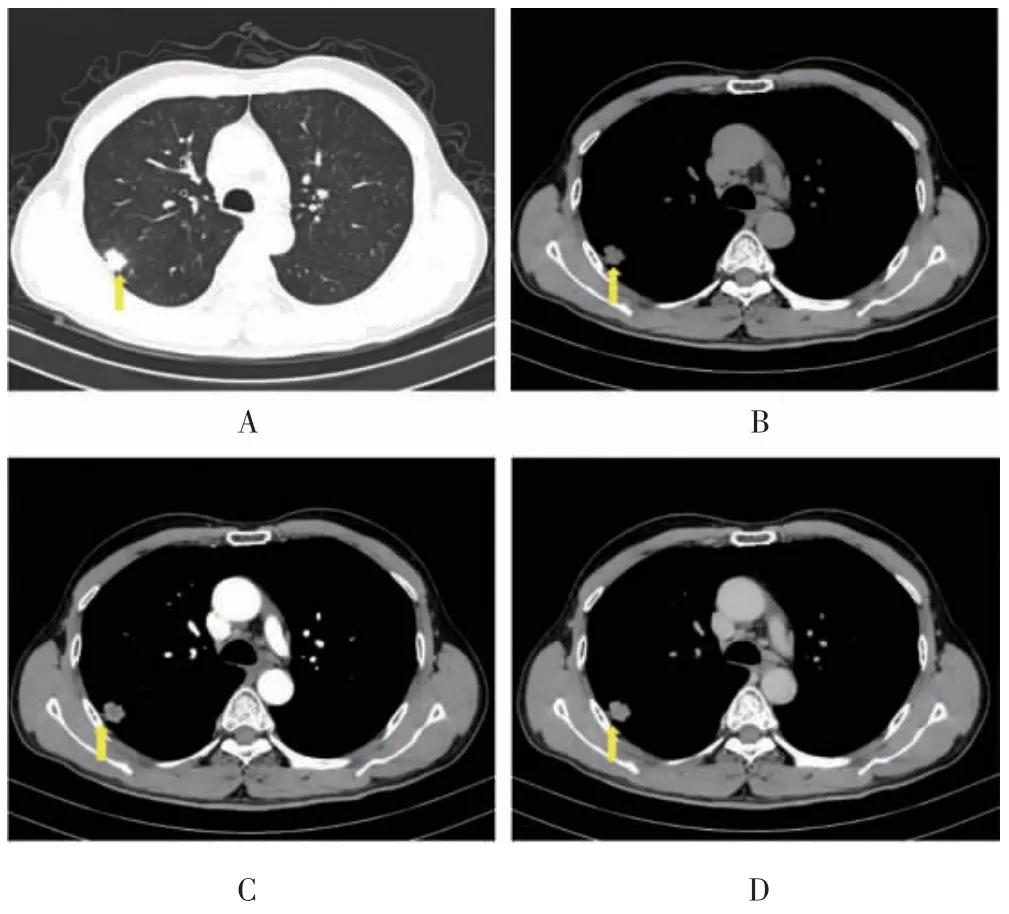
图3 周围型肺类癌典型CT 图像(见内文第128页)
2.2 病灶密度、淋巴结转移情况
肺类癌病例中,6 例病灶内部显示斑点样或斑片样高密度钙化灶,18 例病灶增强扫描后显示病灶内部的斑片样稍低密度区。另有6 例病例出现肺门及纵隔淋巴结肿大转移(表1)。
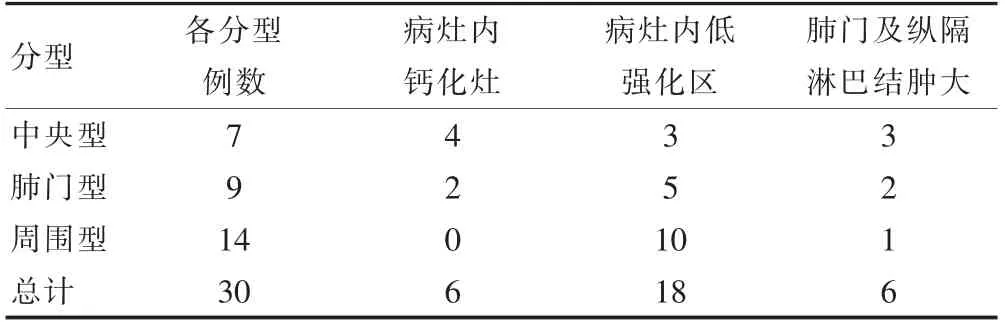
表1 肺类癌病灶密度及淋巴结转移情况(例)
2.3 病灶强化程度
30 例肺类癌病例中,3 例病灶动脉期实性部分轻度强化,13 例病灶动脉期实性部分中度强化,14 例病灶动脉期实性部分重度强化。30 例病例在静脉期,其中10 例实性部分中度强化,20 例重度强化,无轻度强化病例。如果从强化趋势进行分析,共有三种强化模式,包括渐进式强化13 例、速升平台式强化10 例和速升速降式强化7 例。
2.4 病理结果
所有病例均行手术切除或活检,30 例病例包括17 例典型类癌(中央型3 例,肺门型6 例,周围型8 例)和13 例不典型类癌(中央型4 例,肺门型3例,周围型6 例)。17 例典型类癌中,嗜铬素A(chromogranin A,CgA)表达阳性的为16 例,突触素(synaptophysin,Syn)表达阳性的为16 例,CD56 表达阳性的为14 例,CK 表达阳性的为9 例,甲状腺转录因子1(thyriod transcription factor-1,TTF-1)表达阳性的为10 例,Ki-67 弱阳性表达(<10%)的为16 例。13 例不典型类癌中,CgA 表达阳性的为11 例,Syn 表达阳性的为12 例,CD56 表达阳性的为12 例,CK 表达阳性的为9 例,TTF-1 表达阳性的为8 例,Ki-67 弱阳性表达(<10%)的为11 例。
3 讨论
2015年,WHO 根据细胞形态学及免疫组化把肺部神经内分泌肿瘤分为4 型:低度恶性的典型类癌、中度恶性的非典型类癌、高度恶性的大细胞神经内分泌癌和小细胞癌。类癌和不典型类癌均为神经内分泌肿瘤,起源于Kulchitsky 细胞。Kulchitsky 细胞又称嗜银细胞,是一种神经内分泌细胞,因此电镜检查可以发现类癌细胞中含有神经分泌颗粒。这些颗粒能够释放如5-羟色胺、缓激肽、促肾上腺皮质激素、多巴胺、组胺、生长激素释放激素等多种活性物质。这些活性物质被释放入血后引起一系列生理病理变化,可以导致多种副癌综合征,如类癌综合征、Cushing′s 综合征以及肢端肥大症等。类癌综合征的临床特点表现为皮肤潮红、喘息、心悸、腹痛等,据报道其发生率仅为7%。此外,肺类癌的临床症状还包括咳嗽、咯血或痰中带血、胸痛、胸闷、发热等。需要注意的是,很多类癌患者无典型临床表现,临床上不易发觉易漏诊,其比例甚至达25%~30%,患者为偶然发现或死后尸检才被确诊。
3.1 各型肺类癌特点
部分文献报道,由于典型类癌和不典型类癌均起源于支气管和细支气管粘膜下腺体的嗜银细胞,越靠近中心支气管,嗜银细胞的分布就越密集,越易发生类癌和不典型类癌,故临床上以大气道发生的病例多见。但本研究显示,发生在段以上支气管的肺类癌(包括中央型和肺门型) 与周围细支气管发生的肺类癌(周围型)无明显差异。从各型肺类癌病灶的影像学表现来看,中央型肺类癌根据肿瘤与支气管关系的不同,可分管内型、管壁型、管外型及管内外混合型,以管内型及管内外混合型多见。肺门型肺类癌表现为肺门区支气管腔内结节或肿块影,边缘较光滑,大部分病灶可合并出现阻塞性肺炎、肺不张或远端支气管内的粘液栓。周围型肺类癌则表现为段以下细小支气管发生的圆形、类圆形肿块的结节或肿块,大部分病灶边缘见分叶征。
3.2 肺类癌病灶密度和强化
肺类癌可出现特征性钙化,在典型类癌和不典型类癌中均可出现,钙化呈弥散性或偏心性,形态不一,可呈斑点样、斑片样、结节状或爆米花状。病灶的钙化与病灶所处的支气管树的位置无明显相关。肿瘤钙化的原因可能与肺类癌产生某种成骨因子或产生的激素诱导有关,文献报道大约30%的肺类癌可出现不规则钙化。此外本研究结果显示,无论是典型类癌还是不典型类癌,增强扫描后病灶内均可见斑片样稍低密度影。特别是周围型的病灶,70%以上的周围型病灶内部发现了斑片样稍低密度影。文献报道,周围型肺类癌病灶内可见斑片状稍低密度影,且病灶强化不均匀,考虑与病灶内部囊变坏死有关。
典型类癌和不典型类癌均血管丰富且质地柔软,属支气管动脉供血。大部分肿瘤的瘤巢之间有丰富血管,血运非常丰富,肿瘤在增强扫描时可呈中度以上强化,甚至可类似于肺静脉曲张或动脉瘤的强化程度。本研究结果还显示,90%的病例在动脉期可出现中度或重度强化,100%的病例在静脉期出现中度或重度强化。本研究研究显示,肺类癌的强化趋势包括渐进式强化、速升平台式强化和速升速降式强化。其中,渐进式强化和速升平台式强化为主要强化模式。
3.3 肺类癌病理特征
肺类癌包括典型类癌和不典型类癌,典型类癌和不典型类癌在显微镜下观察有明显区别。典型类癌镜下见形态大小一致的小细胞呈条索或巢状排列,细胞核少或无有丝分裂;而不典型类癌镜下瘤细胞形态不规则,排列紊乱,坏死区域增多,细胞内核浆比例失调,核有丝分裂明显增多。由于典型类癌和不典型类癌是神经内分泌肿瘤,所以一般CgA、Syn、CD56 和CK 表达阳性。本研究结果显示,无论是典型类癌还是不典型类癌,CgA、Syn 和CD56 表达阳性率均高于90%;CK 的表达阳性率在不典型类癌高于典型类癌(典型类癌约50%,不典型类癌约80%)。肺类癌和肺小细胞癌之间鉴别十分困难,常常容易被误诊。有文献报道,肺小细胞癌的Ki-67 指数一般>50%,Ki-67 指数<20%则肯定不能诊断肺小细胞癌。而本研究中,所有典型类癌和不典型类癌的Ki-67 指数均<10%。因此,Ki-67 的弱阳性表达(指数<10%)也是诊断肺类癌的重要免疫组化指标。此外,肺内的神经内分泌细胞可表达TTF-1,因此部分肺类癌可表达TTF-1;而非肺内的神经内分泌肿瘤大部分TTF-1 阴性,文献报道胃肠道的神经内分泌肿瘤中仅有0.7%的病灶TTF-1 阳性。而本研究结果显示,60%以上的肺类癌中TTF-1 表达阳性,在典型类癌和不典型类癌中均是如此。因此,TTF-1 的表达阳性具有重要意义,可以将肺类癌与肺外的神经内分泌肿瘤鉴别出来。
综上所述,气管支气管树不同位置发生的肺类癌具有不同的典型影像表现。中央型肺类癌以大气道内结节为主,可累及大气道管腔外;肺门型肺类癌表现为肺门区支气管腔内结节或肿块,大部分病灶可合并出现阻塞性肺炎、肺不张或远端支气管内的粘液栓;周围型肺类癌则表现为孤立的结节或肿块,边缘常合并分叶征。肺类癌的密度和强化也有典型特征,病灶内大部分有斑片样稍低密度影,而病灶实性部分在动脉期和静脉期均可出现中度或重度强化。

