血常规联合C反应蛋白检测在区分小儿感染类型中的临床价值
韩瑛莹
(辽宁健康产业集团阜新矿总医院医学检验科,辽宁 阜新 123000)
感染是儿科常见的疾病之一,引起感染的病原体很多,包括细菌、病毒、真菌、支原体等多种因素,临床医师需根据患者临床表现及理化检查,准确判断患者感染原因,方可对症用药治疗[1]。另外,感染性疾病也因类型不同其临床表现有所不同,临床多以呼吸道及泌尿系感染多见,偶尔也可见于寄生虫感染。通常轻度感染预后均良好,患儿自愈率较高,但也有部分感染患儿,会逐渐加重,最终发展成肺内感染,甚至出现脑膜炎等严重疾病。因此,早期明确诊断,并针对致病菌的药敏试验对症治疗,对患儿预后至关重要。在感染类疾病的治疗中通常需给予抗生素,为保证用药具有针对性,需于制定治疗方案前准确判断患儿感染的类型,根据病毒感染、细菌感染或支原体感染给予特异性药物,以提高治疗效果及安全性,避免抗生素滥用现象[2-3]。血常规是临床最常用的炎症指标之一,是鉴别细菌及病毒感染最常用的筛查方法之一,具有用时短,准确率高,价格低廉等优点,但血常规检验指标可能会受多种因素干扰而出现误差,如环境温度、用药情况等都可能引发结果的失真,影响医师对患者做出准确地判断。C反应蛋白主要通过肿瘤坏死因子、白细胞介素等炎性因子参与调节,经肝脏合成,是一种非特异性急性时相反应蛋白。C反应蛋白对人体感染后的表达比较敏感,但同时缺乏特异性,无法判断感染源来自细菌或是病毒或是其他致病菌,因此单一检验,均不利于明确诊断[4-5]。因此,本研究为避免感染性患儿的漏诊及误诊,采用血常规联合C反应蛋白检测,以提高诊断的准确率,旨在为探寻感染性患儿最佳区分感染的检测方法,报道如下。
1 资料与方法
1.1 一般资料 本次研究对象共70例,均为2018年4月至2019年8月在我院实施感染治疗的患儿,回顾性分析其临床资料,将细菌感染及病毒感染患儿分别命名为A组及B组,每组患儿各为35例。疾病类型诊断参照第7版《诸福棠实用儿科学》。A组患儿由19例男生及16例女生组成,年龄最高者12岁,最低者1岁,平均(6.19±3.76)岁;疾病类型:肺炎9例,肠炎8例,泌尿系统感染9例,脑膜炎4例,其他5例。B组患儿由21例男生及14例女生组成,年龄最高者11岁,最低者2岁,平均(6.14±3.69)岁;疾病类型:肺炎8例,肠炎9例,泌尿系统感染10例,脑膜炎5例,其他3例。将A组及B组患儿的研究资料(包括年龄、性别、疾病类型)予以统计比对,结果为P>0.05,差异无显著性。所有患儿及家属知情、同意,并签署知情同意书,本研究已获得辽宁健康产业集团阜新矿总医院伦理委员会的批准。
1.2 纳入与排除标准 纳入标准[6]:纳入确诊为病毒感染及细菌感染的患儿;监护人知晓研究内容并签署同意书。排除标准[7]:患有先天性肝炎及心脏病;感染为医源性;有先天性精神类疾病的患儿。
1.3 研究方法 对患儿空腹血予以3 mL采集,然后分别单一实施C反应蛋白检测及血常规检测。本次采用的血细胞分析仪型号为Sysmex-2000i,检测前需于抗凝管中均匀混合1 mL血液标本,对其中白细胞计数予以检测[6]。另外,使用免疫比浊法对患儿C反应蛋白进行检测,检测仪型号为Orion Diagnostica,于含有预稀释液的试管中加入2 mL血液标本,根据说明书实施检验。另外将C反应蛋白及血常规的联合检测于A组患儿中实施。
1.4 检测标准[8]本次检验需观察血清中白细胞计数,C反应蛋白水平,还有联合检验的阳性率。其中C反应蛋白水平及白细胞计数的正常值分别为0~10 mg/L及(4~10)×109L。阳性检查结果的标准为白细胞计数在10×109L以上,C反应蛋白水平在10 mg/L以上。
1.5 统计学处理 在本次研究中观察指标为白细胞计数及C反应蛋白水平,还有阳性检出率,其中白细胞计数及C反应蛋白水平为计量数据,用(±s)表示,阳性检出率为计数数据,用[n(%)]表示,在SPSS21.0统计学软件中录入以上数据,并分别予以t或χ2检验。统计学意义有显著性存在的标准为P<0.05,反之无显著性存在[9]。
2 结果
2.1 两组白细胞计数及C反应蛋白水平比较 A组患儿白细胞计数、C反应蛋白水平均比B组患儿高,差异显著(P<0.05)。见表1。
表1 两组白细胞计数及C反应蛋白水平比较(±s)
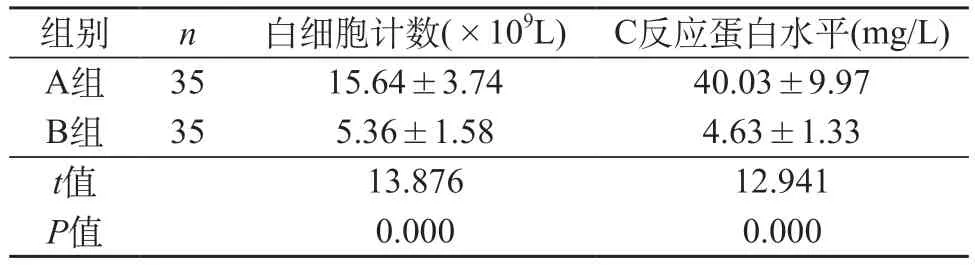
表1 两组白细胞计数及C反应蛋白水平比较(±s)
2.2 阳性检出率分析 在A组35例患儿中,血常规及C反应蛋白联合检测阳性数为33例,阳性率为94.29%;单一血常规检测阳性人数22例,阳性率为62.86%,单一C反应蛋白检测阳性人数为23例,阳性率为65.71%。经对比,A组患儿联合检测阳性率显著高于单一血常规检测阳性率及C反应蛋白检测阳性率,差异显著(P<0.05)。
3 讨论
血常规是临床常用的感染性疾病筛查方法之一,通过白细胞计数、中性粒细胞、淋巴细胞比率、嗜酸性及嗜碱性细胞数值高低来评价患儿的感染程度。但因为血常规指标可能受很多因素感染,患儿白细胞计数指标与其饮食、活动量等均具有一定相关性,因此仅凭血常规这一项血液检查,很难精准对患儿病情进行诊断[10-11]。细菌培养是感染性疾病的金标准,但标本预留到细菌培养需要较长时间才能得到化验回报,降钙素原也是较精确的细菌感染指标,但一是价格较高,二是化验回报时间较血常规相比明显更长,不利于患者的紧急处置,因此,作为早期诊断及筛查,血常规仍是感染性疾病的重要选择之一[12]。当患者机体处于正常状态无感染及肿瘤占位等疾病时,静脉血内C反应蛋白含量非常低,但是当人体被细菌及病毒、支原体等各类致病菌侵袭后,人体免疫系统可瞬间发生免疫反应,体内也会出现炎症刺激,导致肝脏在炎性因子反复刺激下生成大量的C反应蛋白,因此当人体有炎症感染时,血中C反应蛋白指标会明显高于正常值范围。一般而言,炎性因子是在致病菌侵袭人体后6~8 h对肝脏细胞的刺激强度最大,肝脏也是在这个时间段内生成释放大量的C反应蛋白,并且随着后续感染的加重,肝脏细胞生成分泌C反应蛋白的速度会进一步加快,导致体内C反应蛋白指标进一步升高[13]。尚小玉和聂楠[14]研究指出,C反应蛋白对儿童细菌感染诊断具有重要价值,因其可以在炎症指标刺激下显著升高,因此根据C反应蛋白指标,可判断患儿体内感染程度,也可以借助C反应蛋白指标,反推体内白细胞介素及肿瘤坏死因子等炎性因子的数量。因此,血常规及C反应蛋白联合检查,对小儿感染性疾病的进一步确诊具有重要价值,不仅可以弥补血常规指标受干扰引起误差,同时可以初步鉴别患儿是病毒还是细菌干扰,方便临床医师对疾病的早期筛查。
病毒以及细菌为常见的感染致病微生物,加之幼儿抵抗力较差,所以易发生感染类疾病,儿童出现感染性疾病,尤其是呼吸道感染,多伴有发热、咳嗽、咳痰、呼吸困难等,且病情进展较快,临床症状较重,如不早期明确诊断,并对症治疗,可能逐渐发展为肺炎、重症肺炎、急性脑膜炎等,甚至可能会出现生命危险。有些患儿治疗不及时,可能会影响以后的生长发育。在临床上通常使用抗生素对小儿感染进行治疗,但每种抗生素针对的微生物种类不同,若不区分感染类型盲目应用药物,会使药物应用合理性下降,提高微生物耐药性,影响疾病治疗效果,延长治疗时间,增加患儿痛苦及其家庭的压力[15]。所以在对小儿感染进行治疗前,应采用较高准确率及科学性的方法区分感染类型,从而确保疾病治疗效果。随着医疗技术的进步使得C反应蛋白检测的应用频率增加,该方法具有简便的操作步骤,且近年来CRP试剂盒的发展使其灵敏性以及准确度有所提升,通过少量血样即可进行准确率较高的检验,并且该结果与治疗所用药物及患儿临床资料无关,适用于儿科感染性疾病的诊断工作。然而若在区分感染类型的时候仅应用C反应蛋白检测,会使误诊率提高,若联合血常规检测,可提高检测的准确性。因此将二者联合检测会对感染性疾病做出更为精准的初步诊断。
从本次研究结果中可以看出,A组患儿白细胞计数及C反应蛋白水平均比B组患儿高,提示细菌感染患儿体内会产生较多的白细胞及C反应蛋白。比较A组患儿组内各项检测阳性率,A组患儿组内对比,联合检测阳性率(94.29%)高于单一血常规检测(62.86%)及C反应蛋白检测(65.71%),提示白细胞计数及C反应蛋白的联合检测阳性率比单一检测阳性率都高。因此,对细菌感染患儿进行白细胞计数及C反应蛋白联合检测,可与病毒感染进行准确区分。造成以上结果的原因可能与以下3个方面存在关系:第一,若对白细胞计数进行单一检测,可能会受患儿心理状态,近期饮食习惯以及用药等因素影响,使白细胞计数增加,与无感染患儿相比,检测结果的误诊率较高[16];第二,细菌感染患儿C反应蛋白水平会根据病情进展出现上升趋势,但病毒感染患儿不存在此情况,然而白血病、恶性肿瘤以及风湿热患儿体内C反应蛋白水平也较高,此时予以检测误诊率较高;第三,在感染患儿中实施C反应蛋白及血常规联合检测,能够产生互补的作用,确保疾病类型区分的准确性,使检测结果对疾病诊断的参考价值更突出[17]。以此对抗生素类型及剂量进行选择,可提高治疗效果及安全性,不仅对患儿身体的康复具有意义,对抗生素的合理应用也具有重要价值[18]。
综上所述,在小儿感染类型的区分中使用血常规及C反应蛋白联合检测,可提高诊断准确性,缩短诊治时间,使患儿疾病治疗效果及生活质量得到显著改善,具有临床推广及应用的价值。

