二甲双胍联合“三短一长”胰岛素干预模式对GDM的治疗效果
蔡珏瑾,沈娟娟,哈丽亚·哈力木别克,吐松古·艾买尔,董宜
(新疆医科大学第二附属医院产科,新疆 乌鲁木齐830002)
妊娠期糖尿病(gestational diabetes mellitus,GDM)指的是妊娠期间首次出现糖代谢紊乱确诊的糖尿病,可影响胎儿的正常生长发育,引起早产、新生儿畸形、羊水过多甚至死胎等不良妊娠结局,近年来发病率逐渐升高[1]。“三长一短”胰岛素干预模式是临床上治疗糖尿病的主要方式之一,可以比较平稳地控制患者血糖。二甲双胍是近年来是临床上广泛应用的一种双胍类口服降糖药,可以有效减少治疗中的胰岛素用量。GDM的发生与氧化应激反应、血管内皮损伤密切相关,而糖基化终产物受体(advanced glycation end products,AGEs)、谷胱甘肽过氧化物酶(glutathione peroxidase,GSH-Px)、血管细胞黏附分子-1(vascular cell adhesion molecule-1,VCAM-1)是反映机体氧化应激反应和血管内皮损伤程度的重要标志物[2-4]。基于此,本文旨在探究二甲双胍联合“三长一短”胰岛素干预模式在GDM患者治疗中的临床效果及其对AGEs、GSH-Px、VCMA-1水平和妊娠结局的影响,为GDM的治疗提供理论依据。
1资料与方法
1.1研究对象
选取2017年5月至2018年4月于我院收治的70例GDM患者为研究对象,并通过随机数字表的方式将其分为对照组和观察组,每组35例。研究对象纳入标准:①确诊为GDM且具有二甲双胍应用指征:非药物治疗控制血糖不理想,胰岛素为一线治疗的选择,如果患者不能使用胰岛素或胰岛素应用减量需使用二甲双胍(二甲双胍应在孕中晚期使用,不得在孕早期使用);②其他方式控制血糖无明显效果,需采用药物进行控制者;③单胎,孕周在17~30周之间;④具有良好的依从性和配合度,能遵医嘱用药;⑤自愿参与并签署知情同意书。排除标准:①对研究中所用二甲双胍等药物过敏或不耐受;②合并代谢系统、免疫系统疾病;③合并肝肾功能异常、心脑功能障碍;④同时存在其他妊娠期并发症。
1.2治疗方法
所有患者均通过常规饮食控制、运动等措施控制血糖,同时予以药物治疗,直至胎儿分娩。给予对照组患者“三长一短”胰岛素干预模式治疗,具体方式为:早、中、晚餐前均给予患者门冬胰岛素注射液(批准文号:国药准字J20150073,生产企业:Novo Alle,DK-2880 Bagsvaerd,规格:3mL/300IU)皮下注射,睡前给予患者地特胰岛素注射液[批准文号:国药准字J20140107,生产企业:诺和诺德(中国)制药有限公司,规格:3mL/300IU]皮下注射。给予观察组患者胰岛素联合二甲双胍治疗,其中胰岛素用法用量同对照组,二甲双胍肠溶片(批准文号:国药准字H52020960,生产企业:贵州天安药业股份有限公司,规格:0.25g*100片)口服,2片/次,2次/d。
1.3评价指标
①生化指标:分别于治疗前、治疗后(分娩前)取空腹肘静脉血,3 500r/min离心20min,取上层血清,采用全自动生化分析仪测定餐后2小时血糖(2 hours postprandial blood glucose,2hPG)、空腹血糖(fasting blood glucose,FBG),采用全自动糖化分析仪测定糖化血红蛋白(glycosylated hemoglobin,HbAlc),采用免疫发光法测定空腹胰岛素。此外,采用酶联免疫吸附试验法检测患者AGEs、GSH-Px及VCAM-1水平。②妊娠结局:比较两组治疗后发生产后出血、羊水过多、早产、新生儿低血糖、新生儿窒息等不良妊娠结局的情况。
1.4统计学方法

2结果
2.1两组患者基本特征的比较
两组患者在年龄、孕前BMI、孕周、孕次和孕产状况方面的差异无统计学意义(P>0.05),具有可比性,见表1。

表1 两组患者基本特征的比较
2.2两组患者血糖控制水平的比较
血糖水平比较的重复测量方差分析显示:①观察组与对照组患者2hPG、FBG、HbAlc指标水平的差异均有统计学意义(F组别值分别是32.196、32.738、17.565,P<0.05);②两组患者治疗后2hPG、FBG、HbAlc水平均较治疗前明显降低,差异具有统计学意义(F时间值分别是144.074、248.614、222.520,P<0.05);③2hPG和FBG的组别与时间存在交互作用(F交互值分别是11.221、27.006,P<0.05),说明观察组治疗前后2hPG和FBG的下降幅度与对照组不同,观察组的降血糖效果更明显,见表2。
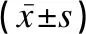
表2 两组患者治疗前后的血糖水平比较
2.3两组患者血清氧化应激相关指标水平的比较
氧化应激相关指标比较的重复测量方差分析显示:①观察组与对照组患者AGEs、GSH-Px和VCAM-1指标水平的差异均有统计学意义(F组别值分别是9.730、32.698、83.009,P<0.05);②两组患者治疗后AGEs和 VCAM-1水平较治疗前降低,GSH-Px较治疗前升高,差异均有统计学意义(F时间值分别是58.591、229.965、796.857,P<0.05);③AGEs、GSH-Px和VCAM-1的组别与时间存在交互作用(F交互值分别是9.539、27.485、66.286,P<0.05),说明观察组治疗前后各指标的变化幅度与对照组不同,观察组的抗氧化应激效果更明显,见表3。
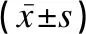
表3 两组患者治疗前后氧化应激相关指标的比较
2.4两组患者妊娠结局的比较
观察组患者发生新生儿低血糖和早产的比例低于对照组,差异有统计学意义(χ2值分别为6.915、5.714,P<0.05),见表4。
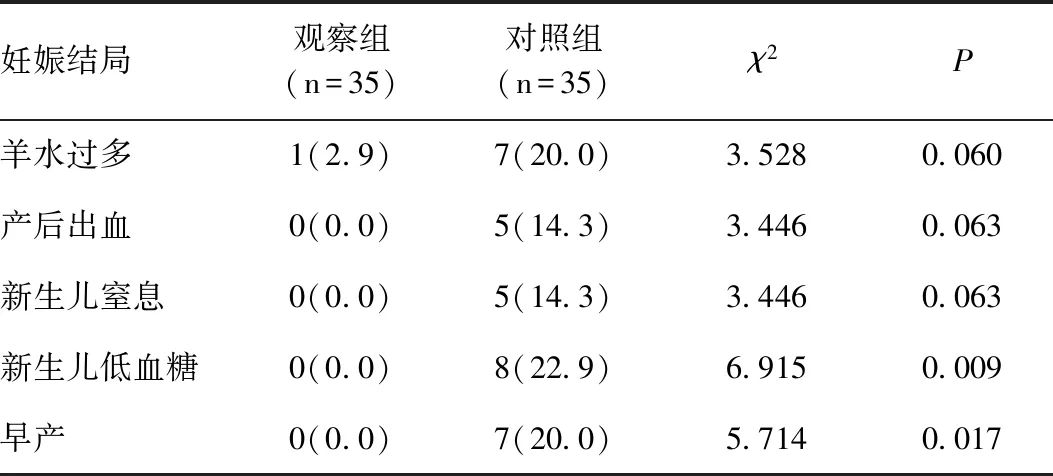
表4 两组患者妊娠结局的比较[n(%)]
3讨论
3.1胰岛素和二甲双胍治疗GDM的必要性
GDM会使孕妇的机体能量代谢受到严重影响,从而威胁到孕妇和胎儿的健康和安全,临床上治疗GDM患者的原则为安全、平稳、有效地控制其血糖水平[5]。胰岛素长期以来一直是我国治疗糖尿病的主要药物,具有较为有效控制血糖的治疗效果,且因其良好的安全性被批准为我国治疗GDM的唯一药物。二甲双胍是近年来是临床上广泛应用的一种双胍类口服降糖药,可以有效减少治疗中胰岛素用量。有研究显示,采用二甲双胍配合胰岛素治疗可以促进周围组织对葡萄糖的利用和吸收,从而进一步提高GDM患者疗效[6-7]。
3.2胰岛素联合二甲双胍治疗GDM的有效性和安全性
以往临床上对于胰岛素的给药模式进行了较多尝试,其中“三长一短”模式与人体内胰岛素的分泌情况较为类似,具有快速且有效调节血糖的治疗效果,同时对于维持血糖夜间平衡、降低GDM相关并发症具有重要意义。本研究联合应用二甲双胍和“三长一短”胰岛素模式对GDM患者进行治疗,结果显示观察组的血糖控制效果和部分不良妊娠结局发生率均明显优于对照组,表明联合用药的方式对GDM患者的疗效更为明显,在控制血糖、改善妊娠结局方面均具有较理想的效果。门冬胰岛素和地特胰岛素分别是被美国食品药品监督管理局批准的可以在GDM治疗中应用的短效胰岛素类似物和基础长效胰岛素类似物,二者联合使用可以快速改善患者的高血糖情况,减少由血糖负荷引发的不良反应及高血糖对胰岛β细胞的损伤[8]。二甲双胍作为口服降糖药物,作用过程比较温和,可通过提高组织对胰岛素的敏感性、抑制糖异生而达到降糖效果,具有较好的顺应性和安全性,适用于孕妇[9]。二甲双胍与胰岛素联合应用可发挥协同作用,提高治疗效果[10]。
3.3胰岛素联合二甲双胍治疗GDM可减轻氧化应激和血管内皮损伤
临床实践和研究显示,遗传因素、血管内皮损伤、脂质代谢异常等都是导致GDM发生的危险因素,其中血管内皮损伤会引发胎盘低灌注进而导致胎儿死亡[11-12]。氧化应激是导致血管内皮损伤的一个重要原因,在缺氧情况下,机体的高活性分子自由基异常增多,自由基清除能力减弱,影响血管内皮功能,致使胎盘血管受损,最终导致不良妊娠结局[13]。另一方面,氧化应激还可增强非糖基化反应,激活糖基化终产物和受体结合的信号通路,加剧氧化应激程度,促使炎性反应发生[14]。有研究表明,氧化应激反应与胎儿缺陷结局密切相关,减轻氧化应激对妊娠结局的改善起着关键作用[15]。有学者通过动物实验发现二甲双胍可以对NADHP氧化酶和糖基化终产物的生成发挥抑制作用,还可以对腺苷酸活化蛋白激酶的生成发挥促进作用,从而有效减少活性氧化自由基,达到减轻氧化应激反应的效果[16]。AGEs、GSH-Px、VCAM-1是反映机体氧化应激反应和血管内皮损伤程度的重要标志物:AGEs可通过激活细胞内信号通路而增强氧化应激,GSH-Px则通过清除机体氧自由基减轻氧化应激[3],VCAM-1通过炎症反应影响血管内皮功能[4]。本研究结果显示,治疗后两组孕妇的VCAM-1、AGEs水平降低、GSH-Px水平升高,但观察组的指标水平变化幅度较对照组更大,说明二甲双胍与胰岛素联合应用对于GDM患者血管内皮损伤和氧化应激的改善效果更为明显,二者可发挥协同作用。
综上所述,在“三长一短”胰岛素干预模式的基础上应用二甲双胍对GDM患者进行治疗,可以有效缓解患者氧化应激反应及血管内皮损伤,改善患者血糖水平和妊娠结局,在GDM患者临床治疗中的应用效果较为理想。

