二甲双胍联合门冬胰岛素治疗GDM对患者妊娠结局及Nesfatin-1、Irisin水平影响
袁晓岚 汪琳姣 王 为 席 巍
江苏省海安市人民医院(226600)
妊娠期糖尿病(GDM)会导致不良妊娠结局[1]。胰岛素是目前首选治疗GDM药物,门冬胰岛素则是常用的合成胰岛素,但在实际治疗过程中,随着孕妇孕周延长,很多患者会表现出严重的胰岛素抵抗,单独应用胰岛素难以获得满意治疗效果[2]。二甲双胍具有增加组织胰岛素敏感性和利用率作用,相比胰岛素和其他降糖药,能减少低血糖和超重、肥胖等发生,费用更为低廉。研究[3]显示,对存在严重胰岛素抵抗的GDM患者,胰岛素联合二甲双胍能更好且更快地控制血糖水平,减少胰岛素用量并降低孕期增重。人新饱食分子蛋白1(Nesfatin-1)是一种由小丘脑合成分泌的摄食调控因子,研究[4]发现,在妊娠期分泌受到抑制,但GDM患者血清Nesfatin-1水平升高,与糖代谢紊乱和胰岛素抵抗程度密切相关。鸢尾素(Irisin)是由骨骼肌分泌的一种可维持机体代谢平衡的肌肉因子,其水平与胰岛素抵抗呈负相关[5]。本研究探讨二甲双胍结合门冬胰岛素治疗GDM对患者妊娠结局及Nesfatin-1、Irisin水平的影响,分析其对患者糖代谢紊乱和胰岛素抵抗的调节及其可能机制,为临床应用提供理论依据。
1 资料和方法
1.1 一般资料
随机双盲对照研究方法,将选取的2018年1月-2019年1月在本院接受治疗的GDM患者120例应用随机数字表法分为对照组和观察组。纳入标准:①符合GDM的诊断标准;②经常规健康教育、饮食控制、运动等血糖控制效果不理想,需药物治疗;③单胎;④患者签署知情同意书。排除标准:①合并心、肝、脑、肺、肾功能不全者;②多胎妊娠;③合并感染;④合并高血压或妊娠期其他并发症;⑤近期应用对本研究指标有影响药物;⑥合并恶性肿瘤;⑦对本研究应用药物过敏;⑧有糖尿病家族史。本研究通过医院伦理委员会批准。
1.2 治疗方法
所有患者均给予常规治疗干预,包括控制饮食、健康教育和运动疗法;在此基础上给予门冬胰岛素注射液(丹麦诺和诺德公司,3ml:300单位)治疗,每天晚餐前在腹部皮下注射,初始计量0.2~0.3 IU/kg/d,之后根据血糖水平增减2 IU。观察组在上述治疗基础上给予盐酸二甲双胍(中美上海施贵宝制药有限公司,0.5g×20s)口服,0.5g/次,2次/d。两组均治疗12周。
1.3 检测指标
1.3.1血糖相关指标对患者均于治疗前和治疗12周后采集空腹静脉血,检测空腹血糖(FBG)、餐后2h血糖(2hPG)、糖化血红蛋白(HbA1c)、空腹胰岛素(FINS)、胰岛素抵抗指数(HOMA-IR)、胰岛素分泌指数(HOMA-β)和胰岛素敏感指数(ISI),其中FBG和2hPG应用南京颐兰贝生物科技有限责任公司生产的全自动生化分析仪及试剂测定,方法为电极法;HbA1c应用英国DREWSCIENTIFIC公司生产的DSI糖化血红蛋白分析仪及试剂测定,方法为亲和层析法;FINS应用上海艾迪康医学检验所有限公司生产的罗氏E170电化学免疫分析仪及试剂进行测定,方法为放射免疫法。
1.3.2血清Nesfatin-1、Irisin水平对患者均于治疗前后采集空腹静脉血,酶联免疫吸附法测定Nesfatin-1、Irisin水平,仪器为美国Bio-RAD公司的Bio-RAD550型酶标仪,试剂盒均购买自上海酶联生物有限公司。
1.3.3母婴结局记录两组产妇妊娠高血压疾病、蛋白尿、羊水过多、低血糖、子痫前期、剖宫产、早产及胎儿畸形、新生儿黄疸、巨大儿、新生儿低血糖、新生儿呼吸窘迫等发生率。
1.3.4不良反应记录患者治疗期间发生的药物相关不良反应。
1.4 统计学分析
2 结果
2.1 一般情况
对照组60例,年龄(27.8±2.1)岁(21~34岁),孕周(32.5±2.0)周(24~38周),体质指数(BMI)(21.7±1.9)kg/m2;初产妇44例,经产妇16例。观察组60例,年龄(28.1±2.5)岁(21~35岁);孕周(32.8±2.1)周(24~39周),BMI(21.8±1.9)kg/m2;初产妇48例,经产妇12例。两组比较无差异(P>0.05)。
2.2 血糖相关指标
两组治疗前血糖HbA1c、FBG、2hPG指标均无差异(P>0.05),治疗后两组上述指标均降低且观察组低于对照组(P<0.05)。见表1。

表1 两组治疗前后血糖相关指标比较
2.3 胰岛β细胞功能相关指标
两组治疗前胰岛β细胞功能指标FINS、HOMA-IR、HOMA-β、ISI比较均无差异(P>0.05),治疗后两组FINS、HOMA-IR均降低,HOMA-β、ISI均升高,且观察组变化幅度大于对照组(P<0.05)。见表2。

表2 两组治疗前后胰岛β细胞功能相关指标比较
2.4 血清Nesfatin-1、Irisin水平比较
两组治疗前血清Nesfatin-1、Irisin水平无差异(P>0.05),治疗后两组Nesfatin-1降低、Irisin升高,且观察组变化幅度大于对照组(P<0.05)。见表3。

表3 两组治疗前后血清Nesfatin-1、Irisin水平比较
2.5 妊娠结局及新生儿情况
观察组剖宫产、羊水过多和早产率,以及巨大儿、新生儿黄疸、新生儿低血糖发生率均低于对照组(P<0.05)。见表4。
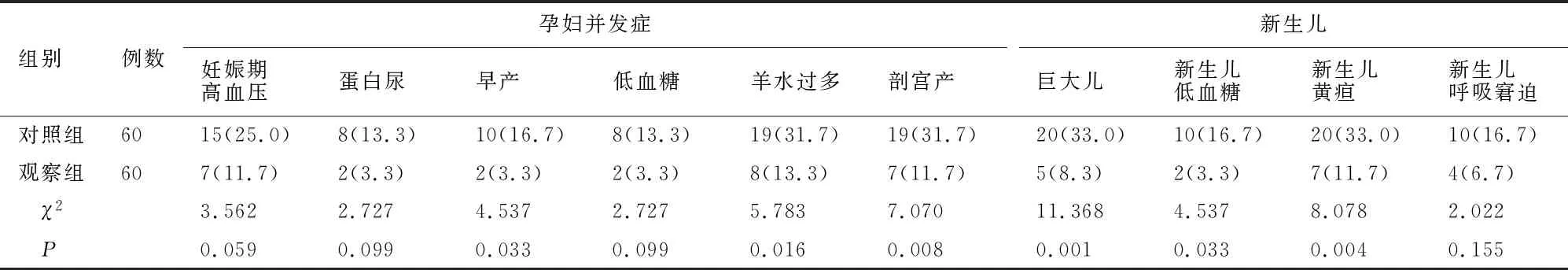
表4 两组妊娠结局及新生儿不良情况比较[例(%)]
2.6 不良反应发生情况
两组患者治疗过程中药物相关不良反应主要有皮疹、恶心呕吐、低血糖、腹胀等,总发生率两组无差异(P>0.05)。见表5。

表5 两组不良反应发生率比较[例(%)]
3 讨论
妊娠期母体和胎盘会分泌大量的生长激素、肿瘤坏死因子(TNF)、性激素和糖皮质激素等,这些激素会引发机体胰岛素抵抗导致胰岛素量相对不足。一般情况机体会通过胰腺增加胰岛素分泌,但妊娠期妇女无法通过胰腺提供足够的胰岛素,进而会降低机体对血糖的利用度,出现糖代谢异常,脂肪、蛋白质的代谢紊乱和其他多种急慢性并发症。胰岛素抵抗、遗传、患者自身胰岛功能缺陷、免疫反应、炎症等均会参与GDM的发生和发展[6]。研究[7]显示,GDM孕妇处于长时间代谢紊乱状态,会诱发妊娠期高血压、蛋白尿、羊水过多、低血糖等并发症,还会导致不良围生儿结局。门冬胰岛素为人工合成胰岛素,具有较高的可溶性,可快速达到血液中药效最高水平,能较快控制血糖水平并长时间存留在患者体内,发挥药效作用;有效降低患者HbA1c水平降低机体糖分吸收速度,从而利于维持机体血糖平衡和病情改善,减少孕妇出现并发症,并能降低早产和胎儿窘迫的发生率。目前认为,GDM患者尽早使用胰岛素能有效控制血糖水平,减小高糖和高脂的毒性,最大程度恢复胰岛β细胞功能[8]。但有学者[9]指出,随着孕周的延长,患者的胰岛β细胞功能和胰岛素抵抗程度会逐渐加重,需要增加胰岛素使用量,但胰岛素用量的增加又可能加重胰岛素抵抗,陷入恶性循环中;此外,胰岛素注射操作复杂,患者依从性差,价格高,治疗期间还会引起低血糖、体重增加等不良反应。盐酸二甲双胍是临床常用的口服降糖药,可用于治疗GDM。近年来越来越多研究[10-11]指出,胰岛素注射联合二甲双胍口服控制GDM患者血糖效果优于单纯使用胰岛素治疗。但二甲双胍可通过胎盘屏障进入脐带动脉血中,相比母体静脉血,脐带动脉血中二甲双胍的浓度升高约2倍,长期暴露于高浓度的二甲双胍中可能会影响胎儿的生长发育,这也是其未能在临床GDM治疗中广泛应用的主要原因。
本研究结果显示,观察组血糖相关指标改善情况优于对照组,证实二甲双胍联合门冬胰岛素治疗GDM能更有效控制患者血糖水平。关于二甲双胍在GDM治疗中对母婴结局的影响目前还未取得一致结论。有证据[3]表明,二甲双胍治疗GDM比单纯应用胰岛素能明显降低新生儿体质量和新生儿低血糖、巨大儿发生率及入住新生儿重症监护室(NICU)发生率。本研究也显示,相比对照组,观察组剖宫产、羊水过多和早产率和巨大儿、新生儿黄疸、新生儿低血糖发生率均降低,而两组不良反应发生情况未见差异。提示二甲双胍联合门冬胰岛素治疗GDM能更有效改善患者血糖水平和母婴结局,且不会增加药物不良反应发生,但对GDM子代生长发育影响还需更长时间随访研究。
Nesfatin-1是近年来新发现的一种脂肪因子,可反映机体血糖代谢和胰岛素抵抗状态[12]。研究[13]指出,Nesfatin-1是蛋白激酶B/AMP胰岛蛋白激酶等途径的上游激活因子,高血糖时Nesfatin-1合成分泌明显增加,可使β细胞中钙离子内流增加,从而升高胰岛素水平改善高血糖状态。高胰岛素也会增加Nesfatin-1水平;Nesfatin-1还可抑制肝糖异生,增加胰岛素受体增加胰岛素敏感性,同时GDM患者高表达Nesfatin-1被认为是一种糖代谢紊乱状态下的反馈性保护机制。Irisin是由运动诱导产生的一种新的“肌因子”,可通过增加解偶联蛋白1(UCP-1)的表达来增加机体白色脂肪组织棕色化活动,加强机体产热耗能,因此被认为在纠正胰岛素抵抗和减轻体重等方面具有重要作用[14]。有研究[15]指出,GDM患者血清Irisin水平比正常孕妇降低,且与餐后血糖、胰岛素抵抗指数等相关,提示Irisin可能参与了GDM的发生发展,其血清水平变化可能是胰岛素抵抗发生的原因之一。本研究结果显示,两组患者治疗后血清Nesfatin-1、Irisin水平和胰岛β功能指标均得到明显改善,且观察组改善程度更高,提示二甲双胍联合门冬胰岛素可有效调节GDM患者血清Nesfatin-1、Irisin水平,继而改善患者胰岛素抵抗和胰岛β功能指标。
综上所述,二甲双胍联合门冬胰岛素治疗GDM效果更佳,能更好地控制患者血糖水平,并通过降低血清Nesfatin-1水平和升高Irisin水平来改善胰岛素抵抗和胰岛β细胞功能相关指标,进而减少不良母婴结局发生,治疗安全性高。

