不同剂量右美托咪定对老年胃肠道手术患者术后认知功能障碍的影响*
王国毅,侯倩丽,吴育才
(新疆生产建设兵团第二师库尔勒医院手麻科,新疆维吾尔自治区 库尔勒市 841000)
术后认知功能障碍(postoperative cognitive dysfunction,POCD)是全身麻醉的常见并发症,临床表现为记忆丧失、精神运动障碍、痴呆、谵妄或抑郁、精细运动协调困难和高级认知功能受损等[1],会引发较高的术后并发症、长期残疾及1年内死亡等相关风险,老年人为易发人群[2]。目前POCD 的发病机制尚不清楚,但临床上常用右美托咪定降低术后POCD 风险,其具有维持术中血流动力学平稳、减少麻醉药用量、减少术后躁动、减轻疼痛等多种效果[3]。本研究旨在探讨右美托咪定使用剂量是否与预防POCD 的效果有关,现报道如下。
1 资料与方法
1.1 一般资料
选择2020 年6 月—2022 年6 月我院收治的老年胃肠道手术患者60 例作为研究对象,纳入标准:①年龄≥60 岁;②采取静脉复合全身麻醉;③ASA 分级Ⅰ~Ⅱ级。排除标准:①合并重度心脏传导阻滞或严重心室功能不全;②有明确的脑梗死(除外腔隙性脑梗死)、脑萎缩;③有明确的精神发育迟滞、痴呆;④各种脑病变所致的认知障碍后遗症;⑤药物过敏。采用随机数字表法分为低剂量组和高剂量组,每组60 例。低剂量组男35 例,女25 例;年龄65~80 岁,平均年龄(72.36±4.93)岁;体质量21~27 kg/m2,平均体质量(24.3±3.5)kg/m2。高剂量组男39 例,女21 例;年龄65~81 岁,平均年龄(73.61±5.08)岁;体质量22~27 kg/m2,平均体质量(24.9±4.13)kg/m2。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准,患者知情同意并签署知情同意书。
1.2 方法
两组患者均常规术前准备,入室后连续监护仪监测,麻醉诱导前持续输注右美托咪定(江苏盛迪医药有限公司,国药准字H20090251)0.5 μg/kg,时间15 min。两组患者均予以咪达唑仑(浙江九旭药业有限公司,国药准字H20113387)0.05-0.1 mg/kg+依托咪酯(江苏恒瑞医药股份有限公司,江苏恒瑞医药股份有限公司)0.3 mg/kg+舒芬太尼(宜昌人福药业有限责任公司,国药准字H20054172)1 μg/kg+罗库溴铵(华北制药股份有限公司,国药准字H20103495)0.6 mg/kg 进行麻醉诱导。气管导管插管,面罩正压通气。术中予以瑞芬太尼(宜昌人福药业有限责任公司,国药准字H20030197)2.0 μg/(kg·h)+丙泊酚(河北一品制药有限公司,国药准字H20093542)6.0 mg/(kg·h)进行麻醉维持,同时持续泵注右美托咪定,低剂量组为0.2 μg/(kg·h),高剂量组为0.4 μg/(kg·h)。手术结束前40 min 停止给药。术毕将患者送入麻醉恢复室。
1.3 观察指标
①记录两组患者进入手术室、麻醉诱导前、气管插管后、切皮时、手术完成即刻的心率(HR)及平均动脉压(MAP)。②分别在术前1 d、术后苏醒期、术后1 d、3 d、7 d 采用中文版简易认知功能量表(MMSE)评估两组患者的认知功能[4],满分30 分,MMSE<24 分即可判定为POCD。③记录术中术后并发症及麻醉药用量、苏醒时间、拔管时间。
1.4 统计学方法
采用SPSS 18.0 统计学软件进行数据分析。计量资料以(±s)表示,采用t检验;计数资料以[n(%)]表示,采用χ2检验。以P<0.05 表示差异有统计学意义。
2 结果
2.1 不同时点HR 和MAP 比较
两组入手术室时HR 和MAP 比较,差异无统计学意义(P>0.05);两组气管插管后至术毕即刻的HR 和MAP 均较入手术室下降(P<0.05),但组间比较,差异无统计学意义(P>0.05),见表1。
表1 不同时点HR 和MAP 比较(±s)
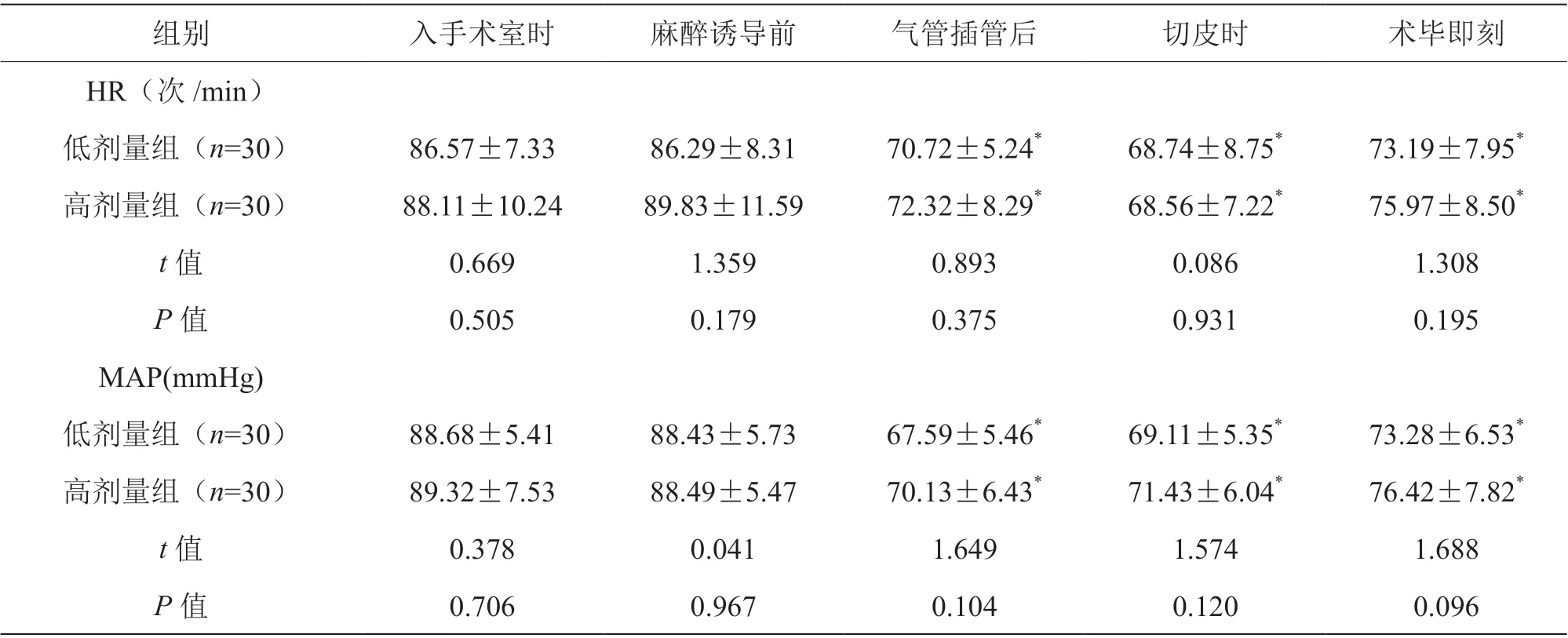
表1 不同时点HR 和MAP 比较(±s)
注:与入手术室时比较,*P<0.05。
组别 入手术室时 麻醉诱导前 气管插管后 切皮时 术毕即刻HR(次/min)低剂量组(n=30) 86.57±7.33 86.29±8.31 70.72±5.24* 68.74±8.75* 73.19±7.95*高剂量组(n=30) 88.11±10.24 89.83±11.59 72.32±8.29* 68.56±7.22* 75.97±8.50*t 值 0.669 1.359 0.893 0.086 1.308 P 值 0.505 0.179 0.375 0.931 0.195 MAP(mmHg)低剂量组(n=30) 88.68±5.41 88.43±5.73 67.59±5.46* 69.11±5.35* 73.28±6.53*高剂量组(n=30) 89.32±7.53 88.49±5.47 70.13±6.43* 71.43±6.04* 76.42±7.82*t 值 0.378 0.041 1.649 1.574 1.688 P 值 0.706 0.967 0.104 0.120 0.096
2.2 不同时期MMSE 评分比较
两组术前1 d、术后苏醒期及术后1 d、3 d、7 d 的MMSE 评分比较,差异均无统计学意义(P>0.05),但高剂量组与低剂量组术后苏醒期及术后1 d 的MMSE 评分较术前降低(P<0.05),见表2。
表2 不同时期MMSE 评分比较[(±s),分]

表2 不同时期MMSE 评分比较[(±s),分]
注:与入手术室时比较,*P<0.05。
组别 例数 术前1d 术后苏醒期 术后1d 术后3d 术后7d低剂量组 30 24.52±0.69 22.19±1.41* 22.44±1.18* 23.01±1.54 23.51±1.82高剂量组 30 24.83±0.95 22.01±1.07* 22.62±1.54* 22.24±2.07 23.29±1.63 t 值 1.446 0.556 0.508 1.634 0.493 P 值 0.153 0.579 0.613 0.107 0.623
2.3 不良反应发生情况比较
两组POCD 发生率及其他不良反应发生率比较,差异无统计学意义(P>0.05),见表3。
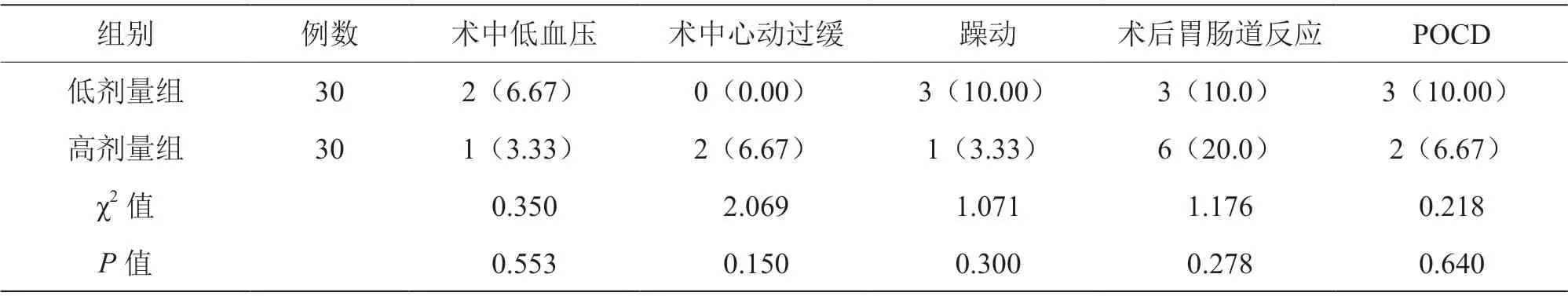
表3 术后POCD 及其他不良反应比较[n(%)]
2.4 患者麻醉药用量、苏醒时间、拔管时间比较
低剂量组苏醒时间、拔管时间短于高剂量组(P<0.05);两组丙泊酚和舒芬太尼用量比较,差异无统计学意义(P>0.05),见表4。
表4 患者麻醉药用量、苏醒时间、拔管时间比较(±s)
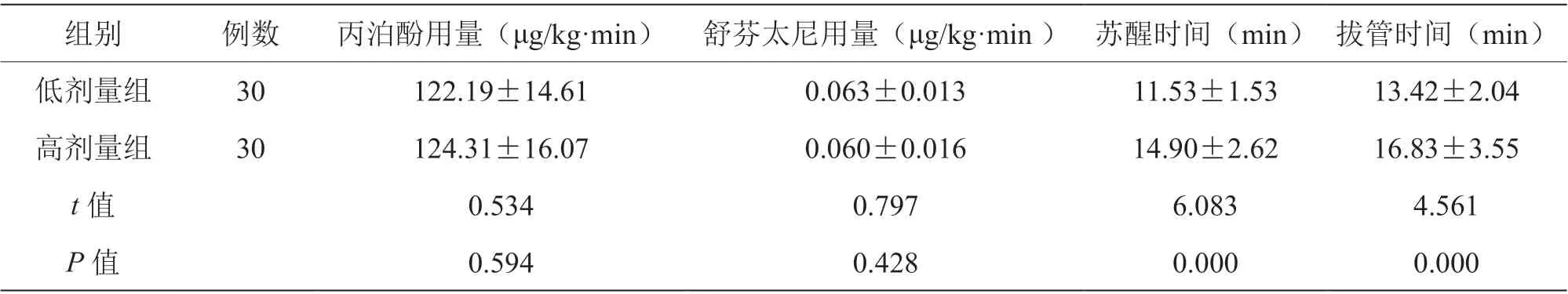
表4 患者麻醉药用量、苏醒时间、拔管时间比较(±s)
组别 例数 丙泊酚用量(μg/kg·min) 舒芬太尼用量(μg/kg·min ) 苏醒时间(min) 拔管时间(min)低剂量组 30 122.19±14.61 0.063±0.013 11.53±1.53 13.42±2.04高剂量组 30 124.31±16.07 0.060±0.016 14.90±2.62 16.83±3.55 t 值 0.534 0.797 6.083 4.561 P 值 0.594 0.428 0.000 0.000
3 讨论
3.1 对患者血流动力学指标的影响
本研究结果显示,两组患者入手术室时的HR和MAP 比较,差异无统计学意义(P>0.05);两组患者气管插管后至术毕即刻的HR 和MAP 均较入手术室下降(P<0.05),但组间比较,差异无统计学意义(P>0.05),表明右美托咪定0.2 μg/(kg·h)和0.4 μg/(kg·h)对血流动力学的影响相似,均可降低患者血流动力学指标[5],两组无明显差异,具有相同的药效学作用。
3.2 对患者不同时期MMSE 评分的影响
本研究结果显示,两组术前1 d、术后苏醒期及术后1 d、3 d、7 d 的MMSE 评分比较,差异无统计学意义(P>0.05),但高剂量组与低剂量组术后苏醒期及术后1 d 的MMSE 评分较术前降低(P<0.05),表明右美托咪定0.2 μg/(kg·h)和0.4 μg/(kg·h)对不同时期MMSE 评分影响相似,均可有效减轻患者围术期氧化应激损伤程度和炎性因子水平,保障麻醉状态下患者的各项身体机能平衡[6],对于认知功能作用并无差异。
3.3 安全性分析
本研究结果显示,两组患者POCD 发生率及其它不良反应比较,差异无统计学意义(P>0.05),表明右美托咪定0.2 μg/(kg·h)和0.4 μg/(kg·h)患者手术不良反应率相似,与药物剂量无太大关系,从发生例数来看,低剂量组中出现术中低血压、躁动、POCD 等不良反应的患者例数更多,高剂量组中出现术中心动过缓、术后胃肠道反应等不良反应的患者例数更多。
3.4 对患者麻醉药用量、苏醒时间、拔管时间的影响
本研究结果显示,比较两组患者丙泊酚和舒芬太尼用量,差异无统计学意义(P>0.05);低剂量组苏醒时间、拔管时间短于高剂量组(P<0.05),提示右美托咪定0.4 μg/(kg·h)并未较0.2 μg/(kg·h)明显减少丙泊酚和舒芬太尼用量[7],但增加右美托咪定的剂量会延长苏醒时间和拔管时间。
综上所述,与0.4 μg/(kg·h)右美托咪定相比,0.2 μg/(kg·h)右美托咪定在老年患者术后血流动力学、MMSE 评分、不良反应以及丙泊酚和舒芬太尼用量并无差异,苏醒和拔管时间有所降低,推荐使用。本研究的不足之处在于所采用的剂量偏小,且梯度小,未能体现出较大剂量右美托咪定对POCD 的影响,且仅观察了老年患者术后7 d内的认知功能,未进行长期评估,且未设置空白对照组,有待进一步完善。

