产后综合康复护理对剖宫产产妇产伤恢复、子宫复旧及母乳喂养的影响
杨凌燕
(宁津县计划生育妇幼保健服务中心保健部,山东德州 253400)
分娩是一个复杂的生理过程,女性在分娩后会经历生理和心理的双重改变,也面临身心从应激状态恢复到正常的过程。特别是接受剖宫产的初产产妇,创伤相较于顺产产妇要大,加之缺少对分娩过程的了解,很容易出现紧张、创口疼痛等身心反应,不利于产后恢复与母乳喂养[1]。因此,采取有效康复措施加速产妇产后恢复、提高母乳喂养是临床护理的关键和重点。近年,随着人们健康意识的不断提升,传统护理模式已经无法很好地满足产妇产后康复的护理需求,有待改良和优化,以提高护理服务质量,更好地促进产后康复[2]。本研究选取2020 年1 月—2021 年12 月于我院接受剖宫产的92 例产妇,探讨产后综合康复护理对产妇产伤恢复、子宫复旧及母乳喂养的影响,报道如下。
1 资料与方法
1.1 一般资料
选取于我院接受剖宫产的92 例产妇。纳入标准:(1)足月单胎妊娠的初产妇;(2)符合剖宫产指征,采用子宫下段横切口剖宫产的方式进行分娩,术程顺利;(3)分娩后母婴同室,新生儿具备吮吸功能;(4)产妇及家属签署知情同意书。排除标准:(1)母体患有严重内科疾病;(2)需要紧急治疗的产后急性大出血;(3)存在严重妊娠期并发症;(4)存在母乳喂养禁忌证。按照随机数字表法分为试验组和对照组,每组46例。试验组年龄22~30 岁,平均(27.55±4.82)岁;孕周38+4~41+1周,平均(39.24±0.86)周;新生儿体重2.8~3.7 kg,平均(3.22±0.54)kg。对照组年龄20~31 岁,平均(27.43±5.16)岁;孕周38+2~41+3周,平均(39.30±0.84)周;新生儿体重2.7~3.8 kg,平均(3.24±0.51)kg。两组基线资料比较,差异无统计学意义(P>0.05),具有可比性。本研究获我院医学伦理委员会审批通过。
1.2 方法
对照组采用产后常规护理,包括:进行密切生命体征监测;术后早期去枕平卧,6 h 后鼓励翻身,耐受前提下1~2 d 下床活动;术后禁食6 h,然后流质饮食逐渐过渡至正常饮食;保持输液及尿管通畅,每日1次会阴护理;常规检查切口及换药,观察有无渗血渗液;检查子宫收缩、恶露、尿量及颜色,评估出血量,发现异常及时告知医生;遵医嘱予以产妇产后用药;予以新生儿常规护理,协助早期吮吸;予以剖宫产术后常规康复指导。
试验组采用产后综合康复护理,即在对照组基础上新增和优化以下措施:(1)子宫按摩:采用低频电子脉冲治疗仪[上海星宇医疗器材有限公司,型号:WLSY-8000,沪食药监械(准)字2006 第22100307 号],将两个电极片分别贴在产妇左右侧下腹部,打开子宫复旧程序进行按摩,初始低频率,逐步加大电刺激强度,强度以产妇耐受为宜,每次20 min,每日2 次,疗程1 周。(2)辅助排尿:予以阴道口按摩联合热水袋热敷,每日3 次,每次30 min;指导产妇膀胱训练,将导管夹闭2 h,让产妇体会胀尿的感觉,再放开导管排尿,循环往复,锻炼排尿功能;打开卫生间水管,以滴水声刺激产妇产生尿意,促进自主排尿。(3)切口护理:术后于切口压置沙袋6 h,次日为切口更换敷料,观察有无渗血红肿,严格遵照无菌原则做好切口换药护理,保持清洁干燥,敷料浸湿则及时换新;予以患者优质蛋白食物及新鲜果蔬,足量补充维生素促进切口愈合,同时涂抹外用修复药物,帮助纤维组织再造,加速切口愈合。(4)疼痛护理:予以小腹部环形按摩,或使用暖宝宝和热水袋热敷小腹,帮助缓解疼痛;条件允许前提下,指导产妇侧卧或俯卧帮助减少产后宫缩痛;营造安静舒适的病房环境,减少强光、噪音、人员频繁流动等因素对产妇的干扰,提高产妇舒适度;指导产妇深呼吸或采用注意力转移法,帮助提高疼痛耐受力;(5)预防产后便秘:术后早期指导产妇床上进行提肛运动,每次20~30 个,每日至少2 次,以改善血液回流,锻炼盆骨底部肌肉,耐受前提下早期下床活动,并逐日增加活动时间与范围;合理饮食,在高蛋白、高维生素基础上,搭配高纤维食物。(6)催乳及乳房按摩:产妇取平卧位,以热水袋热敷双侧乳房5 min,再以乳头为中心,以拇指指腹为支撑点,紧贴乳房肌肤,由外向内顺次轻缓按摩各乳腺管,至乳头后轻压乳晕,轻捏乳头挤压,力度以耐受为宜,疏通乳腺管,每次15 min,每日3 次。(7)心理护理:予以产妇产后康复相关健康宣教,开展各项护理服务前予以产妇解释和说明,提高依从性。评估产妇产后心理及睡眠状况,针对性、个体化予以产妇关怀服务,积极改善产妇心理状态,使其尽快适应角色转换。
两组均持续护理1 个月。
1.3 观察指标
(1)记录两组产后出血量、自主排尿时间与腹壁切口愈合时间。
(2)统计两组术后并发症,包括产后出血、感染、产后便秘。其中,产后出血诊断标准:剖宫产取出胎儿后24 h 内出血量≥1 000 mL。感染诊断标准:包括腹壁切口感染和产褥感染,根据发热、红肿、疼痛、渗出、恶露异常等临床表现和血细胞检查结果综合判定。产后便秘诊断标准:自剖宫产后起算连续3 d 未排便。并发症发生率=出现并发症例数/总例数×100%。
(3)评估两组子宫复旧情况。记录两组产后恶露时间,产后3 d 以NRS 评价两组子宫收缩疼痛情况,0 分表示无痛,10 分表示剧痛,顺次记0~10 分,得分越高痛感越强。产后3 d 每日测量两组宫底高度,即产妇平卧时下腹耻骨联合处至子宫底的长度,计算宫底下降速度。
(4)记录两组泌乳始动时间与产后3 d 泌乳评分,以母乳喂养自我效能量表(BSES)评价两组产妇母乳喂养效能。泌乳评分标准:手法挤奶乳汁喷射,可以满足新生儿喂养需求为3 分;手法挤奶正常泌乳,日喂养次数≥8 次,新生儿日排尿≥6 次,排便≥1 次为2分;手法挤奶少量乳汁,不能满足新生儿喂养需求,需辅以人工喂养为1 分;手法挤奶无乳汁,完全人工喂养为0 分[3]。BSES 从喂养技能与心理活动两个维度进行评价,共有20 题,采用1~5 分五级评分法,满分100 分,得分越高,产妇母乳喂养效能越高。
1.4 统计方法
以SPSS 21.0 统计学软件进行数据分析,计量资料用()表示,行t 检验,计数资料以[n(%)]表示,行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组产后出血量、自主排尿及切口愈合时间比较
试验组产后出血量少于对照组,自主排尿时间与腹壁切口愈合时间均短于对照组,组间差异有统计学意义(P<0.05)。见表1。
表1 两组产后出血量、自主排尿及切口愈合时间比较()
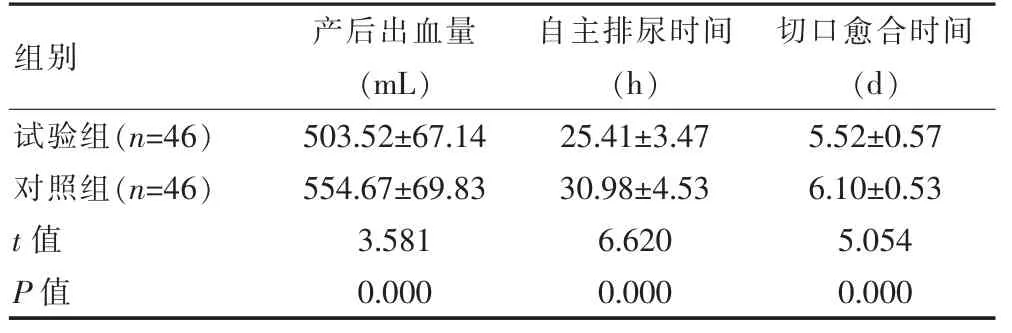
表1 两组产后出血量、自主排尿及切口愈合时间比较()
2.2 两组产后并发症比较
试验组产后并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表2。
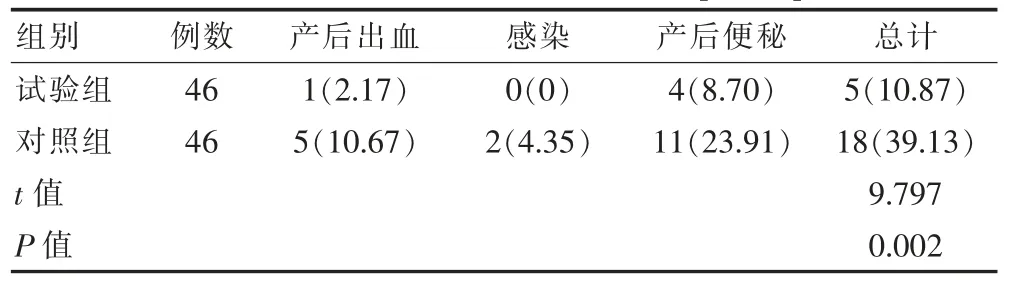
表2 两组产后并发症发生率比较[n(%)]
2.3 两组子宫复旧情况比较
试验组产后恶露时间短于对照组,子宫收缩NRS 评分低于对照组,宫底下降速度快于对照组,宫底高度低于对照组,组间差异有统计学意义(P<0.05)。见表3。
表3 两组产后恶露时间、子宫收缩NRS 评分与宫底参数比较()
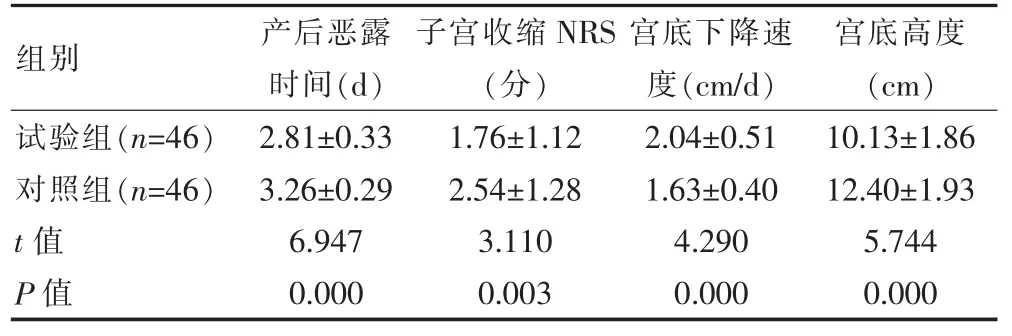
表3 两组产后恶露时间、子宫收缩NRS 评分与宫底参数比较()
2.4 两组母乳喂养情况比较
试验组泌乳始动时间短于对照组,产后3 d 泌乳评分与BSES 评分高于对照组,组间差异有统计学意义(P<0.05)。见表4。
表4 两组泌乳始动时间、产后3 d 泌乳评分与BSES 评分比较()
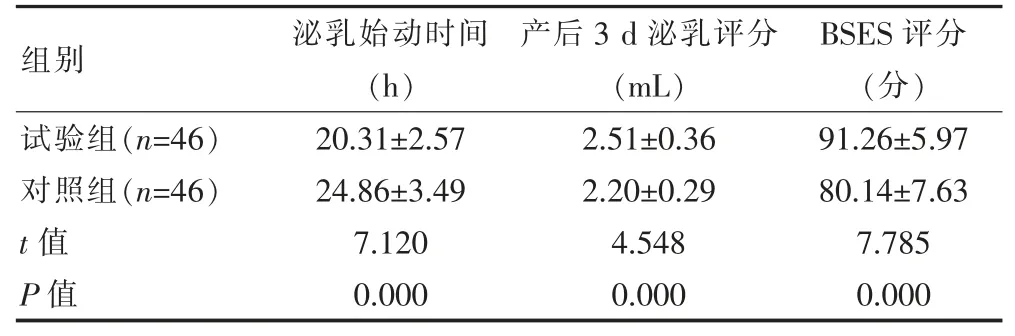
表4 两组泌乳始动时间、产后3 d 泌乳评分与BSES 评分比较()
3 讨论
剖宫产是临床常用分娩方式,可以有效解决难产及部分产科合并症,保障母婴安全。但是,剖宫产的风险比阴道分娩的风险大,对于女性身体的损害也更大,产后康复速度相对缓慢。在剖宫产后,产妇生理处于复原阶段,心理处于适应阶段,面临产伤、子宫复旧、疼痛、缺乳、角色转换、产后并发症等诸多问题,采取行之有效的干预方案解决上述问题,帮助产妇产后早期快速顺利的康复,对于保障母婴健康而言至关重要,是产后临床护理工作的重点内容[4]。常规产后护理以满足产妇产后基本生理需求为目标,护理缺乏针对性,也不够系统和全面,对于产妇产后康复问题关注较少,难以基于产妇分娩方式等实际情况予以个体化干预指导,不满足产妇产后康复需求,故而产后康复较慢,效果欠理想[5]。
为了解决上述问题,更好地满足剖宫产产妇产后快速康复的护理诉求,我院近年对产科护理进行了优化和调整,在常规护理基础上,制定并实施了一系列康复护理方案,以更好地应对和解决剖宫产产妇产后面临的问题,强化护理效果,加速剖宫产产妇产后康复。剖宫产术后存在切口疼痛与感染的风险,由于子宫无力、胎盘残留、产道裂伤等原因,产妇产后会出现不同程度的出血,另外妊娠和分娩会对膀胱造成挤压,加之产后过度紧张、下床活动少等原因,有些产妇也存在产后排尿障碍,是临床护理需要关注的问题[6-7]。对此,综合康复护理方案中加入了对剖宫产切口的优化护理,以及疼痛护理、辅助排尿等措施,帮助解决上述问题,对加速产妇产伤恢复,预防和减少产后出血、尿潴留等并发症具有积极作用。子宫复旧是女性分娩后子宫收缩恢复原来状态的过程,子宫复旧不全会导致恶露、产后出血等诸多问题,同时增加产褥感染风险,加速子宫复旧是产后护理又一关注的重要问题[8]。对此,本研究予以剖宫产产妇子宫按摩联合冰敷,可以刺激子宫收缩,加速子宫复旧,同时帮助闭合血窦闭合,从而减少产后出血量,缩短产后恶露时间,加快宫底下降速度,使子宫快速恢复至正常高度[9]。此外,泌乳障碍也是剖宫产产妇产后常见问题,也是影响母乳喂养最重要的因素,对此本研究予以产妇手法催乳及乳房按摩,促进泌乳,同时加强对产妇的心理护理和健康教育,能够提高产妇泌乳功能,同时使其快速适应母亲角色,掌握母乳喂养基本方法和技巧,从而提高母乳喂养自我效能,强化母乳喂养效果[10]。
本研究结果显示,予以试验组产妇综合康复护理,产后出血量少于对照组,自主排尿时间与腹壁切口愈合时间均短于对照组,产后恶露时间短于对照组,子宫收缩NRS 评分低于对照组,宫底下降速度快于对照组,宫底高度低于对照组,泌乳始动时间短于对照组,产后3 d 泌乳评分与BSES 评分均高于对照组,与文献报道结论相符[11-12],肯定了综合康复护理加速产后恢复与子宫复旧、改善母乳喂养的临床有效性与可行性。需要注意的是,不同产妇产后康复情况存在差异,产后问题有所不同,因此综合康复护理的措施与方案也并非一成不变,而是需要根据产妇实际情况个体化进行优化与调整,以提高护理针对性,强化护理质量,更好地解决护理问题,确保康复效果。
综上所述,产后综合康复护理可以预防和减少剖宫产产妇产后并发症,加速产后恢复,促进子宫复旧,提升产妇泌乳功能与母乳喂养效能,值得临床推广使用。

