快速康复理念(ERAS)在剖宫产临床路径管理中的应用
唐琴,李梅,张豪杰,周蕾
(1.湖北省荆门市第一人民医院产科,湖北荆门 448000;2.湖北省荆门市第一人民医院手术室,湖北荆门 448000)
剖宫产为产科重要术式,在手术、麻醉等技术的不断进步下,该术式已成为解决难产及产科合并症的重要手段,利于挽救产妇及胎儿生命[1-2]。但剖宫产属于创伤性操作,术前产妇常存在焦虑、恐惧等不良心理,加之术中操作可造成周围血管及神经组织损伤,术后常伴有不同程度的疼痛,若不加以干预,会影响产后生活质量及婴儿母乳喂养情况,故强化围术期管理尤为重要。快速康复理念(ERAS)是通过采取一系列干预措施,对围术期进行标准化管理,以减轻围术期创伤,减少术后并发症,达到加速康复的目的[3]。临床路径则是依据某种诊断、疾病或手术制定的标准化流程活动,按照临床路径表对患者从入院到出院的各个环节进行针对性管理,可确保管理的连续性、准确性[4]。但临床关于ERAS 与临床路径相结合在剖宫产围术期的应用尚不多见。鉴于此,本研究选取2021 年3—9 月于荆门市第一人民医院行剖宫产分娩的产妇86 例,旨在分析ERAS 在剖宫产临床路径管理中的应用价值。报道如下。
1 资料与方法
1.1 一般资料
选取于荆门市第一人民医院行剖宫产分娩的产妇86 例,按随机数字表法分为两组,每组43 例。观察组年龄22~39 岁,平均年龄(28.82±2.17)岁;孕周37~41 周,平均孕周(39.18±0.61)周;体重56~84 kg,平均体重(71.92±5.18)kg;孕次1~5 次,平均孕次(2.41±0.27)次;产次0~3 次,平均产次(0.85±0.21)次。对照组年龄21~38 岁,平均年龄(28.85±2.19)岁;孕周37~41 周,平均孕周(39.14±0.58)周;体重57~82 kg,平均体重(71.85±5.13)kg;孕次1~5 次,平均孕次(2.38±0.25)次;产次0~3 次,平均产次(0.89±0.23)次。两组的各项一般资料对比,组间差异无统计学意义 (P>0.05)。本研究经医学伦理委员会批准。
1.2 入选标准
纳入标准:均为足月妊娠产妇;均行择期剖宫产分娩;精神状态正常;产妇及家属知情同意。排除标准:存在凝血功能障碍;存在心肺功能障碍;伴有严重妊娠并发症;多胎妊娠;存在麻醉禁忌。
1.3 方法
对照组采用常规围术期管理:术前常规进行剖宫产相关知识宣教,并进行胎心、血压等密切监测,叮嘱常规禁食禁水;术中医护良好配合,有序完成剖宫产术;术后监测阴道流血、宫缩等情况,并指导术后分娩镇痛及新生儿喂养相关知识。
观察组采用快速康复理念临床路径管理:(1)成立小组。成立ERAS 临床路径管理小组,由组内成员对产妇术前机体状况、心理状态等多方面进行评估,掌握其实际情况,并结合ERAS 制定临床路径管理方案。(2)临床路径表格制作。基于ERAS 下的围术期管理包括术前合并症管理、术前健康宣教、术中管理、术后管理等多个方面,以管理内容为横轴,时间为纵轴,表格制成后需贴于产妇床头,每完成一项均需打钩,由护士长巡查,监测完成情况。(3)术前管理。①入院当日与产妇及家属良好沟通,了解是否孕前存在合并症、日常身体状况、心理状态及对于剖宫产认知等多方面信息,充分掌握产妇具体情况,若存在孕前合并症,则需术前对症处理,以降低该类合并症对剖宫产开展的影响。②告知产妇剖宫产的目的、意义、麻醉方式、操作步骤及注意事项等相关信息,并为其讲解如何进行手术配合及准备相关物品。③手术当日,术前应与产妇亲切沟通,了解其心理波动,引导其疏泄不良情绪,帮助产妇建立积极健康心态。④指导产妇术前禁食6 h、禁水2 h,并做好补充碳水化合物管理。(4)术中管理:①手术室温度提前设置至24~26℃,湿度保持在50%~60%,术中输入液体或冲洗腹腔液体均经预加热处理,并做好保温毯包裹,避免低体温。②术中在确保生命体征正常情况下,需将液体量控制在1 500 mL 内。③做好医护配合,加强生命体征监测,发现异常及时告知医生。(5)术后管理:①手术当日,采用自控镇痛泵联合药物多模式镇痛;术后2~4 h 可饮水,6 h 可进食流质饮食,之后逐渐转为半流质、软食等;术后取平卧位,告知家属适当按摩产妇足部、小腿等,预防静脉血栓,6 h 后可依据需求调整为半卧位,并可适当进行扩胸、翻身等主动活动;术后保持会阴部清洁,每日清洁2 次,术后6 h 即可将尿管拔除,并进行跌倒风险评估,无风险时可指导产妇下床活动;产妇回房后即可指导新生儿吸吮、皮肤接触等。②术后1 d,进行常规补液,补液量需<500 mL;饮食方面依据产妇腹腔情况处理,若无辅助可予以半流食或软食;指导责任护士或家属协助下床活动6~8 次,指导产妇母乳喂养。③术后2 d:产妇饮食可逐渐过渡至普食;叮嘱增加下床活动次数;叮嘱母乳喂养>8次/d。④术后3 d 至出院:嘱产妇正常进普食,并坚持下床活动、保持会阴清洁、母乳喂养等,出院前告知出院后相关注意事项,指导日常生活中产妇及新生儿照护。
1.4 观察指标
(1)疼痛评分:术后4、72 h,采用视觉模拟评分法(VAS)[5]评价两组的疼痛情况,由产妇主观判断,分数为0~10 分,得分越低疼痛越轻。(2)心理状态:入院时及出院时,采用焦虑自评量表(SAS)[6]及抑郁自评量表(SDS)[7]评价两组的心理状态,两个量表均有20 个项目,采用4 级评分,最终标准分=各项目总分×1.25,满分均为100 分,SAS 临界值为50 分,SDS 临界值为53 分,得分越高则心理状态越差。(3)术后恢复情况:比较两组的术后肛门排气、首次排尿及下床活动时间。(4)并发症:包括尿潴留、切口感染、下肢深静脉血栓、切口愈合延迟等。
1.5 统计方法
采用SPSS 22.0 统计学软件进行数据分析。并发症发生率等计数资料以[n(%)]表示,用χ2检验;VAS、SAS、SDS 评分等计量资料以(±s)表示,用t 检验。P<0.05 为差异有统计学意义。
2 结果
2.1 疼痛评分组间比较
观察组术后4、72 h 的VAS 评分均低于对照组,组间差异有统计学意义(P<0.05)。见表1。
表1 两组VAS 评分对比[(±s),分]

表1 两组VAS 评分对比[(±s),分]
2.2 心理状态组间比较
两组入院时的SAS 评分、SDS 评分比较,组间差异无统计学意义(P>0.05);观察组出院时的SAS 评分、SDS 评分均低于对照组,组间差异有统计学意义(P<0.05)。见表2。
表2 两组SAS 评分、SDS 评分对比[(±s),分]
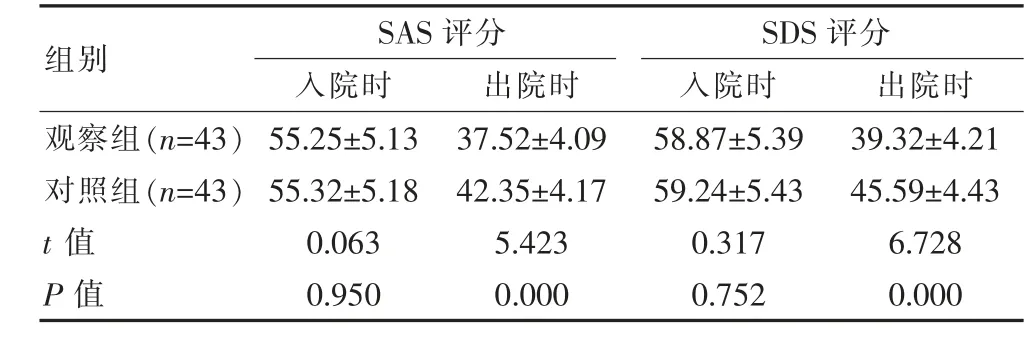
表2 两组SAS 评分、SDS 评分对比[(±s),分]
2.3 术后恢复情况组间比较
观察组的术后肛门排气、首次排便及下床活动时间均短于对照组,组间差异有统计学意义(P<0.05)。见表3。
表3 两组术后恢复情况对比[(±s),h]

表3 两组术后恢复情况对比[(±s),h]
2.4 并发症组间比较
对照组出现1 例尿潴留,3 例切口感染,1 例下肢深静脉血栓,3 例切口愈合延迟,并发症发生率为18.60%(8/43);观察组出现1 例切口愈合延迟,1 例切口感染,并发症发生率为4.65%(2/43)。观察组的并发症发生率低于对照组,差异有统计学意义(χ2=4.074,P=0.044)。
3 讨论
剖宫产为产科领域重要手术,可有效改善母婴预后,但该术式属于创伤性操作,术前产妇多伴有负面情绪,影响手术配合度。同时,术中操作可引起机体应激性反应,加重术后疼痛,而疼痛又可加剧应激反应,使得机体内环境紊乱,甚至影响术后早期恢复[8]。此外,部分产妇因各种疼痛不适等影响可能会出现拒绝母乳喂养等现象,不利于新生儿健康成长。
临床常规围术期管理仍停留在术前宣教、术中医护配合及术后注意事项指导等传统经验性干预,缺乏针对性、连续性及全面性,效果有限,术后仍有部分产妇恢复缓慢。本研究结果显示,观察组术后4、72 h 的VAS 评分低于对照组,出院时的SAS 评分、SDS 评分均低于对照组,肛门排气、首次排便及下床活动时间均短于对照组,并发症发生率低于对照组,提示ERAS 在剖宫产临床路径管理中的应用效果确切,能加快产后康复,缩短下床活动时间,减少不良情绪滋生,降低并发症风险。究其原因,ERAS 通过对术前、术中及术后一系列围术期措施进行优化整合,能确保手术顺利开展,减轻手术应激反应,预防手术相关并发症,从而促进术后康复[9-10]。而临床路径可针对剖宫产手术成立专项小组,并以时间为横轴,术前、术中及术后管理内容等为纵轴,制定围术期管理工作日程表,确保医护人员可依据具体路径,为产妇提供入院到出院的连续、系统及动态性管理。将ERAS 应用于剖宫产产妇中,即可制定出严格有序、科学合理的临床路径方案,确保术前、术中及术后各项整合优化后的措施可按计划进行,进而提高围术期管理的连贯性,还可避免遗漏,提升管理效率。同时,ERAS 较常规围术期管理更为重视术前宣教、心理辅导等,能减轻产妇负面情绪,使其能够以良好的心态面对手术,并配合医护工作,确保手术顺利开展。ERAS 还改变了传统的禁食禁水模式,不仅增加了产妇舒适度,还可刺激胃排空,降低术后恶心呕吐发生风险。在ERAS 指导下优化术中体温管理措施,并限制补液量,能避免术中低体温发生,确保机体正常代谢,以降低对术后机体恢复的影响。术后在ERAS 指导下实行多模式镇痛,能减轻疼痛对术后机体康复的影响,并鼓励产妇及早下床活动、及早进食,不仅能加快胃肠蠕动,缩短术后排气、排便时间,更能促进局部血液循环,改善下肢静脉回流,以预防深静脉血栓发生。早期营养补充也有助于乳汁分泌,满足新生儿喂养需求,提高母乳喂养率。在临床路径表下进行上述ERAS 优化操作,使得围术期管理更加全面、连贯,且管理措施更具有针对性,能良好消除术前、术中及术后阶段影响康复的相关因素,加速康复进程。
综上所述,ERAS 临床路径可改善剖宫产产妇的心理状态,减轻术后疼痛,缩短下床活动时间,减少并发症发生,有利于术后尽早恢复。

