咽部NMES联合吞咽康复训练对脑卒中后吞咽障碍患者吞咽功能改善的临床研究
范书华
(鲁西南医院神经内科,山东聊城 252300)
吞咽功能障碍(DD)是脑卒中后常见的合并症之一,相关报道显示,脑卒中发病后急性期内吞咽功能障碍的发生率超过50%,另有调查显示3~8成的脑卒中患者存在吞咽功能障碍[1-3]。DD主要是因管控相关器官的神经出现功能障碍,致使口、舌、咽喉等处肌肉的运动功能出现障碍[4-5]。严重的吞咽功能障碍可能导致包括误吸、营养状态异常、门德尔松综合征及窒息等在内的并发症[6]。而如何对脑卒中后吞咽功能障碍进行有效的防治,不仅对患者的康复具有重要意义,同时也是康复医师亟待解决的难题之一。目前,针对脑卒中后吞咽功能障碍的康复训练包括口腔运动训练、口腔感觉训练及心理辅导等,但其疗程较长且疗效欠佳。咽部神经肌肉电刺激(NMES)可通过脉冲电流刺激吞咽相关肌肉,改善喉咙周围血液循环,继而改善吞咽功能。将其与吞咽康复训练联合使用,或可提高脑卒中后吞咽功能障碍的治疗效果。基于此,本研究选取本院2020年10月—2021年9月收治的103例脑卒中后吞咽障碍患者为对象,探究NMES联合康复训练的治疗效果。报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的103例脑卒中后吞咽功能障碍患者为研究对象。纳入标准:符合脑卒中后吞咽障碍的诊断标准[7];年龄35~75岁;发病时间14 d~2个月,经吞咽造影确诊为吞咽障碍;理解能力正常,可配合研究;自愿参与研究并签定知情同意书。排除标准:既往存在其他疾病导致的吞咽障碍者;合并其他脏器严重疾病者;敏感皮肤或对电极片粘胶过敏者;精神异常,无法配合治疗者。以随机数字表法将所有患者分为观察组和对照组。观察组52例中,男性27例,女性25例;年龄40~72岁,平均年龄(54.00±11.93)岁;脑出血26例,脑梗死26例。对照组51例中,男性26例,女性25例;年龄37~74岁,平均年龄(55.80±12.23)岁;脑出血24例,脑梗死27例。两组患者的各项一般资料比较,组间差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核批准。
1.2 方法
两组患者均接受常规基础治疗,包括营养神经、调控血糖血压及抗血小板等。对照组进行吞咽康复训练,具体如下:(1)冰点刺激与无实物吞咽:用无菌棉签棒蘸适量0℃冰水,左右交替依次刺激患者软腭、舌根及咽喉壁,之后嘱其做无实物吞咽动作,每次治疗15 min,每日1次。(2)声门闭锁训练:嘱患者端坐于靠背椅上,双脚着地,深吸气并屏气的同时双手掌用力推压椅面,之后双手突然松开,呼气并打开声门发声,每次训练15 min,每日1次。(3)纳食训练:包括进食环境指导、吞咽体位摆放、选择不同质地和不同口味的食物、最适合吞咽的一口量、咽部残留物的去除等,每次训练15 min,每日1次。每周治疗6 d,休息1 d,共治疗5周。
观察组在对照组基础上采用咽部NMES治疗,具体如下:使用咽部神经肌肉刺激器[Vitalstim Plus,Verity Medical Ltd,5923-3型,国食药监械(进)字2020第2090099号]对患者进行治疗,采用双通道双向方波持续刺激,设置输出频率为80 Hz,脉冲比率700μs,电流范围0~25 mA(±10%),连续性收缩。将两组清洁电极放置在前颈部舌骨下区域,间隔2.5 mm。缓慢增加刺激强度以压低舌骨,直至患者感到颈部有抓握感,同时治疗师确认可见肌肉收缩,嘱患者在刺激过程中努力吞咽唾液或少量饮水以抬高舌骨。每次持续刺激25 min,1次/d。每周治疗6 d,休息1 d,共治疗5周。
1.3 评价指标
(1)标准吞咽功能评价量表(SSA)评分:分别于治疗前后对患者进行评估。SSA量表分为3个部分:①临床检查,包括头与躯干的控制情况、咽部反射、喉部性能、自主咳嗽、意识水平等8项内容,分值范围为8~23分;②反复饮5 mL水3次,观察是否存在喉部有效运动、多次吞咽及嘴角流水等情况,分值范围为5~11分,若2次以上正常,则可进行下一步评价;③嘱患者饮水60 mL,判断其是否可饮尽、是否存在误吸,并注意吞咽过程中或吞咽完成后是否存在咳嗽、喘鸣等情况,分值范围为5~12分。SSA总分值范围为18~46分,总分越高则患者吞咽功能越差。
(2)影像透视吞咽障碍量表(VDS)评分:分别于治疗前后对患者进行评估。VDS量表中的14个评分项目分别代表口腔期(闭唇、食团产生、咀嚼、吞咽失用、舌对腭接触、食团过早的后漏和口腔通过时间)和咽期(咽触发、会厌食物遗留、梨状隐窝遗留、喉部抬高、咽后壁遗留、咽通过计时和误吸)功能,分数范围为0~100分,总分越高则患者的吞咽障碍症状越严重。
(3)舌骨运动学指标:治疗前后,通过电视X线透视吞咽功能检查(VFSS)测量患者吞咽时舌骨垂直和水平位移距离。
(4)安全性:记录两组患者治疗过程中的不良反应发生情况,包括眩晕、恶心呕吐、面色苍白、手脚冰凉、汗多、烦躁、心悸等。
1.4 统计方法
采用SPSS 23.0统计学软件进行数据分析。SSA评分、VDS评分等计量资料用(±s)表示,采用t检验;不良反应发生率等计数资料用[n(%)]表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 SSA评分对比
治疗前,两组的SSA评分比较,差异无统计学意义(P>0.05);治疗后,两组的SSA评分均较治疗前显著降低,且观察组评分低于对照组,组间差异有统计学意义(P<0.05)。见表1。
表1 两组治疗前后SSA评分对比[(±s),分]
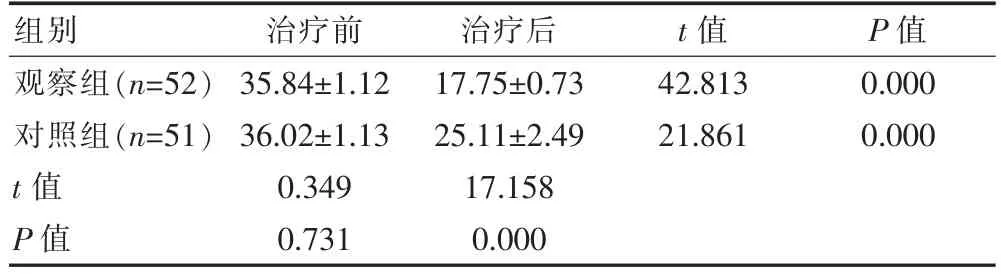
表1 两组治疗前后SSA评分对比[(±s),分]
组别治疗前治疗后t值 P值观察组(n=52)对照组(n=51)t值P值35.84±1.12 36.02±1.13 0.349 0.731 17.75±0.73 25.11±2.49 17.158 0.000 42.813 21.861 0.000 0.000
2.2 VDS评分对比
两组治疗前的VDS评分比较,差异无统计学意义(P>0.05);治疗后,两组的VDS评分均较治疗前显著降低,且观察组评分低于对照组,组间差异有统计学意义(P<0.05)。见表2。
表2 两组治疗前后VDS评分对比[(±s),分]

表2 两组治疗前后VDS评分对比[(±s),分]
组别治疗前治疗后t值 P值观察组(n=52)对照组(n=51)t值P值68.69±9.16 65.61±2.71 1.018 0.322 45.57±2.50 55.44±2.84 8.255 0.000 7.698 8.200 0.000 0.000
2.3 舌骨运动学指标对比
治疗前,两组的舌骨垂直位移和水平位移距离比较,组间差异无统计学意义(P>0.05);治疗后,两组的舌骨垂直、水平位移距离均较治疗前明显增加,且观察组上述距离均大于对照组,组间差异有统计学意义(P<0.05)。见表3。
表3 两组治疗前后舌骨运动学指标对比[(±s),cm]

表3 两组治疗前后舌骨运动学指标对比[(±s),cm]
组别观察组(n=52)对照组(n=51)t值P值垂直位移治疗前 治疗后 t值 P值水平位移治疗前 治疗后 t值 P值1.35±0.15 1.38±0.23 0.329 0.746 1.73±0.15 1.53±0.15 2.950 0.009 5.537 2.216 0.000 0.040 1.42±0.15 1.42±0.19 0.013 0.990 1.75±0.10 1.63±0.15 2.206 0.041 5.799 2.680 0.000 0.015
2.4 安全性对比
两组的不良反应发生率比较,差异无统计学意义(P>0.05)。见表4。

表4 两组不良反应发生率对比[n(%)]
3 讨 论
吞咽障碍是脑卒中患者的常见并发症,多因中枢系统或周围神经受损而导致。吞咽障碍可分为口咽部和食管型两种,脑卒中后并发的吞咽障碍多为口咽部,患者表现为吞咽稀薄流食或液体的过程中不能保护气道从而出现咳嗽或气道阻塞,因此也称为转移性吞咽障碍[8]。相关报道显示,大约一半的脑卒中患者在入院时存在吞咽障碍,而包括门德尔松综合征、吸入性肺炎、营养状态欠佳、脱水及焦虑在内的吞咽障碍合并症,会对患者的康复造成严重影响[9]。因此,有效防治脑卒中后吞咽障碍具有重要意义。
SSA评分目前已在临床吞咽功能的评判中广泛应用[10]。本研究结果显示:治疗后,两组的SSA评分均显著降低,且观察组评分低于对照组,表明采用咽部NMES结合吞咽康复训练能够明显提升脑卒中患者的吞咽功能。吞咽的咽期在舌骨和喉部运动中扮演重要角色,该阶段存在异常的患者可见喉舌复合运动减少。舌骨向前和向上运动与环咽肌扩张导致梨状隐窝残留相关,垂直方向有助于气道关闭,从而防止误吸[6]。本研究结果显示,治疗后,两组的VDS评分均较治疗前降低,且观察组评分低于对照组,表明咽部NEMS结合吞咽康复训练可使患者的吞咽功能明显好转,这被认为是舌骨垂直和水平运动增加的结果。本研究基于VFSS对舌骨进行了运动学分析,以客观评估咽部NEMS结合吞咽康复训练的效果。研究结果显示,观察组的舌骨垂直和水平位移距离均明显大于对照组,表明咽部NEMS结合吞咽康复训练可改善舌骨运动,促进吞咽功能的恢复,其原因在于适宜强度的NMES能够引起骨骼肌的去极化,并在吞咽相关肌肉的功能恢复中发挥积极作用[11]。本研究结果显示,两组治疗期间均有患者出现恶心呕吐的不良反应,均为康复治疗师操作不当所致,可排除治疗本身的安全性问题。本研究尚存在一定的局限性:首先,入组患者均是吞咽功能障碍相对较轻者,其可在训练中积极配合,并可抵抗NMES提供的阻力吞咽,因此有必要纳入吞咽困难症状更严重者进行研究;此外,本研究未进行进一步的持续评估,无法确认长期疗效,在今后的研究中应着重观察该治疗方案的远期效果和临床实用性。
综上所述,脑卒中吞咽障碍患者采用咽部NMES结合吞咽康复训练的治疗效果显著,可有效提升其舌骨的运动能力及吞咽功能,值得临床推广使用。

