红花黄色素对老年H 型高血压患者心率变异性等的影响
王嘉祺 ,李志超 ,张应锐
1.广东医科大学,东莞 523000;2.珠海市中西医结合医院心血管内科,珠海 519000;3.珠海市中西医结合医院脑外科,珠海 519000
H 型高血压是指伴有高同型半胱氨酸(Hcy)血症(Hcy≥10 μmol·L-1)的原发性高血压,约占高血压总患病人数的80.3%[1]。H 型高血压较非H 型高血压患者具有更高的心、脑、肾等靶器官损害风险,尤其是与冠状动脉疾病等的发生关系密切,被认为是心血管疾病的独立危险因素[2]。心率变异性(HRV)是评价自主神经系统(ANS)功能的主要手段,也是预测心血管疾病严重程度及临床预后的重要指标[3]。红花黄色素是中药红花提取制剂,具有降血压、降低胆固醇、扩张冠状动脉、心肌保护及脑保护等多种药理作用,已被广泛用于抗心脑血管疾病的治疗[4]。本研究在老年H 型高血压的治疗中用红花黄色素,观察其对患者HRV 及左室舒张功能的影响,并尝试从炎症因子及血管内皮指标等方面初步揭示其作用机制,为临床治疗提供参考。
1 资料与方法
1.1 一般资料
选择142 例老年H 型高血压患者作为研究对象。纳入标准:①符合《中国高血压防治指南2018年修订版》[5]中对原发性高血压的诊断标准[5],同时血Hcy≥10 μmol·L-1;②1~2级高血压,即收缩压(SBP)为140~179 mmHg和(或)舒张压(DBP)为90~109 mmHg;③尚未用药或不规律用药且停药≥2 周;④年龄为60~79 岁、性别不限。排除标准:①继发性高血压及高血压急症者;②合并原发性心、脑、肝、肾等器质性病变者;③合并类风湿性疾病、哮喘等任何其他类型慢性炎症疾病及急性炎症性疾病者;④美国纽约心脏病协会心功能(NYHA)分级Ⅲ、Ⅳ级者;⑤合并恶性肿瘤、严重血液系统疾病、内分泌系统疾病者;⑥长期规律补充叶酸者;⑦过敏性体质或对多种药物过敏者。剔除标准:①研究期间使用抗氧化剂等其他影响研究结果评价的药物者;②研究期间发生严重靶器官损害者;③治疗依从性差或擅自服用其他研究禁用药物者;④因某些原因自行退出研究者;⑤临床资料不全,影响安全性及有效性评价者。
采用随机、对照、单盲研究设计方法,将入选的142例老年H 型高血压患者随机分为观察组与对照组,每组71例,其中观察组与对照组分别剔除或脱落2、5例,完成研究各69、66例。2组性别、年龄、体质量指数(BMI)等一般资料比较差异均无统计学意义(P>0.05),具有可比性。见表1。本研究经医院伦理委员会审核并批准通过,所有患者均自愿参与且签署知情同意书。
表1 2组一般临床资料比较 (n=60,)Tab.1 Comparison of general clinical data between the 2 groups (n=60,)
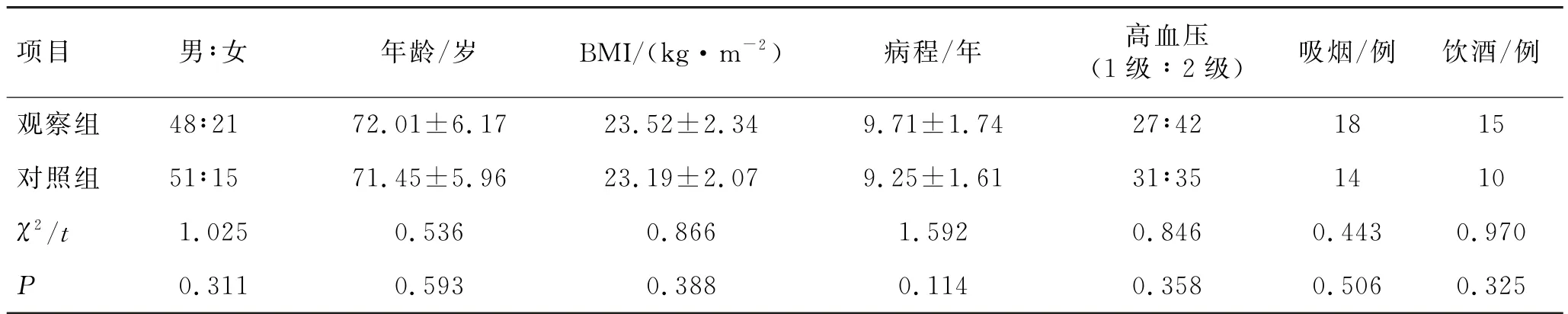
表1 2组一般临床资料比较 (n=60,)Tab.1 Comparison of general clinical data between the 2 groups (n=60,)
1.2 治疗方法
所有患者均给予生活方式干预、控制其他危险因素。在此基础上,对照组给予马来酸依那普利叶酸片(含叶酸0.8 mg和依那普利10 mg,深圳奥萨制药有限公司)口服,每次1片,每日1次,连续服药3个月。观察组在对照组治疗的基础上,加用注射用红花黄色素(浙江永宁药业股份有限公司,每瓶50 mg)100 mg,加入250 mL 9 g·L-1氯化钠注射液静脉缓慢滴注,每日1次,14 d为1个疗程,连续治疗2个疗程后停药,疗程之间间隔2 d。
1.3 观察指标
①血压测定:治疗前后晨起8∶30~9∶30,由同一名医师采用统一电子血压计测定静息SBP 和DBP,重复测量3 次取平均值。②HRV 检测:治疗前后,采用24 h动态心电图检查获得HRV 时阈指标,包括窦性 RR 间期总体标准差(SDNN)、5 min RR 间期平均值的标准差(SDANN)、相邻RR 间期差的均方根(RMSSD)和相邻RR 间期差>50 ms占总RR间期数的百分比(PNN50)。③左室功能检测:采用彩色多普勒超声仪检测左室射血分数(LVEF)、左心室舒张末期内径(LVEDD)、左室收缩末期内径(LVESD);采用组织多普勒显像(TDI)测定左心房容积指数(LAVI)和二尖瓣舒张早期运动速度(Ea)与晚期运动速度(Aa),并计算Ea/Aa比值。④生化指标检测:治疗前后,晨取空腹静脉血3.0 mL 2份,离心分离血浆和血清。采用酶联免疫吸附法(ELISA)测定血清白细胞介素-6(IL-6)和肿瘤坏死因子-α(TNF-α)水平;采用增强散射比浊法检测血浆Hcy;采用放射免疫分析法检测血浆内皮素-1(ET-1)、一氧化氮(NO)、血栓素A(TXA2)和6-酮-前列腺素F1α(6-KPGF1α)水平;采用酶速率法检测超氧化物歧化酶(SOD)与丙二醛(MDA)水平;采用全自动血液流变仪检测高切与低切全血比黏度(WBV)、血浆比黏度(PV)和纤维蛋白原(Fib)。
1.4 统计学方法
采用SPSS 22.0统计学软件进行数据分析,计量资料以表示,比较经t检验;计数资料以百分率(%)表示,比较经χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 2组血压及HRV 比较
治疗前,2组血压及HRV 参数比较差异无统计学意义(P>0.05);治疗后,2 组SBP 和DBP 均 降低,HRV 参数均升高,且观察组改善幅度更为显著(P<0.05)。见表2。
表2 2组血压及HRV比较 (n=60,)Tab.2 Comparison of blood pressure and HRV between the 2 groups (n=60,)

表2 2组血压及HRV比较 (n=60,)Tab.2 Comparison of blood pressure and HRV between the 2 groups (n=60,)
注:与对照组同期比较,aP<0.05。
2.2 2组左室结构及功能参数比较
治疗前2 组各项指标比较差异无统计学意义(P>0.05);治疗后,2组LVEF和Ea/Aa均升高,且观察组高于对照组(P<0.05);治疗后观察组LVEDD和LAVI均降低,且低于对照组(P<0.05),对照组的LVEDD、LVESD 变化均不明显,差异无统计学意义(P>0.05)。见表3。
表3 2组左室结构及功能参数比较 (n=60,)Tab.3 Comparison of left ventricular structure and function parameters between the 2 groups (n=60,)
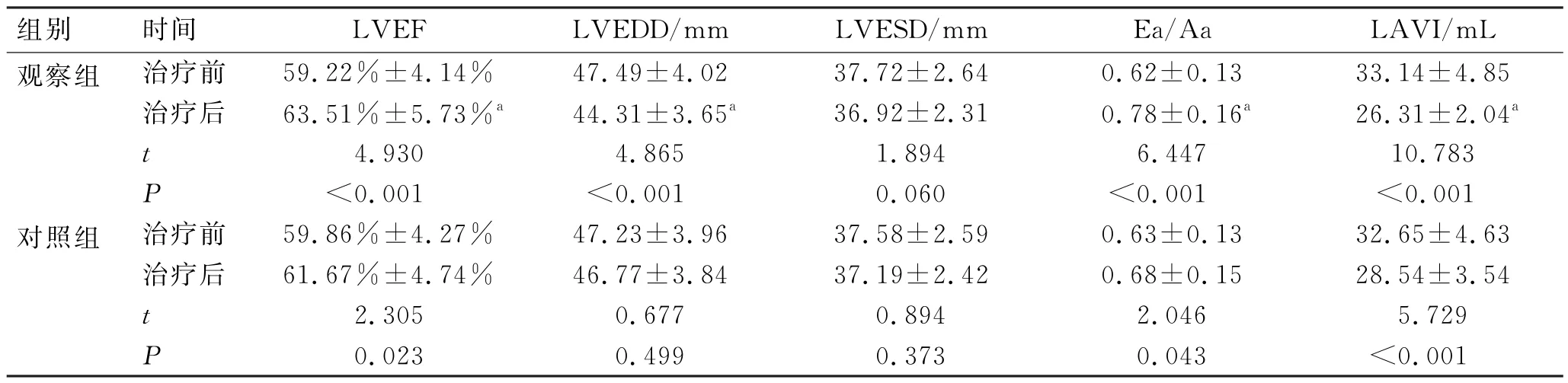
表3 2组左室结构及功能参数比较 (n=60,)Tab.3 Comparison of left ventricular structure and function parameters between the 2 groups (n=60,)
注:与对照组同期比较,aP<0.05。
2.3 2组Hcy、炎症与氧化应激指标比较
治疗前2 组各指标比较差异均无统计学意义(P>0.05);治疗后,2组血浆Hcy及血IL-6、TNF-α和MDA 均较治疗前显著降低,且观察组显著低于对照组(P<0.05);2组SOD 均较治疗前升高,且观察组高于对照组(P<0.05)。见表4。
表4 2组Hcy、炎症与氧化应激指标比较 (n=60,)Tab.4 Comparison of Hcy,inflammation and oxidative stress indexes between the 2 groups (n=60,)

表4 2组Hcy、炎症与氧化应激指标比较 (n=60,)Tab.4 Comparison of Hcy,inflammation and oxidative stress indexes between the 2 groups (n=60,)
注:与对照组同期比较,aP<0.05。
2.4 2组血管内皮功能指标比较
2组治疗前各指标比较差异无统计学意义(P>0.05);治疗后ET-1 和TXB2 均降低,NO 及6-KPGF1α均升高,且观察组改善更显著(P<0.05)。见表5。
表5 2组血管内皮功能指标比较 (n=60,)Tab.5 Comparison of vascular endothelial function indexes between the 2 groups (n=60,)
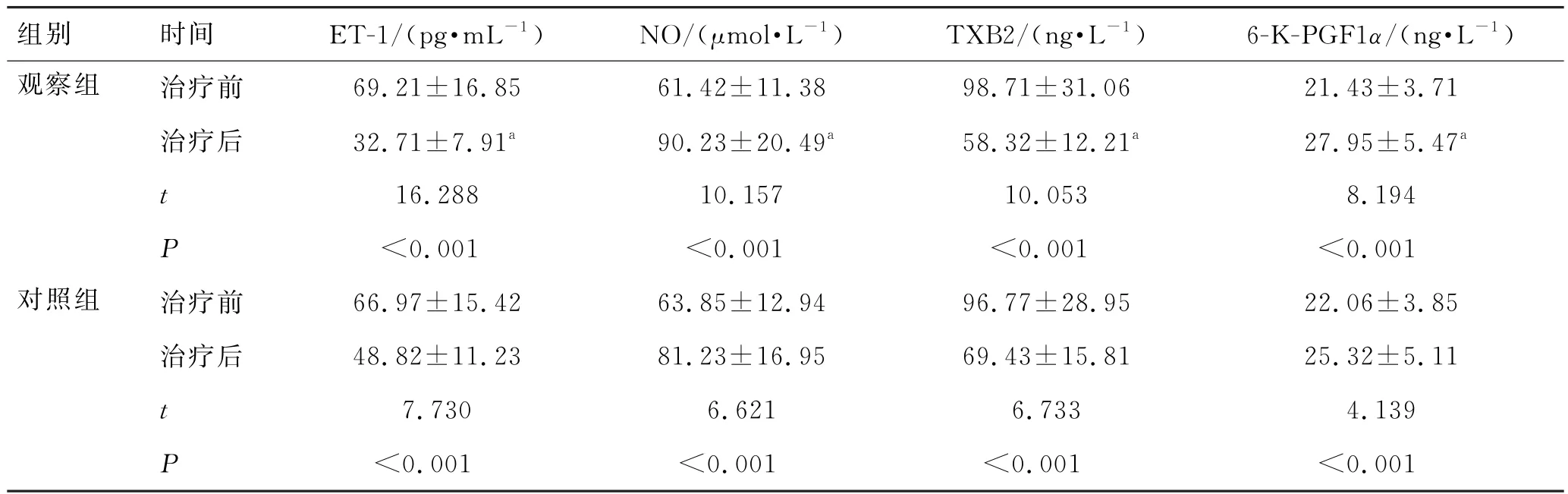
表5 2组血管内皮功能指标比较 (n=60,)Tab.5 Comparison of vascular endothelial function indexes between the 2 groups (n=60,)
注:与对照组同期比较,aP<0.05。
2.5 2组血液流变学指标比较
2组治疗前各指标比较差异无统计学意义(P>0.05);治疗后2组WBV、PV 及Fib均降低,组间比较差异有统计学意义(P<0.05)。见表6。
表6 2组血液流变学指标比较 (n=60,)Tab.6 Comparison of hemorheology indexes between the 2 groups (n=60,)

表6 2组血液流变学指标比较 (n=60,)Tab.6 Comparison of hemorheology indexes between the 2 groups (n=60,)
注:与对照组同期比较,aP<0.05。
2.6 2组不良反应比较
2组患者均顺利完成疗程,治疗期间无肝肾功能损伤等严重不良反应。观察组1例轻微头痛,2例恶心,1 例呕吐,1 例轻微腹泻,不良反应发生率为7.25%;对照组1例干咳,1例恶心,1例呕吐,不良反应发生率为4.55%;2组患者不良反应均自行缓解并完成疗程,组间不良反应发生率比较差异无统计学意义(χ2=0.260,P=0.610)。
3 讨论
左室舒张功能障碍是长期高血压导致的靶器官损伤早期证据之一,同时也是发生舒张性心力衰竭(DHF)的病理基础之一[6]。老年人群的心室功能存在增龄性改变,故老年H 型高血压患者的DHF发生风险将进一步增高。马来酸依那普利叶酸片是当前治疗H 型高血压的常用药物,在获得稳定降压的同时可降低Hcy水平,但单药应用对心、脑等靶器官损伤的保护作用有限[7]。
红花作为一种活血化瘀中药,已被应用于多种心脑血管疾病的治疗,其花瓣提取物红花黄色素具有良好的稳定性,诸多研究证实其对心脑血管疾病具有多层次、多靶点治疗作用[8-9]。本研究在老年H 型高血压患者中应用马来酸依那普利叶酸片联合红花黄色素治疗,结果显示,观察组的降压效果优于对照组单药治疗,且观察组的血浆Hcy水平下降较对照组更显著(P<0.05)。同时,2组治疗后Ea/Aa、LAVI均有不同程度的改善,而观察组改善明显优于对照组(P<0.05),提示红花黄色素可能改善老年H 型高血压的左室舒张功能,对LVEDD 的抑制及减少其发展为DHF 或具有积极作用。但本研究中,2 组的LVESD 改善并不明显,仅观察组的LVEDD 有明显升高,考虑为逆转心室重塑是一个缓慢的过程,本研究疗程及观察时间均尚短,其作用有待进一步观察,但研究结果也肯定了红花黄色素对左室舒张功能的改善作用。
H 型高血压患者多存在不同程度的自主神经功能受损,主要表现为HRV 减低,且被证实与血压水平、疾病危险分层及靶器官受损密切相关[10]。本研究中,2 组治疗后 HRV 参 数SDNN、SDANN、RMSSD 及PNN50均有不同程度的升高,而观察组的升高较对照组更明显(P<0.05)。提示红花黄色素的应用更有利于纠正老年H 型高血压患者的HRV 异常,减轻其自主神经功能受损。吴师伟等[11]研究认为,老年高血压患者的HRV 与左室结构及功能关系密切,HRV 降低可明显影响患者的左室结构及功能。这可能也是本研究中观察组的左室舒张功能改善优于对照组的原因之一。持续高血压往往与血液高黏、持续微炎症状态共存,这也是造成高血压及其靶器官损伤的重要原因之一[12]。本研究检测了2组患者的血清经典炎症因子TNF-α、IL-6、氧化应激指标及血液流变学指标,结果显示,2组治疗后血清炎症因子、MDA 及血液流变学参数均较治疗前明显降低,SOD 均较治疗前升高,而观察组的改善较对照组更明显(P<0.05),崔丽霞等[13]体外研究亦获得了相似结论,证明应用红花黄色素可明显改善老年H 型高血压患者的血液流变学异常,抑制低度炎症反应,削弱氧化应激损伤等,这对抑制动脉粥样硬化进程、血栓形成及LVEDD 进程具有关键作用。TXA2具有强烈缩血管作用及促血小板聚集作用,6-K-PGF1α具有相反作用;NO 与ET-1均是血管内皮功能的重要介质,TXA2与6-K-PGF1、NO 与ET-1失衡被证实与多种心脑血管疾病的发生及发展有关[14-15]。本研究中,2 组治疗后NO、6-K-PGF1α水平均升高,而ET-1及TXB2均降低,且观察组的改善优于对照组,证实红花黄色素能进一步抑制血小板的黏附与聚集,改善老年H 型高血压患者的血管内皮功能,故可抑制患者的左室舒张功能。
综上所述,红花黄色素用于老年H 型高血压的治疗有助于改善患者的HRV,降低血压的同时可抑制左室舒张功能减低,在一定程度上改善心功能,其机制或与抗炎、抗氧化、保护血管内皮及降低血液黏度等有关。但本研究样本量有限,疗程尚短,今后尚需开展大样本、多中心、随机对照研究。

