胆管癌根治性切除术后患者预后相关因素分析和生存预测模型构建
牛英杰,查 勇,李思嘉,王 青,唐诗聪,李红阳
(1.云南省肿瘤医院 昆明医科大学第三附属医院肝胆胰外科,云南 昆明 650118;2.云南省肿瘤医院昆明医科大学第三附属医院乳腺外一科,云南 昆明 650118)
胆管癌(cholangiocarcinoma,CCA)是发生在胆管树任意部位的上皮细胞恶性肿瘤,是常见的原发性肝肿瘤,占所有肝胆恶性肿瘤的10%~15%,占所有胃肠道恶性肿瘤不到3%[1-2]。根据解剖部位,CCA分为肝内CCA(intrahepatic CCA,iCCA)、肝门周围CCA(perihilar CCA,pCCA)和远端CCA(distal CCA,dCCA),其中pCCA和dCCA统称为肝外CCA(extrahepatic CCA,eCCA)。流行病学研究[3]显示:iCCA的全球发病率和死亡率增加,而eCCA的发病率保持不变或略有下降。国外研究[4]显示:由于组织来源和浸润方式相似,iCCA和eCCA可作为同一大类进行讨论。CCA患者早期症状不典型,主要在疾病的晚期临床阶段诊断,预后极差,总体5年生存率低于10%,且仅有约35%的患者可行潜在的治愈性外科治疗,但R0切除术后患者的5年生存率约为30%[5-6]。因此了解肿瘤复发和转移的关键因素,寻找有意义的预后标志物,对CCA患者的治疗和预后评估至关重要。
目前许多国内外研究报道肿瘤分化程度、是否为根治性切除和淋巴结转移是影响CCA手术预后的主要因素,而对于术前糖类抗原(carbohydrate antigen,CA)19-9水平、胆红素水平、肝功能、肿瘤大小、手术方式、乙型肝炎病毒(hepatitis B virus,HBV)感染和肿瘤位置等因素的影响尚不明确[7]。研究[8]表明:西方国家中原发性硬化性胆管炎(primary sclerosing cholangitis,PSC)是影响CCA术后的独立危险因素,而在中国人群PSC的发病率较低,而HBV感染和胆道结石等因素较为常见,因此需针对我国CCA患者的实际临床特征进行研究,指导临床实践。
本研究通过分析影响CCA患者术后的危险因素,并以此建立预测术后无病生存期(disease-free survival, DFS) 及 总 生 存 期 (overall survival,OS)的预测模型,加深临床工作者对CCA的认识,预测CCA患者术后的生存和复发情况。
1 资料与方法
1.1 一般资料 收集2013年1月—2021年1月在云南省肿瘤医院就诊的接受CCA根治性切除术(根治术)治疗的89例患者的临床资料。诊断标准:经病理科2名以上医师诊断确诊并满足CCA标准。纳入标准:①病理检查确诊为CCA且资料完整;②首次确诊并接受CCA根治术,术前无新辅助化疗;③Child-Pugh肝功能分级为A或B级;④临床资料完整。排除标准:①围手术期死亡病例;②并发肝细胞癌或其他肝脏良性病变;③并发其他组织器官恶性肿瘤。其中男性48例,女性41例;汉族73例,其他民族16例;年龄最小33岁,最大者78岁,中位年龄57岁。既往饮酒者29例,吸烟者34例,伴有乙型肝炎者19例,伴有肝硬化者9例,并发胆管结石者13例。收集患者术前血清中肿瘤标志物、血常规和肝肾功等相关检测指标,包括血清中癌胚抗原(carcinoembryonic antigen,CEA)、 甲 胎 蛋 白 (alpha fetoprotein, AFP)、CA19-9、CA125、CA15-3、CA72-4、CA242、前白蛋白、总胆红素、丙氨酸氨基转移酶(alanine aminotransferase,ALT)、天冬氨酸氨基转移酶酶(aspartate aminotransferase,AST)和碱性磷酸酶(alkaline phosphatase,ALP)水平及中性粒细胞计数与淋巴细胞计数比值(neutrophil-to-lymphocyte ratio,NLR)。
1.2 治疗方法 所有患者均行CCA根治术治疗,其中iCCA 44例,pCCA 23例,dCCA 22例。术中行左半肝切除术者28例,右半肝切除术者20例,肝中叶切除术者6例,部分肝切除术者5例,肝门部CCA根治术者9例,eCCA根治术者21例,术中行淋巴结清扫者69例,术中输血者57例。术后随访:以手术日作为随访起点,采用复诊和电话回访等方式进行随访,并规定2021年8月为最后随访日期,患者自手术日开始至术后死亡或最后一次随访时间为OS,从手术日开始至术后复发、死亡或随访截止日期为DFS。以2种或2种以上影像学检查同时发现新病灶定义为复发。
1.3 统计学分析 采用SPSS 21.0统计软件进行统计学分析。不同临床病理特征CCA患者DFS和OS组间比较采用χ2检验。采用Kaplan-Meier法计算生存资料,采用Log-rank法对纳入研究的指标进行单因素分析,筛选单因素有统计学意义(P<0.05)的指标纳入多因素Cox回归模型;采用R软件进行LASSO回归,进一步验证影响复发的指标。采用R软件绘制生存列线图,并采用一致性指数(concordanceindex,C-index)预测列线图的准确性。通过1 000次Bootstrap自抽样法绘制校正曲线进行内部验证,采用受试者工作特征(receiver operating characteristic,ROC)曲线的曲线下面积(area under curve,AUC)评估模型预测效能。以P<0.05表示差异有统计学意义。
2 结 果
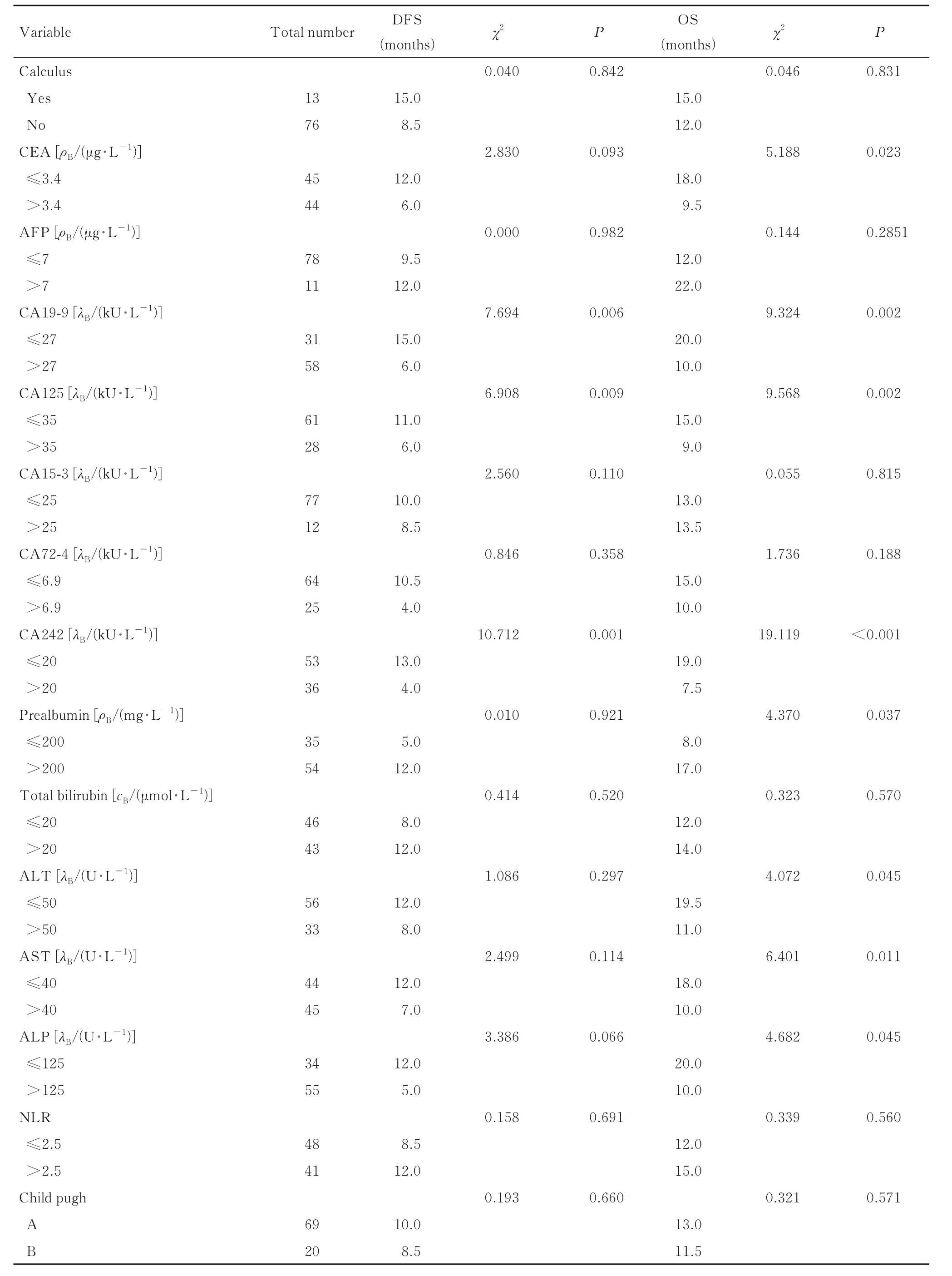
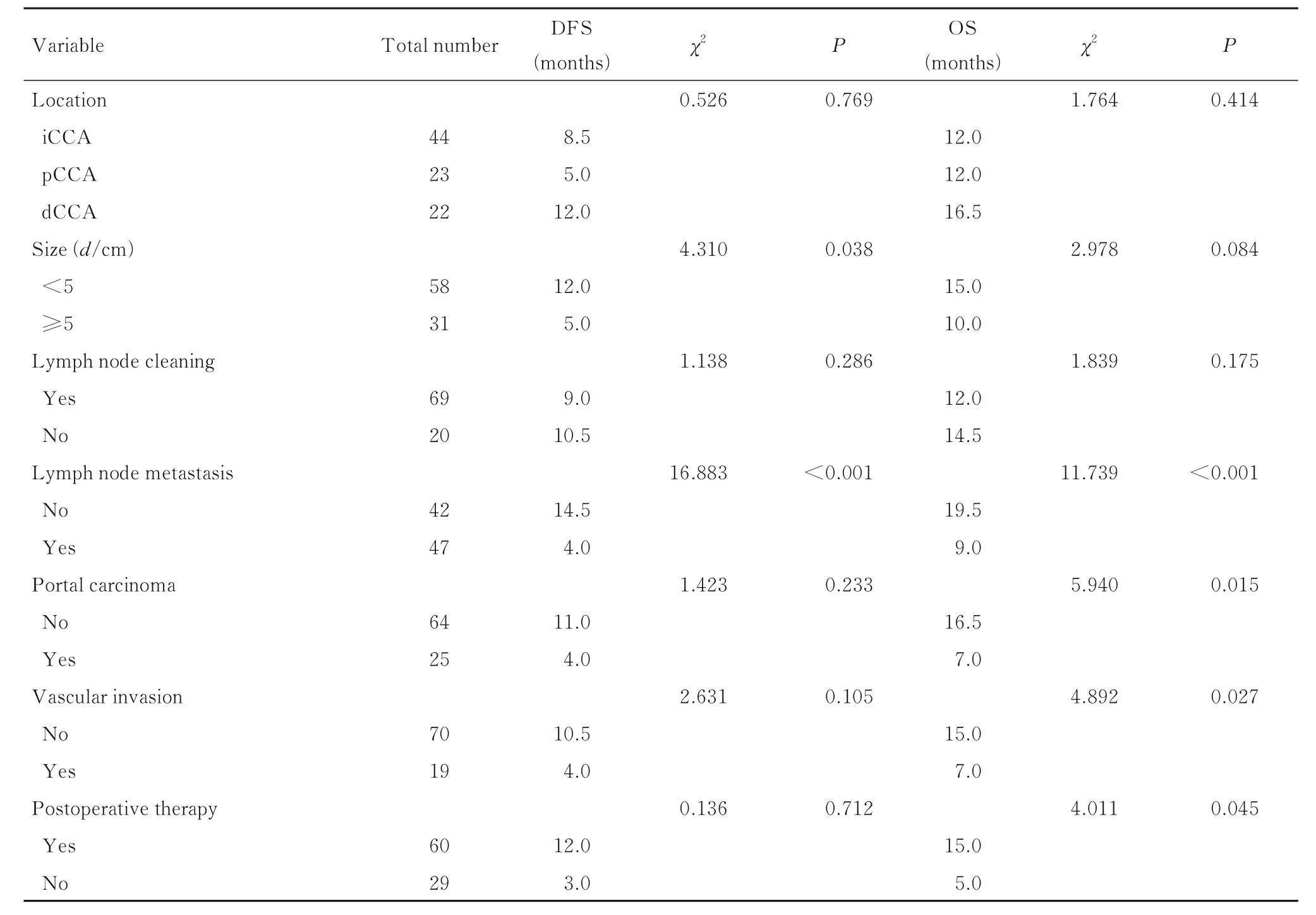
2.1 CCA患者DFS和OS单因素分析89例CCA患者术后肿瘤复发60例,中位DFS为10个月;OS为1~67个月,中位OS为13个月。单因素分析结果显示:糖尿病(χ2=5.204,P=0.023)、CA19-9(χ2=7.694,P=0.006)、 CA125(χ2=6.908,P=0.009)、CA242(χ2=10.712,P=0.001)、肿瘤大小 (χ2=4.310,P=0.038) 和淋巴结转移(χ2=16.883,P<0.001)为影响患者术后复发的危险因素;CEA(χ2=5.188,P=0.023)、CA19-9(χ2=9.324,P=0.002)、 CA125(χ2=9.568,P=0.002)、CA242(χ2=19.119,P<0.001)、前白蛋白 (χ2=4.370,P=0.037)、ALT(χ2=4.072,P=0.045)、 AST(χ2=6.401,P=0.011)、ALP(χ2=4.682,P=0.045)、淋巴结转移 (χ2=11.739,P<0.001)、 脉 管 癌 栓 (χ2=5.940,P=0.015)、血管侵犯 (χ2=4.892,P=0.027) 和术后辅助治疗 (χ2=4.011,P=0.045)为影响患者术后生存的危险因素。见表1。

表1 CCA根治术后患者DFS和OS影响因素的单因素分析Tab. 1 Univariate analysis on influencing factors of DFS and OS in CCA patients after radical resection
续表
续表
2.2 LASSO模型预测CCA根治术后患者肿瘤复发相关因素 采用LASSO模型进一步对所有纳入研究的CCA患者临床病理因素进行分析,结果显示:31个变量中,只有CA125和淋巴结转移与患者术后复发相关,回归系数分别为0.001 28和0.199 73。见图1。
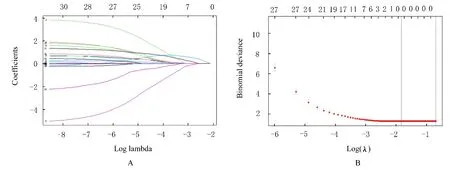
图1 CCA根治术后患者肿瘤复发相关因素的LASSO回归模型Fig.1 LASSO regression model of recurrence related factors in CCA patients after radical resection
2.3 CCA根治术后患者肿瘤复发和生存的多因素分析 多因素分析结果显示:淋巴结转移与CCA根治术后患者肿瘤复发相关(HR=2.607,95%CI=1.444~4.707,P=0.001)。进一步采用LASSO回归,将CA125和淋巴结转移纳入多因素模型,结果显示:淋巴结转移是CCA患者术后复发的独立危险因素(OR=3.067,95%CI=1.192~8.252,P=0.022),其结果与多因素Cox回归模型分析结果一致。多因素Cox回归模型分析结果显示:淋巴结转移和术后辅助治疗是CCA根治术后患者OS的独立影响因素,其中淋巴结转移(HR=2.094,95%CI=1.074~4.083,P=0.030)是危险因素,术后辅助治疗是保护因素(HR=0.374,95%CI=0.190~0.736,P=0.004)。见表2和3。
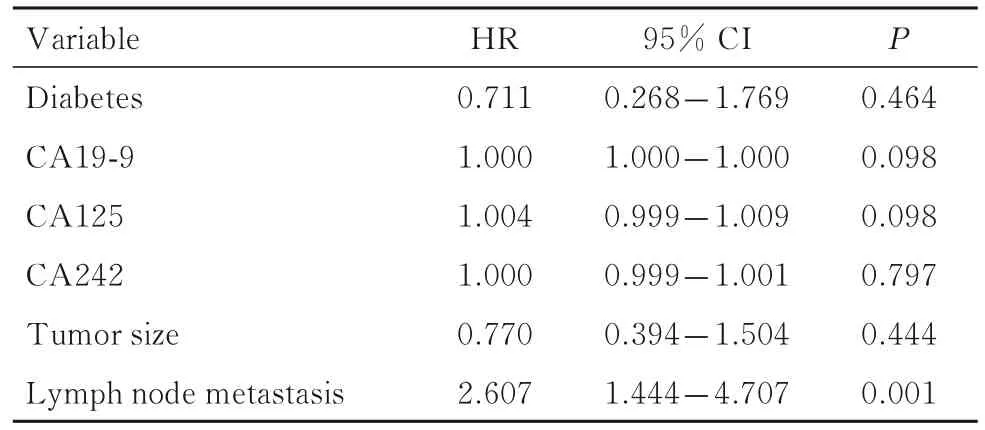
表2 CCA根治术后患者DFS影响因素多因素分析Tab. 2 Multivariate analysis on influencing factors of DFS in CCA patients after radical resection

表3 CCA根治术后患者OS影响因素多因素分析Tab. 3Multivariate analysis on influencing factors of OS in CCA patients after radical resection
2.4 列线图预测模型的建立和验证 根据多因素Cox回归分析将筛选出有统计学意义的变量纳入研究,构建列线图预测CCA患者的生存(图2)。其C-index为0.697,证明该模型对预后预测有较高的准确性,校准曲线显示校准度较好(图3)。采用ROC曲线进一步验证,CCA患者第1、2和5年死亡风险的AUC分别为0.72(95%CI:0.68~0.88)、0.65(95%CI:0.63~0.81) 和0.84(95%CI:0.77~0.91)。见图4。
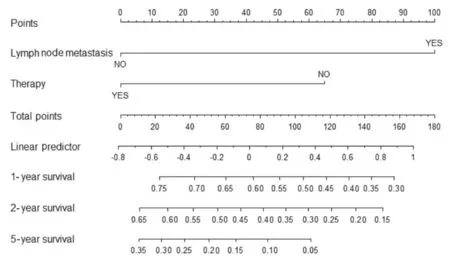
图2 CCA根治术后患者生存预测模型的列线图Fig.2 Nomogram of prediction model in CCA patients after radical resection

图3 CCA根治术后患者生存预测模型的校准曲线Fig.3Calibration curves for survival prediction model in CCA patients after radical resection

图4 CCA根治术后患者第1、2和5年死亡风险的ROC曲线Fig.4 ROC curves of mortality risk in 1st,2nd,and 5th years in CCA patients after radical resection
3 讨 论
CCA是高度侵袭性的胆管恶性肿瘤,是目前仅次于肝细胞癌的第二大常见肝脏恶性肿瘤,尽管CCA在原发性肝癌中所占比例低于15%,但其在世界范围内发病率和死亡率不断增加[9-11]。随着研究的深入,临床对于CCA的治疗方法多样,但手术仍然是唯一可能治愈的治疗方法。由于CCA早期缺乏症状和体征,大多数患者在疾病的晚期和转移期被诊断,仅能行保守治疗,即使行手术治疗的患者,切除后肿瘤复发率仍然很高,5年生存率为7%~20%[12-14]。研究[15]显示:慢性乙型肝炎、肝硬化、饮酒、吸烟、肥胖和糖尿病等多种因素与CCA的发生有关。CCA的发病因素和机制尚不完全清楚,因此迫切需要对CCA进行详细研究,以改善患者预后。
研究[16]表明:CCA早期即可发生肝内或淋巴转移,因此影响大多数患者接受手术治疗,导致其预后非常差。SUZUKI等[17]研究发现:淋巴结转移是影响CCA患者DFS和OS的危险因素。另有多项研究[5,18]均已证实:淋巴结转移与CCA患者术后复发和低生存率有密切关联。本研究也进一步证明:淋巴结转移与CCA患者术后复发和生存有明显关联。在本研究纳入的89例CCA患者中,47例患者有淋巴结转移,42例患者无淋巴结转移,其中淋巴结转移患者术后有78.72%复发,无淋巴结转移患者术后有54.76%复发;淋巴结转移患者术后第1、2和5年累计生存率分别为65.96%、10.64%和0%,无淋巴结转移患者术后第1、2和5年的累计生存率分别为69.05%、38.1%和9.52%。因此,淋巴结转移在CCA患者术后复发和生存中起着重要作用,术前能及时诊断并采取相应处理措施,有望进一步减少CCA患者术后复发,提高患者术后生存期。
CCA患者术后复发风险高,因此术后辅助治疗也是临床工作者关注的重点。BANALES等[14]研究表明:CCA患者术后放化疗的作用尚不清楚,可能对手术切缘镜检阳性(R1)或有其他高危因素的pCCA或dCCA患者有益。既往有较多研究[19-20]证实术后辅助放化疗为影响CCA患者预后的重要因素之一。SATO等[19]研究发现:术后辅助化疗可提高CCA患者术后生存率和治愈率,但化疗效果有限,潜在治愈手术的5年生存率约为30%。WASEEM等[20]报道:无论CCA的类型如何,手术切除加放化疗可能对可切除病变患者的生存率影响最大,表明CCA患者术后的辅助治疗具有重要作用。本研究结果显示:有无术后辅助治疗是影响CCA患者术后OS的独立危险因素(P=0.045),且多因素分析进一步显示其是影响患者预后的重要因素(P=0.004)。因此,针对CCA术后患者采取一定的辅助治疗,加强术后管理,可能会进一步提高患者术后生存率。
LASSO回归通过正则化方法筛选预后相关变量,尤其适用于分析高维、小样本和强相关变量的特征变量[21]。列线图能够将复杂的回归方程转变为简单且可视化的图形,个体化评估患者和疾病,进而评估预后风险,能够很好地帮助临床医生预测患者的预后[22]。本研究中,LASSO回归和多因素Cox回归分析结果显示:淋巴结转移是复发相关因素,证明LASSO回归的可靠性。此外,通过Cox多因素分析将与生存相关的因素(淋巴结转移和术后辅助治疗)纳入了预测预后评分中,成功构建能预测CCA根治术后第1、2和5年的列线图模型,C-index为0.697,说明列线图有良好的预测准确性;进一步绘制校准曲线,验证列线图具有较好的临床预测效能,同时第1、2和5年的AUC分别为0.72 (95%CI: 0.68~0.88)、 0.65 (95%CI:0.63~0.81) 和 0.84(95%CI:0.77~0.91),表明其预测效能较为可靠。
本研究的局限性:①本研究为单中心回顾性研究,尚需多中心大数据验证;②本研究纳入的样本量少;③未进一步分层,对每一类CCA进行分类研究;④构建的列线图未进行外部验证,其临床应用价值还需要多中心、大样本和前瞻性的临床试验研究进一步验证。
综上所述,本研究结果表明:有无淋巴结转是影响患者DFS和OS的重要影响因素,可用于评估患者术后复发和生存。联合术后辅助治疗构建的列线图具有较好的临床预测价值,能对CCA患者术后的生存进行较好的个体化预测,指导临床实践。

