恶性子宫血管周上皮样细胞肿瘤1例临床病理分析
郭香君,马丽梅
(自贡市第三人民医院病理科,四川 自贡 643020)
0 引言
血管周上皮样细胞肿瘤(perivascular epithelioid cell tumor, PEComa)是由表达黑色素细胞和平滑肌标志物的血管周上皮样细胞(PEC)组成的间叶性肿瘤家族成员之一。女性生殖系统最常见于子宫体,而子宫颈、阴道、卵巢、阔韧带等较少见。本文就近10年来我院收治的1例恶性子宫血管周上皮样细胞肿瘤的临床资料、形态学特征及免疫表型,结合文献进行分析总结,以提高对恶性PEComa的认识。
1 资料与方法
1.1 一般资料
患者,女,67岁,因绝经16年,阴道排液3月入院。患者绝经后至入院前出现两次异常子宫出血,多次彩超提示子宫肌瘤,入院前一次彩超提示宫内异常回声?子宫肌瘤。妇科查体:宫颈光滑、萎缩,无触血,无息肉样赘生物,有触痛,子宫前位,正常大小,质中,活动,触痛,双侧附件区触痛,未扪及明显包块。盆腔MRI增强扫描:子宫前位,体积增大,宫腔及子宫底见等T1、稍长T2块影,边缘尚清,约6.0cm×4.2cm×3.7cm,内见小斑状低信号区,病灶弥散受限,增强扫描可见强化,程度低于子宫肌层,局部肌层变薄,考虑子宫腔及子宫底区占位灶:肿瘤性病变--子宫肌瘤?HPV基因分型检测(高危型+低危型)示:HPV52型 阳性(+),肿瘤标记物AFP、CEA、CA125、CA199、CA153正常。因宫腔内占位,临床术前先行诊断性刮宫,刮出约15g灰白、质脆组织。镜下见肿瘤细胞梭形片状排列,核大、深染,异型性明显,可见瘤巨细胞,核分裂(1个/50HPF)(图1),免疫组化染色结果示Vimentin(+)、H-caldesmon(+)、Myoglobin(-)、PCK(-)、CK7(-)、S-100(-)、CD10(-)、CD117(-)、Er(-)、Pr(-)、c-erbB-2(-)、PDL1(-)、P53(+,约40%)、Ki-67(+,约10%)(图2)。病理诊断考虑:1.奇异型平滑肌瘤;2.平滑肌肉瘤。建议送上级医院进会诊一步明确。遂与西南医科大学附属医院行远程病理会诊,免疫组化染色结 果:Desmin(+)、SMA(+)、H-caldesmon(+)、CD10(部分+)、HMB45(+)、TFE3(-)、S-100(-)、P53(+,个别)、ER(-)、PR(-)、Melan-A(-)、CK(-)、CAM5.2(-)、Ki-67(+,30%)(图3、图4)。诊断:血管周上皮样细胞肿瘤(PEComa),考虑恶性。 (注:恶性评估需要结合肿瘤大小,异型性,脉管侵犯,浸润性边界,核分裂像等指标,本例至少具备两项指标)。据远程病理会诊结果行全子宫双附件切除术+盆腔淋巴结清扫术,术后剖视标本:左侧宫角及宫底处向宫腔内凸出6.0cm×5.0cm×5.0cm肿块,肿块无完整包膜,呈鱼肉状,剖面呈均匀一致的黄色,质硬,似有钙化灶,与周围分界清楚;宫颈管粘膜无明显异常,双侧输卵管卵巢剖面未见异常(图5)。经充分取材后,镜下见肿瘤细胞部分由上皮样/梭形细胞组成,呈片状排列,围绕纤细的薄壁血管生长(图6)。部分肿瘤细胞核大、深染,异型性明显,可见瘤巨细胞,核分裂(2-3个/50HPF),与术前标本镜下表现一致,中间亦可见凋亡细胞(图7);部分肿瘤细胞胞质透明至淡嗜酸性,形态较温和(图8)。中央可见片状坏死,伴有骨及软骨化生(图9、图10)。结合肿瘤大小、异型性、核分裂、坏死诊断恶性血管周上皮样细胞肿瘤。

图1 肿瘤细胞异型性明显,可见核分裂(HE×100)
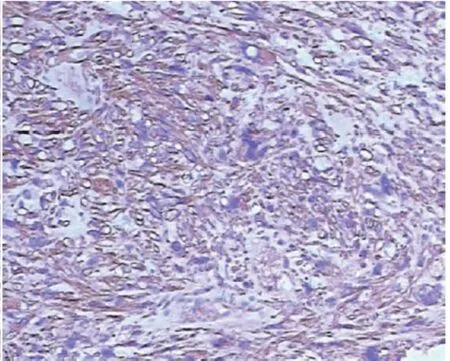
图2 H-caldesmon阳性(IHC×100)
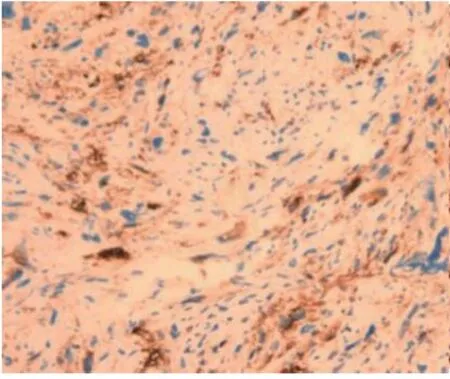
图3 HMB45
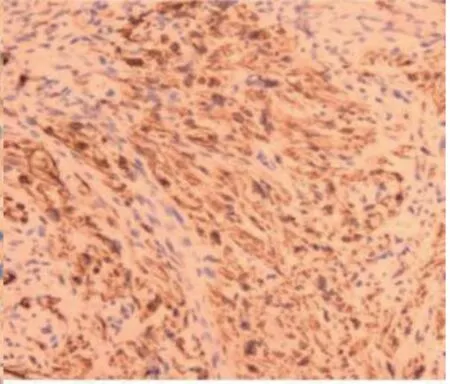
图4 Desmin

图5 肿瘤与周围肌壁分界清楚
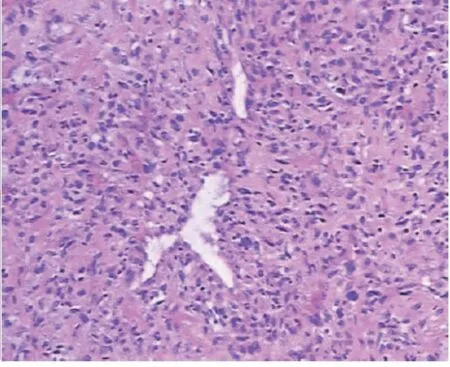
图6 肿瘤细胞围绕薄壁血管生长,HE×100
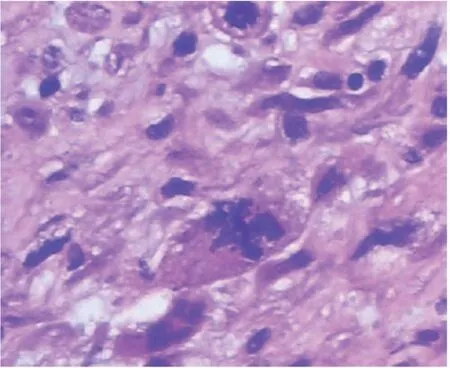
图7 异型细胞中央可见细胞凋亡,HE×200
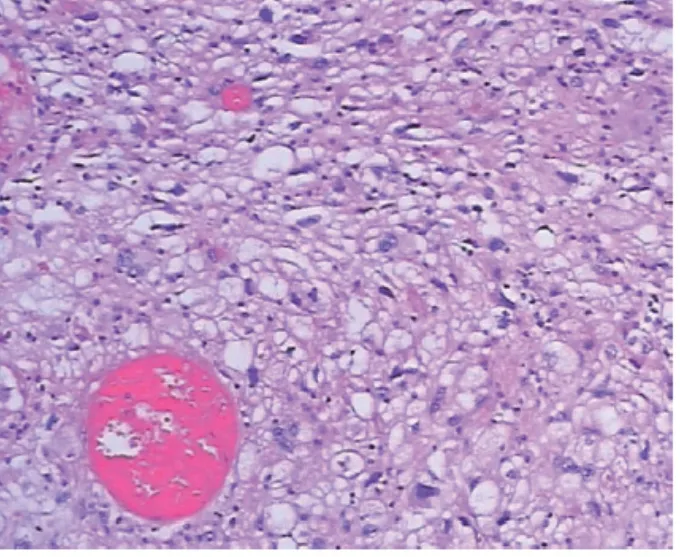
图8 肿瘤胞质透明,HE×100

图9 肿瘤细胞中央凝固性坏死,HE×40
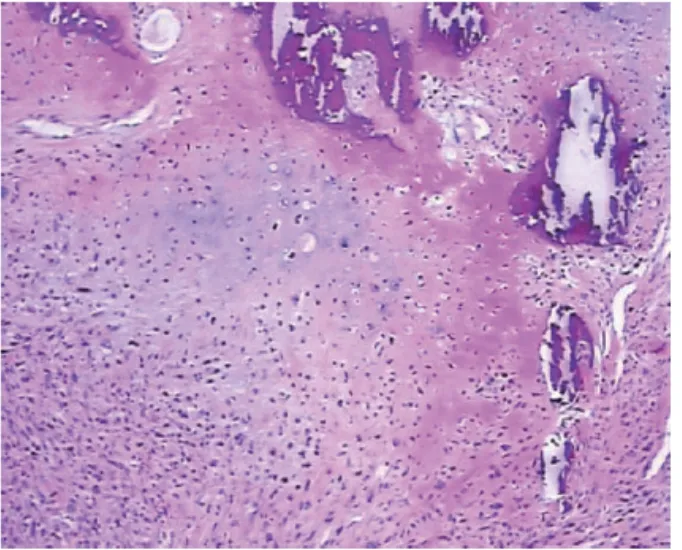
图10 肿瘤中可见骨及软骨化生,HE×40
2 讨论
血管周上皮样细胞肿瘤是一组非常少见的间叶性肿瘤,发病率低,恶性罕见。1992年Bonetti等[1]首次提出将肺透明细胞糖瘤、血管平滑肌脂肪瘤和淋巴管平滑肌瘤病中具有相同形态学及免疫表型的细胞命名为血管周上皮样细胞(perivascular epithelioid cells,PEC),这类细胞分布于血管周围,具有上皮样形态,胞浆透明或嗜酸性,常表达肌源性和黑色素细胞源性标记物,电镜观察胞浆内见黑色素小体或前黑色素小体。1996年Zamboni等[2]通过病例报道首先命名了PEComa。2013年世界卫生组织(WHO)将PEComa定义为免疫表型和病理组织学上具有PEC特征的间叶性肿瘤[3],肿瘤家族包括肺的透明细胞“糖”瘤(clear cell“sugar”tumor of the lung,CCST)、网状带或镰状韧带的透明细胞肌黑色素细胞肿瘤(clear cell myomelanocutic tumors,CCMMT)、淋巴管平滑肌瘤病(lymphangiomyomatosis,LAM)、肝和肾上皮样血管平滑肌脂肪瘤(angiomyolipoma,AML)及非特异 性PEComa(PEComas-not otherwise specified,PEComa,PEComa-NOS)。PEComa-NOS 临床少见,子宫是最常发生部位,多见于宫体,少数报道发生在宫颈,恶性者相对罕见[4]。目前 PEComa 的病因尚不完全明确,最新研究认为部分 PEComa 与结节性硬化症(tuberous sclerosis complex ,TSC)基因突变有关[5]。
2.1 临床特征
子宫 PEComa 发病年龄跨度大,19-75岁均可发生,多见于中年女性,中位年龄为 49 岁[6],最年轻的子宫 PEComa 患者仅有 9 岁[7]。大多表现为盆腔肿块、阴道异常流血或腹部疼痛。多单发于子宫体肌壁间,罕见于宫颈、黏膜下、浆膜下,边界清楚,无包膜,个别为多发。本例肿块大部位于肌壁间,向宫腔面生长并突破内膜,术前影像学及临床诊断为宫腔及肌壁占位-平滑肌瘤?术后病理报告确诊PEComa。
2.2 病理特点及免疫组化
镜下肿瘤长界限清楚或呈舌状结构浸润子宫肌层,细胞呈上皮样/梭形,但两者见比例变化较大。上皮样细胞常呈巢状或弥漫分布,梭形细胞多呈束状排列。细胞界限清楚,可围绕纤细的薄壁血管呈片状排列,胞质丰富,透明至淡嗜酸性细颗粒状,可见小核仁,核分裂象多少不等(0-10个/50HPF),少数有异型性及坏死。免疫组化HMB45斑片状阳性最具特征性,多数病例表达黑素细胞标记melan-A和平滑肌标志物(SMA、Desmin、H-caldesmon),强度和程度各不相同。少数肿瘤表达TFE3、S-100,而CK、CD117、CD34通常为阴性。本例术前刮宫标本异型性明显,无坏死,核分裂罕见,H-caldesmon阳性,鉴别诊断考虑1.奇异型平滑肌瘤;2.平滑肌肉瘤。远程病理会诊免疫组化示肿瘤细胞同时表达HMB45、Desmin 、SMA、H-caldesmon,结合肿瘤的异型性、核分裂,诊断PEComa,考虑恶性。根治术后标本经广泛取材后镜下细胞形态多样,圆形、梭形,瘤巨细胞,异型性明显,核分裂2-3个/50HPF,中央可见片状坏死,伴有骨及软骨化生。诊断恶性PEComa明确。本例由于患者经济条件有限,未再进一步行相关基因检测。
2.3 诊断标准
2014版WHO女性生殖系统中的良恶性PEComa诊断标准:①良性:肿瘤直径 <5cm,无浸润,核级不高,核分裂计数≤1个核分裂/50HPF,无坏死,无血管侵犯。②不确定的恶性潜能:核多形性和/或多核巨细胞,或直径>5cm;修订后的女性生殖的特定标准为以下特征<3个:肿瘤直径≥5cm,高核级,核分裂计数>1个核分裂/50HPF,坏死,血管浸润。③恶性:以下特征≥2个:肿瘤直径>5cm,浸润,高核级,核分裂计数>1个核分裂/50HPF,坏死,血管浸润;修订后的女性生殖的特定标准为以上特征≥3个[8,9]。本例肿瘤直径>5cm、有大片凝固性坏死、核异型性明显、核分裂>1个/50HPF,且有浸润性生长的生物学行为,诊断恶性PEComa明确。
2.4 鉴别诊断
子宫PEComa细胞形态可表现多种多样,诊断主要依靠形态学及免疫组织化学,需要鉴别的肿瘤有:(1)子宫上皮样平滑肌肿瘤 全部主要由圆形或多角形上皮样分化的肿瘤细胞构成,可排列成带状、条索状等,胞质嗜酸性或透明,核常轻度多形性,核分裂象常>3个/10HPF,偶尔排列在血管周围,形成血管周细胞瘤样结构,免疫组化平滑肌标志物Desmin等阳性、黑素细胞标记HMB45阴性,而PEComa平滑肌标志物Desmin等阴性、黑素细胞标记HMB45阳性可资鉴别。(2)子宫内膜间质肉瘤 大体上两者难以鉴别,镜下两者均可呈舌状浸润生长,但PEComa细胞多为圆形和多角形,部分为梭形,胞浆丰富,透明至淡嗜酸性,可围绕血管呈放射状排列;而子宫内膜间质肉瘤的瘤细胞可产生胶原纤维,似子宫内膜间质细胞,呈短梭形,胞质少,间质可有螺旋样小动脉增生,可见毛细血管网间隔。免疫组化PEComa表达HMB45,CD10表达不一,但子宫内膜间质肉瘤CD10强阳性,HMB45阴性。(3)恶性黑色素瘤 子宫体 恶性黑色素瘤罕见,切面呈黑色,细胞形态多样,直径大,核仁内可见色素颗粒。 MM 免疫表型上 SMA、Desmin 表达阴性,S-100 表达阳性,而 PEComa 的 SMA 一般均为阳性表达,S-100 表达为阴性[7]。(4)子宫透明细胞癌 透明细胞癌好发于绝经后妇女,肿瘤由含有透明胞质或鞋钉样细胞组成,细胞排列成实性、腺管或乳头状。免疫组化:CK 阳性、HMB45阴性可与PEComa鉴别[10]。(5)胃肠外上皮样间质肿瘤 肿瘤细胞常巢状或片状分布,细胞浆可呈透亮/空泡状,常弥漫表达CD117、DOG1,部分表达CD34,但不表达HMB45。
2.5 治疗及预后
目前PEComa尚无明确的治疗规范,手术切除是首选的有效的治疗方法,术式为全子宫+双侧附件切除术,若术中考虑为交界性或恶性并向周围浸润性生长的患者,加行腹腔根治性手术,有生育要求的良性或交界性的PEComa患者,可单纯行肿瘤切除术[5]。放、化疗的远期效果尚不确定。部分PEComa的发生是由于结节性硬化综合征(tuberous sclerosis complex,TSC)中TSCl/2基因失活及下游因子哺乳动物雷帕霉素靶蛋白(mammalian targetof rapamycin,mTOR)的高表达导致导致[11]。部分肿瘤具有TFE3、RAD51B或HTR4-ST3GAL1融合;TSC突变和TFE3融合是互斥的[9]。 TSC1/TSC2的失活突变导致mTOR信号传导上调,由于mTOR信号通路的激活,可以考虑使用mTOR抑制剂。
子宫 PEComa 是一种恶性潜能未确定的肿瘤,恶性PEComa罕见,诊断及鉴别诊断主要依靠组织形态学及免疫组化,临床发病率低,缺乏疗效确切的治疗指南[12],治疗方案应根据多种因素综合决定,如病理表现、患者年龄及有无生育要求[7]。治疗原则主要以手术为主,术后可辅助以放化疗,但目前无临床数据证明其远期效果。本例术前已明确诊断恶性PEComa,行全子宫+双侧附件切除术及盆腔淋巴结清扫术,随访5个月至今无复发及转移。

